子宫内膜癌患者微创手术的学习曲线研究
余 帅
作者单位:643020 自贡市第三人民医院妇产科
子宫内膜癌患者微创手术的学习曲线研究
余帅
作者单位:643020 自贡市第三人民医院妇产科
【摘要】目的通过腹腔镜手术治疗子宫内膜癌,比较术者在不同阶段的手术结果,探讨学习曲线在该术式中的规律。方法选取由同一组医师连续完成的100例手术患者,按时间先后顺序每25例为一组,共分成4组,代表手术的4个阶段,对患者的一般资料、手术情况、术后并发症以及病理情况等进行统计分析。结果术中出血量A组为(560.7+196.3)ml,D组为(369.5+126.2)ml,差异有统计学意义(P<0.05),进一步两两比较结果显示,C、D组出血量少于A、B组(P<0.05)。手术时间A组为(245.2+40.7)min,D组为(188.4+25.36)min,差异有统计学意义(P<0.05),C、D组手术时间也短于A、B组(P<0.05)。而在手术并发症发生率、淋巴结切除总数和住院时间等方面,各组间比较差异无统计学意义(P>0.05)。结论腹腔镜子宫内膜癌微创手术的学习曲线大约为50例患者,随着医生手术例数的累积可明显缩短手术时间,减少术中出血,能达到相对熟练和稳定的程度。
【关键词】学习曲线;子宫内膜癌;腹腔镜下分期手术;
Learning Curve of Minimally Invasive Laparoscopic Radical Surgery for Endometrial Cancer
YUShuai.ZigongThirdPeople'sHospital,Zigong,643020
【Abstract】ObjectiveTo compare the treatment of endometrial cancer by laparoscopic surgery in the different stages,explore the law of learning curve in this surgery and assess its clinical efficacy.Methods100 cases of endometrial cancer that were completed consecutively by a single surgical team were divided into 4 groups(n=25) based on the chronological order of surgery,on behalf of the surgery in 4 stages.General information,surgical conditions,postoperative complications and pathological conditions were statistically analyzed.ResultsThe bleeding volume was(560.7+196.3)ml in group A,and was(369.5+126.2) ml in group D,there was significant difference(P<0.05).Further comparisons between both of them showed that the bleeding volume in group C and D were less than those of group A and B(P<0.05).The operating time in group A was(245.2+40.7)min,and was(188.4+25.36)min in group D,there was significant difference(P<0.05).The operating time in group C and D was less than those of group A and B(P<0.05).There was no significant difference in postoperative complications,lymphatic nodes dissection number and hospital stay among groups(P>0.05).ConclusionThe learning curve of minimally invasive laparoscopic radical surgery for endometrial cancer is about 50 cases.With the cumulative number of cases,surgeons can significantly shorten the operation time,reduce the blood loss and relatively achieve a degree of proficiency and stablity.
【Key words】Learning curve;Endometrial Cancer;Laparoscopically Assisted Surgical Staging.
(ThePracticalJournalofCancer,2015,30:269~272)
全子宫切除和盆腔淋巴结的清扫是治疗癌变局限于宫体的子宫内膜癌的金标准[1]。近20年来,随着腹腔镜技术的发展,腹腔镜辅助下子宫内膜癌分期手术(laparoscopically assisted surgical staging,LASS)在越来越多的患者身上得到了应用。相对于传统的开腹手术,LASS手术在手术时间、术中出血、术后并发症、术后恢复方面具有明显优势[2]。由于子宫体癌病变部位的复杂性和腹腔镜手术操作技巧要求较高,早期开展此类手术必然会经历一个摸索、改进、提高、稳定的过程,医生要熟练掌握妇科基础的腹腔镜技术,经过特定的学习曲线才能达到稳定的操作“平台期”[3]。本研究通过分析XX医院100例子宫内膜癌患者行腹腔镜下全面分期手术,总结子宫内膜癌LASS手术的学习曲线。
1资料与方法
1.1 病例选择
以2010年7月-2013年10月在我院妇科收治住院的早期子宫内膜癌患者为研究对象。由同一名有经验的外科医生对103例患者进行腹腔镜子宫内膜癌全面分期手术,按手术日期顺序编号。
纳入标准:①术前评估无明确盆腔外转移;②病理检查证实为原发性子宫内膜癌;
排除标准:①术前已行放化疗者;②拟行腹腔镜手术,经腹腔镜探查后改为开腹手术者;
其中有3例因肿瘤体积大、术中失血多中转开放手术,故未统计在内。因符合入组标准者共100例。所有患者术前经过详细的病史采集、体格检查、常规实验室检验、盆腹腔CT或MRI,活检取得子宫内膜组织送病检,确诊为子宫内膜癌(手术病理分期参照FIGO2009[4]),无手术禁忌证。将100例患者按手术时间顺序依次分为4组,代表手术的4个阶段,第1~25例为A组,第26~50例为B组,第51~75例为C组,第76~100例为D组。各组患者基本资料经统计学处理,无显著性差异(P>0.05),见表1。本研究经医院伦理委员会批准。

±s)
1.2 手术方式
可能影响手术的有关疾病如高血压、糖尿病、冠心病等,改善患者营养状况;患者术前3 d开始肠道准备;术前1 d备皮、阴道擦洗。
手术由术者及三名助手协助完成,成员均为腹腔镜专业组成员,术者为主任医师,具备丰富的开腹子宫内膜癌手术经验,并有成熟的腔镜操作基础,助手为主治医师。
手术遵循无瘤操作原则。采用气管插管及静脉复合麻醉,取膀胱截石位,留置尿管,常规消毒铺巾。正中线脐上方约3 cm为第1穿刺孔(脐与剑突中点为第1穿刺孔),气腹针形成气腹,维持气腹压12~15 mmHg,左右下腹相当于麦氏点处为第2、3穿刺孔,分别与第一穿刺点及脐部形成等边三角形。在左下腹较高处再行第4穿刺孔。Trocar穿刺成功后,探查盆腹腔,取腹腔积液或腹腔冲洗液行脱落细胞学检查,查找癌细胞。行全面的子宫内膜癌分期手术,即全子宫切除+双附件切除+盆腔淋巴结切除术。
1.3 评价指标
手术时间、术中出血量、并发症发生率、中转开腹数、淋巴结切除总数和住院时间。
1.4 术后处理
术后常规预防性抗炎,鼓励患者尽早下地活动,术后5 d开始锻炼膀胱功能。盆腔引流管连续2 d引流小于30 ml予拔除。待病理结果,再拟定进一步治疗方案。
1.5 统计学方法
2结果
2.1 各组患者手术情况比较
术中出血量A组为(560.7+196.3)ml,D组为(369.5+126.2)ml,差异有统计学意义(P<0.05),进一步两两比较结果显示,C、D组出血量少于A组(P<0.05);C、D组出血量也少于B组(P<0.05);A组与B组、C组与D组出血量比较,差异均无统计学意义(P=0.164、0.715)。
手术时间A组为(245.2+40.7)min,D组为(188.4+25.36)min,差异有统计学意义(P<0.05),C、D组的手术时间也短于A、B组(P<0.05);进一步两两比较结果显示:C、D组手术时间短于A组(P<0.001);C、D组手术时间也短于B组(P<0.01);A组与B组、C组与D组手术时间比较,差异均无统计学意义(P=0.224、1.71,)。
各组间淋巴结切除总数比较,差异无统计学意义(P>0.05)。随着手术例数的累积,盆腔淋巴结切除的总数呈逐渐上升的趋势。随着手术例数的累积,并发症发生率和住院时间这两项指标也呈现下降的趋势,但是各组间比较差异无统计学意义(P>0.05),
4组中术中、术后并发症共21例,各组并发症发生率分别为28%、24%、20%、12%,差异无统计学意义(P=0.25)(表2)。

±s)
2.2 各组患者术后病理情况比较
100例患者(其中81例确诊为子宫内膜样腺癌,腺鳞癌11例,癌肉瘤4例,透明细胞癌2例,乳头状浆液性腺癌2例)中,子宫内膜腺癌是最常见的病理类型,其中中高分化78例,低分化22例(表3)。
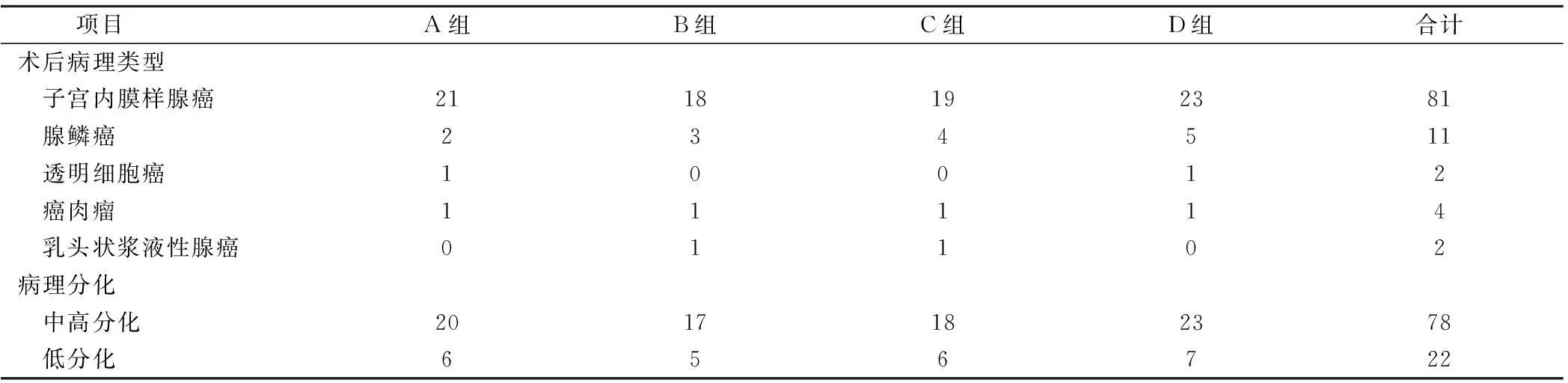
表3 各组术后病理结果情况/例
3讨论
子宫内膜癌(endometrial cancer,EC)系一组来源于上皮组织的恶性肿瘤,好发于围绝经期女性,约占女性癌症总数的7%,发病率仅次于子宫颈癌。临床主要表现为绝经后阴道流液、流血或不规则出血等[5]。目前子宫内膜癌的发病机制尚不明确,可能与肥胖、糖尿病、绝经延迟、激素使用、生活方式、遗传等因素有关。Bokhman[6]将EC分为两型:Ⅰ型为雌激素依赖型,如功能性子宫出血导致长期月经紊乱,或卵巢排卵不畅引起的不育,使子宫内膜处于高雌激素的刺激,且无孕酮拮抗,致使子宫内膜缺少周期性改变而长期处于增生状态,最后导致癌变。此类EC约占70%~80%,多为子宫内膜样腺癌,分化程度高,预后良好。Ⅱ型约占10%~20%,继发于萎缩性子宫内膜,与雌激素无关,此类多为乳头状浆液性腺癌,少部分为透明细胞癌、粘液腺癌等,分化低预后差。
根据FIGO2009分期[4]及NCCN 2012子宫体肿瘤临床实践指南[7],对病变局限于子宫体早期患者应行分期手术,即盆腹腔冲洗液脱落细胞学检查,全子宫及双附件切除,盆腔淋巴结清扫术。对晚期患者则尽可能缩小肿瘤负荷,为放化疗创造条件,以延长患者的生存期和存活率。
腔镜技术因其切口小、出血少、微创伤、术后恢复快,能兼顾诊断与治疗等优点,已被广大的医生和患者所接受。腔镜技术已有110余年的发展历史,其在妇科的适应症也不断拓宽,不仅在探查诊断、子宫肌瘤剔除、全子宫及附件切除等操作方面替代了传统开腹手术,近年来逐步向妇科恶性肿瘤手术过渡,因此,子宫颈癌、子宫内膜癌和卵巢癌等也成为腹腔镜治疗的手术指征[8]。由于腔镜手术改变了外科医师在传统手术时所形成的习惯,且高度依赖腔镜器械,在早期进行腔镜手术时必须要经历一个探索、熟练、定型的过程。微创外科专家引用“学习曲线”来描述和指导微创手术的开展。腹腔镜手术的学习曲线主要有5个评判指标:手术时间、术中出血、术中术后并发症、中转开腹率、术后住院时间。学习曲线包括两个阶段:上升期和平台期。常以上升期所需的手术例数作为衡量标准。当术者经过一定时间的实践操作,手术操作逐渐熟练,手术疗效也显著提高,并达到相对稳定的状态(平台期),手术并发症减少[9]。难度越大的的腹腔镜手术,术者所需手术操作的例数就越多。研究人员[10]通过对腹腔镜全子宫切除手术资料的统计,认为术者需完成30例后并发症发生率才会明显下降。有学者[11]对腹腔镜下盆腔淋巴结切除术的并发症发生率统计,术者在完成100例的并发症率为9%,直到250例后并发症率才降至4%。
对于开展高难度的LASS手术,需要多长时间的学习曲线才能达到稳定熟练的操作水平,国内报道较少,目前没有一个量化的标准。本研究结果显示:术中出血量由A组(560.7±196.3)ml降至D组(369.5±126.2)ml,差异有统计学意义(P<0.05)。两两比较显示:C、D组出血量显著少于A、B组(P<0.05);手术时间由A组(245.2±40.7)min降为D组(188.4±25.36)min,差异有统计学意义(P<0.05),C、D组手术时间也短于A、B组(P<0.05);Park 和Eltabbakh等[12]研究认为手术时间是决定学习曲线的关键因素。本研究结果表明:自B组以后,即开展50例手术后,手术时间较前明显缩短;出血量也明显减少,故我们认为LASS的学习曲线应该在50例左右。随着手术例数的累积,盆腔淋巴结切除总数呈上升趋势。B组的淋巴结切除总数为20.9,一般认为盆腔淋巴结切除的数目应大于20[13],这也说明,行25例手术之后,术者手术的彻底性也趋于稳定。
由于在腹腔镜下开展恶性肿瘤手术难度大,风险高,根据我们LASS手术经验表明:①详细制定手术规范,优化手术步骤;②组成一支配合默契的腹腔镜手术团队,固定成员,有利于提高手术效率,缩短手术时间,改善手术效果。③初期开展时应从简单病例开始,增加手术频度,积累经验后再挑战复杂手术,这有助于快速积累手术信心、减少手术中转率,避免严重手术并发症,达到相对熟练和稳定的程度,使术者平稳地达到学习曲线的平台。
参考文献
[1]林小娜,童晓嵋,竺海燕,等.腹腔镜与开腹子宫内膜癌分期手术的临床对比研究〔J〕.中华医学杂志,2010,90(35):2491-2494.
[2]江伟华,徐旭群.异位停配合腹腔镜治疗子宫内膜异位症104例临床分析〔J〕.世界中医药,2008,3(3):136-137.
[3]刘雁峰,江媚,孙天琳,等.二补助育汤对子宫内膜容受性影响的临床研究〔J〕.世界中医药,2012,7(3):195-197.
[4]Creasman WT,OdicinoF,Maisonneuve P,et al.Carcinoma of the corpus uteri〔J〕.Int J Gynaecol Obstet,2003,83(Suppl 1):79-118.
[5]蔡昱,翟建军,段仙芝,等.子宫内膜癌术后10年生存因素的分析〔J〕.实用癌症杂志,2014,29(3):301-303.
[6]Akbayir O,Corbacioglu A,Numanoglu C,et al.Preoperative assessment of myometrial and cervical invasion in endometrial carcinoma by transvaginal ultrasound〔J〕.Gynecol Oncol,2011,122(3):600-603.
[7]Greer BE,Koh WJ,Abu Rustum N,et al.Uterine Neopla-
sms:NCCN Clinical Practice Guidelines in Oncology〔M〕.National Comprhensive Cancer Network version 2,2012.
[8]童晓文,祁小龙,李怀芳,等.妇科恶性肿瘤的腹腔镜手术治疗现状〔J〕.中华腔镜外科杂志(电子版),2012,5(4):8-12.
[9]郑卫,吴鑫,张雷,等.腹腔镜膀胱全切手术:单中心60例学习曲线结果分析〔J〕.北京大学学报(医学版),2012,44(4):558-562.
[10]Burzawa JK,Schmeler KM,Soliman PT,et al.Prospective evaluation of insulin resistance among endometral cancer patients〔J〕.Am J Obstet Gynecol,2011,204(4):e351-e357.
[11]Zhang Y,Liu Z,Yu X,et al.The association between metabolic abnormality and endometrial cancer:A large case-control study in China〔J〕.Gynecol Oncol,2010,117(1):41-46.
[12]Park SM,JY Park,Center MM,et al.Laparoscopic surgery versus laparotomy in the management of early endometrial cancer:long-term follow-up outcomes〔J〕.Gynecol Oncol,2011,120(Suppl 1):89-90.
[13]黄裕,姜青明,王冬.STAT3与雌孕激素受体在子宫内膜癌中表达的相关性〔J〕.实用癌杂志,2013,28(6):602-605.
(编辑:吴小红)
(收稿日期2014-07-08修回日期 2014-10-10)
中图分类号:R737.33
文献标识码:A
文章编号:1001-5930(2015)02-0269-04
DOI:10.3969/j.issn.1001-5930.2015.02.034

