64层18F-FDG PET/CT在结肠癌N分期中的诊断价值(附73例报告)
任浩棠 王毅均 李瑞平 王立勇 陈建新 周建平(东莞市人民医院普外科一区 广东东莞 523000)
随着人民物质生活水平的不断提高及饮食习惯的西化转变,以及人口老龄化日益加重,我国结直肠癌发病率和病死率近年来一直呈持续上升的状态,且在消化道恶性肿瘤发病率中也上升到第2位[1、2]。所有肿瘤,包括结直肠癌,早期发现、早期诊断并得到早期治疗是关系到患者预后和生存率的关键问题。因此,准确对肿瘤进行TNM分期是十分必要的[3]。 目前,常用的检查手段有 CT、MRI,CT 可以根据淋巴结的直径、密度和强化程度来判断有没有发生淋巴结转移,MRI则主要依靠淋巴结的直径、信号强弱、强化后是否均匀来判断是否发生淋巴结转移[4]。但目前的影像学资料对癌症的N分期 (淋巴结转移)还是十分薄弱的,没有统一的标准。PET/CT将PET可以显示病灶的病理生理功能与CT可以精确显示解剖学结构的特点融合起来,实现了形态和功能成像的同机融合,弥补了CT定性困难和PET定位不精确的缺陷,大大提高了诊断效能[5、6]。 目前的研究显示PET/CT在结肠癌M分期中已经有明显优势,随着PET/CT更新换代,小病灶的显示率有很大提高。本研究主要探讨64层18F-FDGPET/CT在结肠癌N分期的诊断价值。现报告如下。
1 资料和方法
1.1 临床资料 选取2013年5月至2015年1月于我院就诊并手术的结肠癌患者73例,所有患者均未接受放化疗,并在术前接受18F-FDG PET/CT检查,患者1、2周内行结肠癌根治术,并常规术中行病理切片检查。其中,男48例,女25例,年龄31~67岁,平均(43.62 ± 11.27)岁;所有患者均首次诊断癌症,均为原发部位癌。所有纳入本研究的病人及家属均签署知情同意书。
1.2 显像方法及设备
1.2.1 显像设备及显影剂 采用西门子 Biograph True Point 64 PET/CT;显影剂为18F-脱氧葡萄糖(FDG),放化纯度>95%,由北京原子高科广州分公司生产提供。
1.2.2 显像方法 所有患者在接受检查前均需禁食6 h以上,血糖控制在正常水平;检查前注射18FFDG 3.70~5.55 MBq/kg, 范围控制在 为 222~555 MBq之间,尽量饮用10%甘露醇500~1000 mL,静卧45~60 min,排尿后再饮用甘露醇300 m L,之后进行数据采集。显像包括CT扫描和PET发射扫描,全身扫描范围从头部到双大腿上段。CT扫描条件为:管电压120 kV,并根据扫描部位厚度及密度进行管电流实时动态自动调节;发射扫描则需每床位2 min。利用CT扫描数据对PET图像进行衰减校正,采用TrueX法重建图像,层厚3 mm,获得横轴面、矢状面及冠状面的PET图像、CT图像及PET/CT融合图像。
1.3 影像分析 由2位有经验的核医学科医师对每例PET/CT图像进行观察分析,测量数据取两者平均值,诊断不一致时由2位及以上核医学科医师讨论一致后的结果为准。观察病变的位置、大小、形态和密度;采用半定量分析,选取病灶放射性浓聚最高的层面勾画感兴趣区(ROI),系统自动测量病灶的最大标准摄取值(SUVmax)。
1.4 PET/CT检查分期标准 本研究所选定的PET/CT检查对结直肠癌的分期标准参照1997年美国癌症联合会和国际抗癌联盟提出的结直肠癌TNM分期及其他相关文献并结合国内情况[7~9],将PET/CT对结直肠癌的术前N分期标准制定如下:①N0期:区域淋巴结未受累;②N1期:区域淋巴结转移1~3枚 (CT显示淋巴结直径>1.0 cm或虽然达不到上述标准,但PET显示有较明显的放射物浓聚,SUVmax≥2.0);③N2 期:区域淋巴结转移达到 4枚及以上;④N3期:已命名的结肠血管干旁淋巴结受累。
1.5 手术方法 所有病例按照结肠癌根治术进行手术,手术前,手术医生需与核医学科医师讨论PET/CT成像结果,以便淋巴结清扫扩展至PET/CT认为阳性的淋巴结。
1.6 病理诊断 标本取出后立即经肠系膜上下动脉注入2 mL亚甲蓝,并等待10 min。对结肠系膜的完整性进行大体评估,将结肠系膜表面水份沾干染色。肿瘤区标本进行大标本切片取样,测量肿瘤浸润深度、肠壁外扩散深度、检查环周切缘是否阳性、淋巴结是否转移。通过目视检查和触诊系统地从脂肪组织中分离并取出,按取出淋巴结的区域绘制淋巴结分布图,标明数目和大小;然后分组送检淋巴结,进行病理学检查。以病理学检查结果作为金标准和PET/CT检查结果对比分析。
1.7 统计学方法 本研究数据录入及分析采用SPSS 20.0 统计软件,计量资料以均数±标准差(x¯±s)表示,分别计算PET/CT与病理诊断的灵敏度、特异性、准确性、阳性预测值及阴性预测值;所用到的检验方法有独立样本t检验、χ2检验、ROC曲线绘制。检验水准取α=0.05, 以 P <0.05 为差异有统计学意义。
2 结果
2.1 患者PET/CT与病理结果比较 本研究73例患者均接受术中病理切片检查。术前PET/CT检查结果显示肿瘤部位位于乙状结肠32例、结肠肝曲7例、横结肠8例、降结肠11例、升结肠6例、回盲部2例、直肠乙状结肠交界处7例。病理检查结果显示:73例肿瘤患者中,大体类型中隆起型腺癌51例、溃疡型腺癌22例;组织学分类中,乳头状腺癌29例、黏液腺癌40例、管状腺癌31例、印戒细胞癌16例、腺鳞癌3例。73例手术切除标本原发灶,PET/CT检查均显示为恶性肿瘤,病理检查结果均证实为恶性肿瘤,在此,PET/CT检查的灵敏度和准确率均为100%。
2.2 患者淋巴结情况 PET/CT检查结果发现有35例(47.95%)患者发生淋巴结转移,共计可疑转移并手术摘除淋巴结415枚。术后病理证实转移淋巴结63枚,包括区域淋巴结57枚,远处淋巴结4枚和中央淋巴结2枚,转移的63枚淋巴结均能准确定位并与PET/CT检查结果相比较,主要比较患者淋巴结直径和SUVmax情况。淋巴结转移情况,见表1。病理结果与PET/CT检查结果在淋巴结直径和SUVmax的对比,见表2。
PET/CT诊断淋巴结转移的敏感性为100%,特异性为 94.7%,准确性为 94.5%。 PET/CT 诊断与手术病理结果诊断淋巴结转移的一致性较高,详见表3。
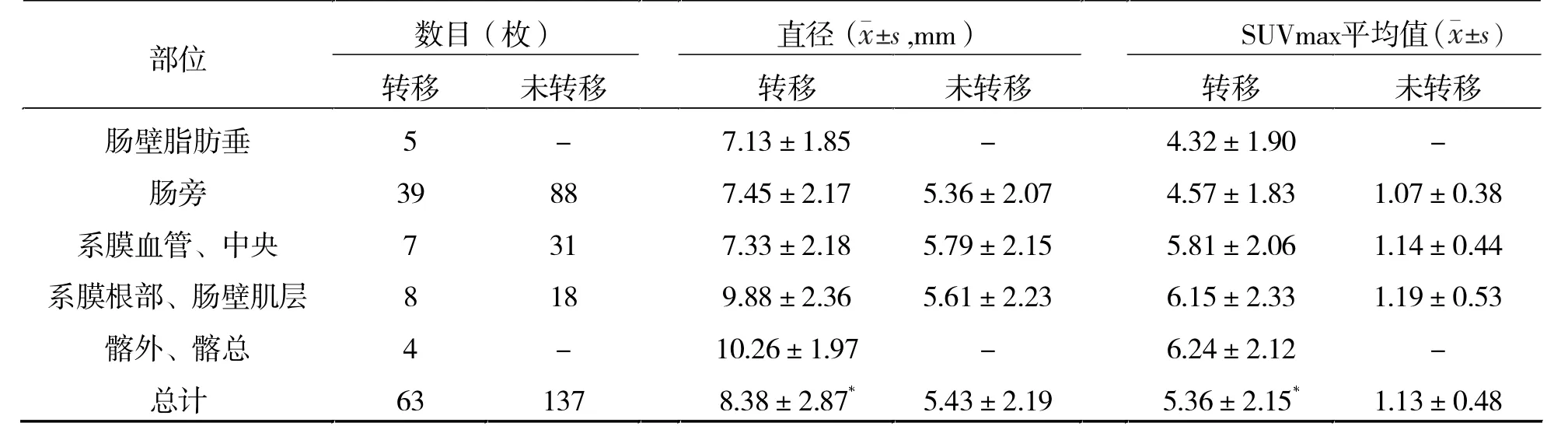
表1 患者淋巴结转移情况

表2 患者转移淋巴结的直径和SUVmax值的PET/CT结果和病理结果比较
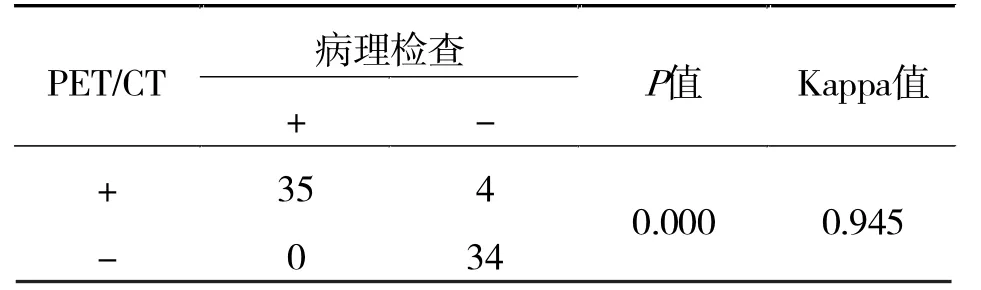
表3 PET/CT诊断淋巴结转移影像与病理对照
2.3 患者PET/CT与病理结果对结肠癌N分期的比较 本研究73例结肠癌患者术前PET/CT和术后病理检查对结肠癌进行N分期结果显示,PET/CT准确分期66例,误分期7例,其中过度分期3例,分期不足4例。因此,PET/CT诊断的准确率为90.4%(66/73)。PET/CT和术后病理检查结果一致性较高,详见表4。
2.4 SUVmax绘制ROC曲线 用SUVmax诊断结肠癌病灶绘制ROC曲线显示,曲线下面积(AUC)分别为 0.821。 当 SUVmax=2.535 时 PET/CT 诊断的灵敏度和特异度分别为83.3%、74.6%,此时与病理检查结果进行Kappa一致性检验分析显示Kappa值为0.583,具有较高的一致性,因此,可考虑将SUVmax=2.535时的PET/CT检查结果作为临床诊断的一个参考指标。见图1。
3讨论
结肠癌在胃肠道恶性肿瘤中发病率日益增多,且死亡率也在上升到所有癌症的第二位。胃肠道肿瘤最常见的转移方式是淋巴结转移,当发生淋巴结转移时,癌症的5年生存率由不伴淋巴结转移时的75%左右下降到 30%左右[10、11]。 因此,准确对结肠癌进行淋巴结分期,有利于术前诊断,也能更好的指导手术切除癌症病灶。目前,影像学检查已经成为术前诊断癌症淋巴结转移的主要手段之一,有研究[12]证实,CT相对于其他影像学手段,在判断淋巴结转移情况时具有灵敏度和特异性高,假阳性率少且对病人创伤小,经济实惠等特点。而PET/CT对于微小病灶,可能在早期发现轻度的代谢变化,可以及早发现病灶,并即时观察肿瘤细胞倍增和代谢变化情况[13]。因此,本研究联合应用CT扫描和PET发射扫描,利用CT扫描数据对PET图像进行衰减校正,通过PET/CT对区域淋巴结进行全面的观察,包括淋巴结的形态、大小、密度、细胞代谢等进行多角度、多方位的综合评价,以期为结肠癌淋巴结分期提供临床判断和治疗决策提供依据。通过本研究结果显示:
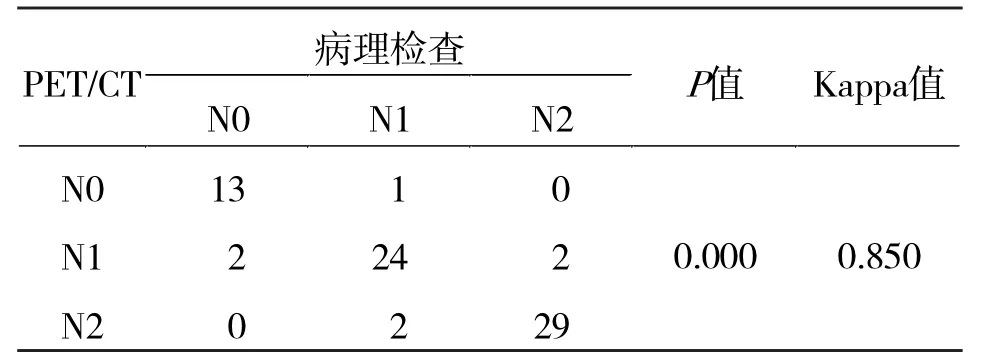
表4 结肠癌N分期PET/CT检查结果与病理检查结果比较
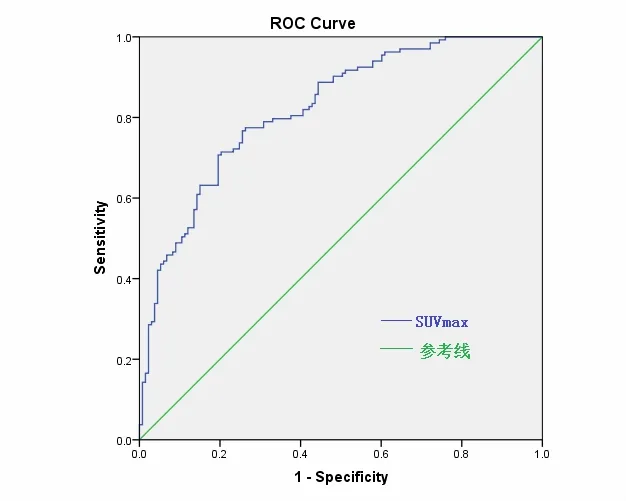
图1 SUVmax诊断73例结肠癌患者淋巴结转移情况的ROC曲线
(1)在诊断结肠癌方面具有较高的灵敏度和特异度。与术后病理检查结果相比,本次PET/CT诊断的73例结肠癌患者,术后病理检查结果均显示结肠癌确诊,因此,本次PET/CT检查的灵敏度、特异度和准确率均为100%。但并不能得出PET/CT可以替代病理检查的结论,病理检查依然是确诊结肠癌等其他疾病的标准,PET/CT等影像学检查只能作为替代手段或为诊断提供依据。
(2)SUVmax有助于判断结肠癌患者淋巴结转移情况。本研究显示,发生淋巴结转移的患者的淋巴结直径为(8.38±2.87) mm,SUVmax 为(5.36±2.15),而未发生转移的患者淋巴结直径为 (5.43±2.19)mm,SUVmax 为(1.13±0.48)。 与未转移病人相比,均有显著差异(P<0.05)。 PET /CT 诊断淋巴结转移的敏感性为100%,特异性为94.7%,准确性为 94.5%。PET/CT诊断与手术病理结果诊断淋巴结转移的一致性较高。同时,将SUVmax诊断淋巴结转移情况绘制ROC曲线显示,在SUVmax=2.535时PET/CT诊断的灵敏度和特异度分别为83.3%、74.6%,与病理检查结果具有较高的一致性。虽然与其他研究结果[14]不完全精确相符,但仍可以得出结论,同时考虑淋巴结代谢摄取情况并结合 CT4~7 mm,以 SUVmax2.0~3.0 作为参考,可以使 PET/CT 在结肠癌 N分期诊断上达到最高的灵敏度和一致性。
(3)PET/CT对结肠癌N分期的判断准确率高。结果表明,PET/CT在对结肠癌进行分期时,与术后病理结果比较,准确分期66例,误分期7例,其中过度分期2例,分期不足4例;诊断的准确率为90.4%,且和病理分期并无显著差异(P >0.05)。
综上所述, 以 CT4~7 mm,SUVmax2.0~3.0 为参考,可以使64层18F-FDG PET/CT在诊断结肠癌淋巴结分期中发挥更精准的作用。但在接受检查之前,患者不能接受任何放化疗,因为研究证实[15],放化疗,特别是新辅助化疗能有效缩小区域淋巴结,从而降低FDG摄取量而使肿瘤分期下调,假阴性率提高。
[1] 陈万青.2004-2005年中国恶性肿瘤发病与死亡的估计[J].中华肿瘤杂志,2009,31(9):664-668.
[2] 赵波.结直肠癌危险因素的流行病学研究进展[J].结直肠肛门外科,2013,19(3):199-202.
[3] 郑树.结直肠癌早期诊断筛查的转化性研究[J].中华胃肠外科杂志,2010,13(1):4-6.
[4] 容蓉.MRI和CT对原发直肠癌术前N分期的诊断研究[J].实用放射学杂志,2011,27(10):1495-1498,1534.
[5] Huh JW.The predictive role of sequential FDG-PET/CT in response of locally advanced rectal cancer to neoadjuvantchemoradiation[J].Am JClin Oncol,2012 ,35(4):340-344.
[6] Park IJ.Efficacy of PET/CT in the accurate evaluation of primary colorectal carcinoma[J].Eur JSurg Oncol,2006,32(9):941-947.
[7] 杨景文等.结直肠癌美国癌症联合会TNM分期第5、6版与第7版的差异及预后分析和比较[J].肿瘤防治研究,2013,40(5):468-472.
[8] 薛卫成,顾晋.第7版结直肠癌TNM分期(2010)的变化及意义[J].中华外科杂志,2010,48(21):1605-1606.
[9] Edge SB, Byrd DR, AJCC Cancer Staging Manual.7th ed.New York: Springer, 2010.
[10]周松涛.结直肠癌淋巴管生成与淋巴转移的研究进展[J].结直肠肛门外科,2012,18(5):334-337.
[11] Lykke J.The relation between lymph node status and survival in Stage I-III colon cancer:results from a prospective nationwide cohort study[J].Colorectal Dis,2013 ,15(5):559-565.
[12] Bipat S.Rectal cancer: local staging and assessment of lymph node involvement with endoluminal US, CT, and MRimaging--ameta-analysis [J].Radiology,2004 ,232(3):773-783.
[13] Bassi MC.Preoperative diagnosis of lymph node metastases of colorectal cancer by FDG-PET/CT[J].Int JRadiat Oncol Biol Phys,2008,70(5):1423-1426.
[14] 王大龙.18F-FDG PET/CT显像在结直肠癌术前分期中的价值[J].临床放射学杂志,2012,31(1):70-74.
[15] 陈功.直肠癌术前新辅助治疗最新进展[J].结直肠肛门外科,2015,21(1):9-15.