青光眼术后发生恶性青光眼的临床分析
●宋明明 韩梅 付宇鹏 郭明
青光眼术后发生恶性青光眼的临床分析
●宋明明 韩梅 付宇鹏 郭明
目的:对青光眼患者术后出现恶性青光眼的发病率及发病因素展开临床分析。方法:将245例(296眼)来我院接受手术治疗的青光眼患者为例,其术后出现恶性青光眼患者的年龄、性别等因素展开单因素分析。将术后发生恶性青光眼的21例(28眼)患者作为观察组,未发生的224(268眼)作为对照组,并对两组患者的相关发病参数展开回顾性分析。结果:两组患者的年龄、术前眼压、前房深度(ACD)、眼轴长度(AL)、晶状体厚度(LT)等指标存在统计学意义(P<0.05)。经单因素分析,青光眼患者术后出现恶性青光眼的危险因素包括性别、年龄、眼轴长度及术前眼压等。经多因素回归分析,发现年龄、眼轴长度为术后出现恶性青光眼的独立危险因素(P<0.05)。结论:对于行手术治疗的青光眼患者而言,年龄及眼轴长度等为其术后出现恶性青光眼的高危险因素,且眼轴较短或年轻的患者术后出现恶性青光眼的概率更高,临床应做好预防及相应的处理工作。
青光眼;恶性青光眼;临床分析
作为临床眼科中一项较为常见的疾病,青光眼指的是由眼压增高导致的视盘凹陷及视野缺损的一种病变[1]。针对此类患者,临床主要采取手术的治疗方法,但在术后,患者可能出现恶性青光眼,该病不但严重难以控制,而且会影响到患者的视力,情况严重时还会引起失明。因此,临床应加大对恶性青光眼的诊断力度,做到早发现,早治疗[2]。本文以我院245例(296眼)行手术治疗的青光眼患者为例,就其术后出现恶性青光眼的发病率及发病因素展开回顾性分析,以期为今后的临床诊治工作提供有效参考。
1 资料与方法
1.1 一般资料
将245例(296眼)于2014年9月至2016年5月来我院接受手术治疗的青光眼患者为例。其中,术后发生恶性青光眼的患者有21例(28眼),发病率为8.57%,将这21例患者作为观察组,未发生恶性青光眼的224(268眼)作为对照组。
1.2 方法
采用眼A/B超以及超声生物显微镜对两组患者的术前眼压、前房深度(ACD)、眼轴长度(AL)、晶状体厚度(LT)等进行检测与记录。
1.3 观察指标
1.4 统计学处理
本研究中的数据均采用SPPSS18.0软件进行分析,用Χ2进行检验,P<0.05,表明组间差异具备统计学意义,并展开Logistic多因素回归分析。
2 结果
2.1 两组患者相关参数比较
两组患者的年龄、术前眼压存在明显差异,且观察组的ACD、AL、LT等指标与对照组相比发生显著下降,数据差异存在统计学意义(P<0.05)。详见表1。

表1 两组患者相关参数比较
2.2 观察组单因素分析
经单因素分析,青光眼患者术后出现恶性青光眼的危险因素包括性别、年龄、眼轴长度及术前眼压等(P<0.05)。详见表2。
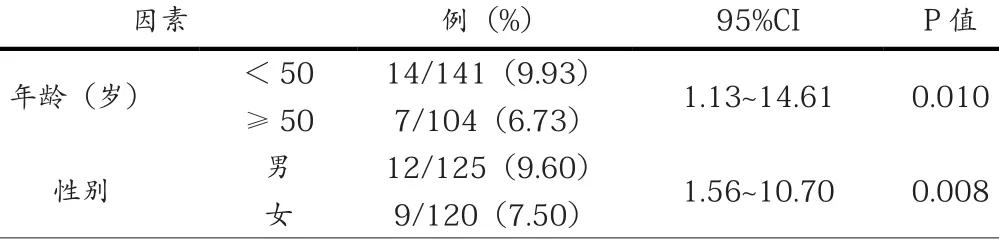
表2 观察组患者术后出现恶性青光眼的单因素分析

术前眼压(kPa) <3.00 10/105(9.52) 1.34~7.92 0.029≥4.00 18/191(9.42)前房深度(mm) <2 18/122(14.75) 0.43~2.43 0.067≥2 10/174(5.75)晶体厚度(mm) <4.5 17/110(15.45) 0.37~2.60 0.068≥4.5 11/186(5.91)眼轴长度(mm) <21 6/105(5.71) 0.55~3.27 0.002≥21 15/140(10.71)
2.3 观察组多因素分析
经多因素回归分析,发现年龄、眼轴长度为术后出现恶性青光眼的独立危险因素(P<0.05)。详见表3。

表3 观察组患者术后出现恶性青光眼的多因素分析
3 结论
作为临床眼科中一种常见的眼病类型,青光眼具有起病迅速、对患者危害大等特点,并且该病具有非常高的致盲率,仅次于白内障,为一种不可逆的损伤[3]。而恶性青光眼则指的是在经过手术或药物等治疗后,青光眼患者的眼压不但未能降低,反而不断上升,前房不断变浅甚至发生消失的情况,临床治疗难度较大。传统的恶性青光眼指的是原发型闭角性青光眼患者术后出现的严重并发症之一,近些年来,随着医疗技术的发展及临床研究的不断深入,人们发现恶性青光眼的出现会受到患者的性别、年龄、晶体厚度、前房深度、术前眼压以及眼轴长度等多种因素的影响[4]。基于此,本实验便将上述因素来对青光眼患者术后出现恶性青光眼的情况展开分析与评价。
具体分析,接受各类眼前部手术的患者均存在并发恶性青光眼的可能,对其发生机制展开分析,可能是在手术的介入下,患者眼部突然流出大量房水,导致眼压发生突然降低,在之前高眼压状态的影响下,玻璃体就会出现水肿的情况,进而突发冲击晶状体,导致悬韧带断裂;或是在手术过程中,由于操作损伤悬韧带,再加上悬韧带具有比较高的脆性,使得晶状体出现前移,瞳孔发生阻滞,最后引起手术滤过道或房角阻塞等。除此之外,患者前列腺等物质应激性会在手术的刺激下增加,除了会引起眼内充血、血管扩张、睫状体水肿、渗漏以及痉挛等症状,而且还会诱发明显炎性反应,进而加重睫状环与晶体之间的阻滞,最终引起恶性青光眼。对于原发性闭角型青光眼患者而言,其出现恶性青光眼的一项重要诱导因素便是滤过手术。此外,这类患者本身还存在一系列生理因素,如眼前节结构出现异常等,会进一步增强术后滤过能力,在使得晶状体虹膜向前移动的基础上,进一步促进恶性青光眼发展进程的加快。另外,有学者经研究调查发现,恶性青光眼的发生在一定程度上还会受到手术方式的影响,例如白内障摘除术以及周边虹膜切除术患者,其术后发生恶性青光眼的概率相对而言比较低[5]。行囊内外摘出术患者术后也会偶发恶性青光眼,但时与术式无直接联系。
考虑到恶性青光眼发生的一项主要原因便是滤过手术,因此,本实验将245例(296眼)于2014年9月至2016年11月来我院接受手术治疗的青光眼患者为例。其中,术后发生恶性青光眼的患者有21例(28眼),发病率为8.57%,这一结果与其他学者研究报告相吻合。此外,本实验结果显示,相比于年龄较大的患者,年龄较小的患者发生术后恶性青光眼的概率更多,究其原因,可能与老年人群眼内韧带比较松,眼前节变浅,晶状体存在肿大情况且厚度增加等存在关联。另有研究表明,对于女性而言,其晶状体位置相对比较靠前,容易使得前房变窄,进而导致恶性青光眼的发生,但在本实验中,男性发病人数要比女性更多,因而这一结果有待进一步的分析与讨论。此外,本实验采用眼A/B超以及超声生物显微镜来测量所有患者的解剖参数,经统计分析后发现,术后发生恶性青光眼(观察组)的ACD、AL及LT明显低于与未发生恶性青光眼(对照组)患者,两组数据具有统计学意义(P<0.05),这表明术后发生恶性青光眼的相关因素包括年龄、ACD、AL及LT等。当患者确诊为恶性青光眼后,临床应在早期积极采取相应的处理对策,通过将眼球后部压力减低,从而将睫状环阻滞打破,起到治疗的目的。现阶段,手术及药物为恶性青光眼患者主要的治疗方法,其中首选玻璃体腔穿刺抽液联合前房成型术,其治疗总有效率可达到70%以上,如果采取此项手术无效,那么则可向患者展开人工晶体取出联合前 部玻璃体切割术治疗;当缓解睫状环阻滞以后,如果患者的眼压依然未能降下来,那么就可服用相关降眼压药进行治疗,如局部滴阿托品或口服醋氮酰胺等。
综上所述,对于行手术治疗的青光眼患者而言,年龄及眼轴长度等为其术后出现恶性青光眼的高危险因素,且眼轴较短或年轻的患者术后出现恶性青光眼的概率更高,临床应做好预防及相应的处理工作。
(作者单位:黑龙江省佳木斯市中心医院眼科)
[1]谭思敏,李瑞庄,黎宗汉,等.原发性青光眼滤过术后发生恶性青光眼的危险因素分析[J].眼科新进展,2013,33(12):1174-1176.
[2]张俊龙.闭角型青光眼术后发生恶性青光眼危险因素分析[J].临床医学研究与实践,2016,1(14):151.

