顽固性颅内压增高的结核性脑膜炎1例分析
赵俊杰 刘 宁 陈 军 谷有全 陈江君 周超宁
1)兰州大学第一临床医学院 兰州 730000 2)兰州大学第一医院神经内科 兰州 730000
·病例报告·
顽固性颅内压增高的结核性脑膜炎1例分析
赵俊杰1)刘 宁2)△陈 军2)谷有全2)陈江君2)周超宁2)
1)兰州大学第一临床医学院 兰州 730000 2)兰州大学第一医院神经内科 兰州 730000
结核性脑膜炎;顽固性颅内压增高;病例报告
结核性脑膜炎主要由结核分枝杆菌引起,是肺外结核的最严重表现,发生率低但致死率高,占所有结核比例的1%,发生率在发达国家中很低,预后较差,50%的患者出现死亡或致残[1]。早期的诊断与治疗可明显改善预后,而现有的实验室检查缺乏敏感性,加之其非特异性的临床表现,迄今尚无一项公认的诊断标准和临床指南,结核性脑膜炎的治疗仍存在诸多争议。我科收治1例顽固性颅内压增高的结核性脑膜炎患者,通过病例分析及文献复习,针对该患者的诊疗体会,期望给临床医师提供诊疗思路。
1 病例资料
患者女,23岁。主因“头痛、发热1个月余,加重伴意识障碍10 d余”,急诊以“颅内感染”收住入院。患者于入院前1月余,无明显诱因出现头痛,呈全头钝痛,伴发热,体温最高达38.4 ℃,无其他伴随症状,于当地医院行血常规未见明显异常,输液治疗3 d(具体用药不详),发热症状缓解,但头痛仍间断发作。此后,间断出现头痛伴发热,于入院前10 d余上述症状加重,伴意识障碍,不能行走,遂至当地县医院输液治疗无缓解,于当日晚间就诊于我院急诊科,行头颅CT示,双侧侧脑室轻度扩张,脑表面沟、裂消失,考虑脑水肿、脑积水;胸部CT示,左肺上叶高密度影,考虑感染;双侧少量胸腔积液。为进一步诊治,以“颅内感染”转入神经内科。既往体健。生活规律,无不良嗜好。否认家禽(鸽子)、牛羊等接触史。未婚,月经规律。否认其他遗传家族病史。
入院后体格检查:T 36.8 ℃,P 101次/min,R 21次/min,BP 129/88 mmHg。浅昏迷状态。全身浅表淋巴结未触及。双肺呼吸音低,可闻及湿啰音。心率101次/min,律齐,各瓣膜听诊区未闻及病理性杂音。腹平软,肝脾肋缘下未触及,肠鸣音3次/ min。神经系统体格检查:浅昏迷状态,压眶后出现痛苦表情,颈强直。双侧瞳孔不等大、等圆,左∶右=2 mm∶3 mm,双侧对光反射迟钝。四肢肌张力减低,疼痛刺激胸部后双上肢可活动,双下肢无意识自主活动。四肢腱反射消失,双侧Babinski征阳性,留置导尿。
患者入院时处于昏迷状态,行头颅CT平扫检查(如图1)示,双侧侧脑室增大,梗阻性脑积水?遂行左侧锥颅侧脑室引流术,脑脊液细胞学检查正常;1周后拔出引流管后,持续10 h余后,出现意识不清,于次日急行右侧侧脑室锥颅脑脊液引流术,术后意识清楚,引流持续15 d,夹闭引流管后即出现意识不清,不宜拔除引流管,请神经外科会诊后行左侧锥颅脑室引流术。此后,因夹闭引流管,出现意识不清,将引流管打开后无脑脊液流出,急诊复查头颅CT平扫示各脑室系统较前明显增大,遂急行右侧锥颅脑脊液引流术,引流第7天,2次脑脊液检查白细胞数均正常,再次请神经外科会诊后行脑室腹腔引流术,术后患者神志清楚,无头痛症状等不适。入院期间共进行4次锥颅术,1次腹腔引流术。依次行7次脑脊液(行锥颅术后于引流管内抽取脑脊液)检查,脑脊液常规示,颜色由无色到淡黄色,微浑,小凝块,蛋白定性阳性,RBC(40~2 700)×106L-1,WBC(0~60)×106L-1;脑脊液生化示,葡萄糖 2.46~3.56 mmol/L,氯化物 105~127 mmol/L,微量蛋白 0.6~1.71 g/L;脑脊液细胞学示,小淋巴细胞18%~90%,大淋巴细胞3%;脑脊液病原学示,抗酸染色、墨汁染色均及脑囊虫抗体均阴性。
根据患者病史、体征及相关检查,初步诊断:(1)颅内感染、结核性脑膜脑炎?(2)梗阻性脑积水;(3)微创侧脑室锥颅术后;(4)肺部感染。入院后完善相关检查,因诊断“结核性脑膜脑炎”依据不足,无早期、足量、联合给予抗结核药物,后期给予经验性抗结核“三联”(异烟肼+利福平+吡嗪酰胺)治疗方案。出院时行神经系统体格检查:神清,双侧瞳孔等大等圆,左∶右=3 mm∶3 mm,对光反射灵敏。双侧鼻唇沟对称,颈软,四肢肌张力正常,双上肢肌力5级,双下肢肌力3级,四肢腱反射减弱。双侧Babinski征阳性。
自入院后行头颅CT、头颅MRI平扫及增强影像学检查如图1所示。
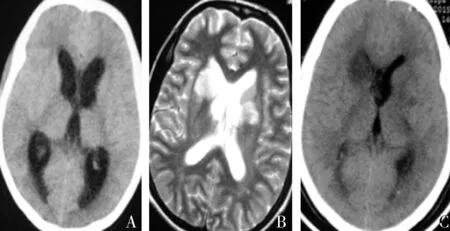
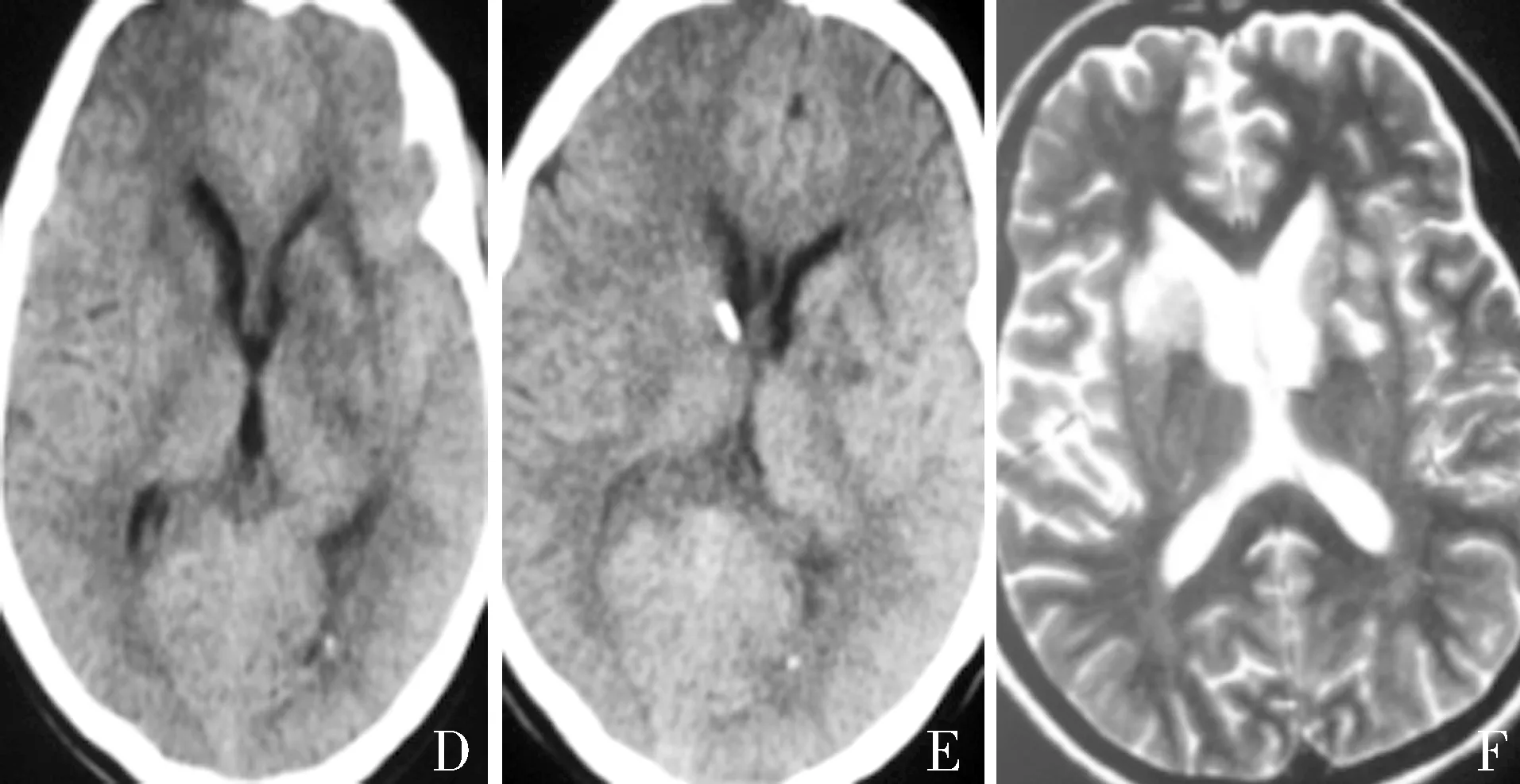
图1 A:行锥颅(左侧侧脑室)脑脊液引流术后复查示脑室扩大 B:持续引流后1周,复查头颅MRI示,双侧侧脑室旁T2异常高信号影,因拔出引流管后出现意识障碍遂行锥颅(右侧侧脑室)脑脊液引流术,术后意识清楚,引流持续7 d C:复查头颅CT可见右侧侧脑室前角低密度影,因夹闭引流管后即出现意识不清,不宜拔除引流管 D:期间复查头颅CT示,侧脑室扩张较前减少,请神经外科会诊后,再次行左侧锥颅脑室引流 E:复查头颅CT示病情好转 F:3 d后复查头颅MRI可见双侧侧脑室旁异常高低信号影,对比前片有所好转
2 讨论
患者入院后因脑积水引起的颅内高压,意识障碍进行加重,突然出现昏迷,遂行锥颅脑脊液引流术后神志清楚。因患者颅内压持续性顽固性增高,脑脊液回流受阻,脑脊液引流管不能拔出,拔出后立即出现昏迷。颅内压增高原因考虑如下:(1)中枢神经系统感染:因病原体刺激脑膜引起脑室脉络丛的异常分泌增多,脑脊液中蛋白增多沉积阻碍蛛网膜颗粒的吸收。病原体检查仍缺乏敏感性,尤其结核杆菌的感染需要多次反复长期培养,部分结核性脑膜炎的非特异性临床表现及脑脊液检查可表现为正常,考虑结核性脑膜炎的可能性较大,不排除艾滋、脑膜炎隐球菌感染等疾病。(2)肿瘤:是否有颅内转移瘤刺激引起脑脊液的异常分泌增多,多次行影像学检查均未见明显异常。(3)蛛网膜颗粒病变:蛛网膜颗粒病变导致脑脊液吸收减少,脑脊液循环回流受阻,表现为持续性颅内高压。(4)脊髓病变:脊髓病变引起的脑脊液回流受阻,导致颅内压增高,行颈、胸椎MR示,脊髓中央管扩张。行腰穿时未能抽出脑脊液,可能由于梗阻原因。
该病例参加“2015年第十八届全国神经病学年会”专家面对面疑难病例讨论,全国专家讨论后诊断“很可能的结核性脑膜炎”。专家意见根据2010年发表在Lancet Infect Dis的一篇文章对近年来各项研究报道的临床诊断意见进行总结分类,提出一项可以量化的诊断标准[2]。根据诊断标准,结核性脑膜炎的分类为确诊的、很可能的、可能的结核性脑膜炎。临床诊断标准:具备以下一项或多项脑膜炎的症状和体征:头痛、易激惹、呕吐、发热、颈强直、抽搐、局灶性神经功能缺损、意识障碍或倦怠。确诊的结核性脑膜炎:(1)符合临床标准,同时具备以下一项或多项条件:脑脊液检出抗酸杆菌;脑脊液结核杆菌培养阳性,脑脊液核酸扩增试验(NAAT)阳性;(2)脑或脊髓组织发现抗酸杆菌或呈结核病的病理改变,同时有临床征象和相应的脑脊液改变。很可能的结核性脑膜炎:符合临床标准,同时具备以下各项条件:(1)临床评分≥10分(无神经影像学表现);(2)临床评分≥12分(伴神经影像学表现);(3)脑脊液或神经影像学评分≥2分;(4)排除其他类型脑膜炎。可能的结核性脑膜炎:符合临床标准,同时具备以下各项条件:(1)临床评分6~9分(无神经影像学表现);(2)临床评分为9~11分(伴神经影像学表现);(3)未行腰椎穿刺脑脊液检查或神经影像学检查不得确定诊断。患者临床评分14分,伴神经影像学改变,符合“很可能的结核性脑膜炎”的诊断标准。
近年来,随诊新检测技术的出现,如结核杆菌感染T细胞斑点试验、Xpert MTB/RIF系统、PCR等[3],使得结核性脑膜炎的诊断进一步突破,然而很多检测方法由于费用较高,还未得到普及。因此,符合诊断可能、很可能结核性脑膜炎时应及早、足量、联合用药抗结核治疗,考虑到结核性脑膜炎的预后较差,致残率、致死率较高[4],要关注其预后状况、生活质量。
[1] Garg RK.Tuberculous meningitis[J].Acta Neurol Scand,2010,122(2):75-90.
[2] 赵钢,杜芳.结核性脑膜炎临床诊断思路[J].中国现代神经疾病杂志,2013,13(1):1-2.
[3] Garg RK,Raut T,Malhotra HS,et al.Tuberculous meningitis and hydrocephalus[J].J Infect,2013,66(6):541-542.
[4] Brown J,Capocci S,Smith C,et al.Health status and quality of life in tuberculosis[J].Int J Infect Dis,2015,32:68-75.
(收稿2016-08-23)
R529.3
D
1673-5110(2017)03-0136-02
△通讯作者:刘宁,女,教授,硕导,主任医师,E-mail:Lnning1957@sina.com

