南宁市危重症孕产妇转运平台建设效果评价
吴晓英
(广西省南宁市妇幼保健院,广西 南宁 530000)
南宁市危重症孕产妇转运平台建设效果评价
吴晓英
(广西省南宁市妇幼保健院,广西 南宁 530000)
目的探讨危重症孕产妇转运平台在降低危重症孕产妇死亡率中的作用与效果。方法回顾性收集南宁市6个产科急救中心和六县一区共13个县级产科急救中心2010至2014年的孕产妇活产数、高危数、死亡数等数据,就危重症孕产妇转运平台建立运行后,对高危孕产妇救治及死亡情况进行研究分析。结果各年份的死亡孕产妇例数相比,差异无统计学意义(χ2=5.325,P=0.256)。2014年的高危孕产妇高于2010年、2011年、2012年、2013年(χ2值分别为122.056、433.176、43.802、33.479,均P<0.05);2014年危重孕产妇例数高于2010年、2011年、2012年(χ2值分别为11.727、16.524、24.672,均P<0.05);2014年危重孕产妇和高危之间比例高于2010年、2011年、2012年(χ2值分别为8.329、9.211、21.709,均P<0.05);但2014年死亡孕产妇与危重之间的比例要低于2010年、2011年、2012年、2013年(χ2值分别为10.887、11.581、4.053、4.034,均P<0.05)。2010—2014年各级医院危重症孕产妇构成比例基本相同,差异无统计学意义(均P>0.05)。一级医院2014年危重孕产妇转诊率较2010年明显升高,差异有统计学意义(χ2=4.352,P=0.037);二级医院2014年危重孕产妇转诊率较2010年和2011年明显升高,差异有统计学意义(χ2值分别为23.358、20.530,均P<0.05)。一级医院转诊所花费的时间从2010年的84min下降至2014年约48min,各年份间危重孕产妇转运平均时间比较,差异有统计学意义(F=22.578,P<0.05),且2014年转诊时间均明显短于2010年、2011年、2012年、2013年(t值分别为7.945、6.946、4.443、2.873,均P<0.05)。二级医院转诊所花费的时间从2010年的76min下降至2014年的约42min,各年份间危重孕产妇转运平均时间比较,差异有统计学意义(F=130.734,P=0.000),且2014年转诊时间均明显短于2010年、2011年、2012年、2013年(t值分别为19.626、16.460、9.357、6.595,均P<0.05)。2010—2014年南宁市孕产妇共死亡人数111例,直接原因导致的死亡人数为53例,占总死亡人数的47.75%;间接原因导致的死亡人数为58例,占总死亡人数的52.25%。统计学分析显示,2013年直接产科原因致死的孕产妇所占死亡人数比例显著低于2010年(χ2=3.978,P<0.05)。结论危重症孕产妇三级转诊平台的有效运行和不断改进,是提高危重症孕产妇救治成功率和降低孕产妇死亡率的有效保障。
危重症孕产妇;抢救网络;转运平台;有效性;死亡率
孕产妇死亡率和5岁以下儿童死亡率是衡量一个国家和地区卫生条件和经济水平的重要指标。随着社会经济的发展和医疗卫生机构条件的不断完善,以及孕育知识的深入普及,孕产妇死亡率已经大幅下降[1]。在中国,孕产妇死亡率从2000年的53.0/10万下降至2010年的34.2/10万,较上世纪90年代下降59%[2]。大量临床观察发现,危重孕产妇的发现、转诊及抢救的不及时是造成其死亡的重要原因[3]。为解决这一问题,2012年,南宁市卫生管理机构利用医院管理信息系统,构建了全市危重孕产妇转运平台,在全市范围内对危重孕产妇的救治模式和流程进行了有益的实践和探索,以期有效降低孕产妇的死亡率。为了了解南宁市危重孕产妇转运平台在救治危重孕产妇中的作用与效果,本研究于2015年3至5月对南宁市6个产科急救中心和六县一区共13个县级产科急救中心的相关数据进行了收集和研究分析,具体报告如下。
1资料与方法
1.1资料来源
选择南宁市6个产科急救中心(广西医科大学第一附属医院、广西壮族自治区人民医院、广西壮族自治区妇幼保健院、南宁市第一人民医院、南宁市第二人民医院、南宁市妇幼保健院)及六县一区(武鸣县、宾阳县、横县县、上林县、马山县、隆安县、邕宁区)13个县级产科急救中心,就2010—2014年各机构孕产妇活产数、高危数、死亡数等数据进行收集。
1.2方法
1.2.1危重症孕产妇转运原则及程序
1.2.1.1危重症孕产妇转运原则 各助产机构发现疑难危重孕产妇应坚持就地就近抢救,必要时请上级医疗专家参与会诊抢救。确实因技术、设备无法实施有效抢救者,应及时组织转诊。转诊时应坚持“先会诊,再转诊”的原则。经接诊单位会诊确认符合转诊指标,并在病情允许情况下方能转诊,转诊过程中应有了解病情的医师护送,并及时追踪随访病情转归。对病情危重不易转诊者,应立即请上级医院电话会诊、专家现场指导参与救治。各区(县)疑难危重孕产妇的救治,原则上与相应的市卫生单位建立会诊、转诊、指导等双向协作关系。
1.2.1.2危重孕产妇三级转诊的运作 一级转诊机构:为社区街道医疗保健部门,筛查的高危孕产妇和危重症孕产妇转往县(区)级医院和市危重症孕产妇的救治中心,并负责上报资料给县(区)妇幼保健所。二级转诊机构:为县(区)医院的妇产科和县(区)妇幼保健所,县(区)医院接受一级机构转诊的高危孕产妇,同时筛查危重症孕产妇转往市危重症孕产妇的救治中心,县(区)妇幼保健所负责对社区街道医疗保健部门和县(区)医院的检查督导和协调转运及资料收集上报工作。三级转诊机构:是市危重症孕产妇的救治中心和市妇幼保健所,市危重症孕产妇的救治中心负责转运救治一级、二级机构的危重症孕产妇,市妇幼保健所负责检查督导和资料统计。
1.2.1.3危重症孕产妇的判断标准 判断标准:①基于某种特殊的严重疾病的临床标准如子痫、重度子痫前期、肺水肿等;②基于干预措施应用的标准如进入ICU治疗、需要立即切除子宫、需要输血等;③基于器官功能障碍或衰竭的标准如心功能不全、肾衰竭等,主治医师有充分理由认为是危重的患者。
1.2.2数据收集
于2015年3至5月期间回顾性收集各产科急救中心2010—2014年各级医院分娩例数,危重、高危孕产妇发生例数及死亡病例数,死亡原因及孕产妇转运情况,并进行分析研究。
1.3统计学方法
使用SPSS 20.0统计软件进行数据分析,计数资料组间比较采用χ2检验,计量资料用均数±标准差表示,两组间比较采用t检验,多组间比较采用方差分析,以P<0.05为差异有统计学意义。
2结果
2.1各年度高危孕产妇及死亡情况
各年份的死亡孕产妇例数相比,差异无统计学意义(P>0.05)。2014年的高危孕产妇高于2010年、2011年、2012年、2013年(χ2值分别为122.056、433.176、43.802、33.479,均P<0.05));2014年危重孕产妇例数高于2010年、2011年、2012年(χ2值分别为11.727、16.524、24.672,均P<0.05);2014年危重孕产妇占高危孕产妇比例高于2010年、2011年、2012年(χ2值分别为8.329、9.211、21.709,均P<0.05),但2014年死亡孕产妇占危重孕产妇比例要低于2010年、2011年、2012年、2013年(χ2值分别为10.887、11.581、4.053、4.034,均P<0.05),见表1。
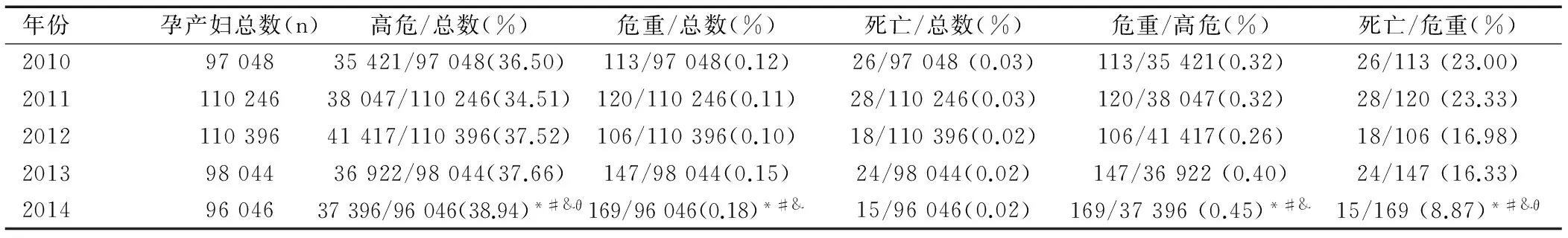
表1 南宁市2010—2014年高危、危重症孕产妇及孕产妇死亡情况[n/N(%)]
注:与2010年相比,*P<0.05;与2011年相比,#P<0.05;与2012年相比,&P<0.05,与2013年相比,θP<0.05。
2.2各级医院危重孕产妇转诊情况
2010—2014年各级医院危重症孕产妇构成基本相同,差异无统计学意义(均P>0.05),见表2。一级医院2014年危重孕产妇转诊率较2010年明显升高,差异有统计学意义(χ2=4.352,P=0.037),一级医院转诊所花费的时间从2010年的84min下降至2014年约48min,各年份间危重孕产妇转运平均时间比较,差异有统计学意义(F=22.578,P=0.000),且2014年转诊时间均明显短于2010年、2011年、2012年、2013年(t值分别为7.945、6.946、4.443、2.873,均P<0.05),见表3。二级医院2014年危重孕产妇转诊率较2010年和2011年明显升高,差异有统计学意义(χ2值分别为23.358、20.530,均P<0.05),二级医院转诊所花费的时间从2010年的76min下降至2014年的约42min,各年份间危重孕产妇转运平均时间比较,差异有统计学意义(F=130.734,P=0.000),且2014年转诊时间均明显短于2010年、2011年、2012年、2013年(t值分别为19.626、16.460、9.357、6.595,均P<0.05),见表4。
表2 2010—2014年各级医院危重孕产妇构成比[n(%)]
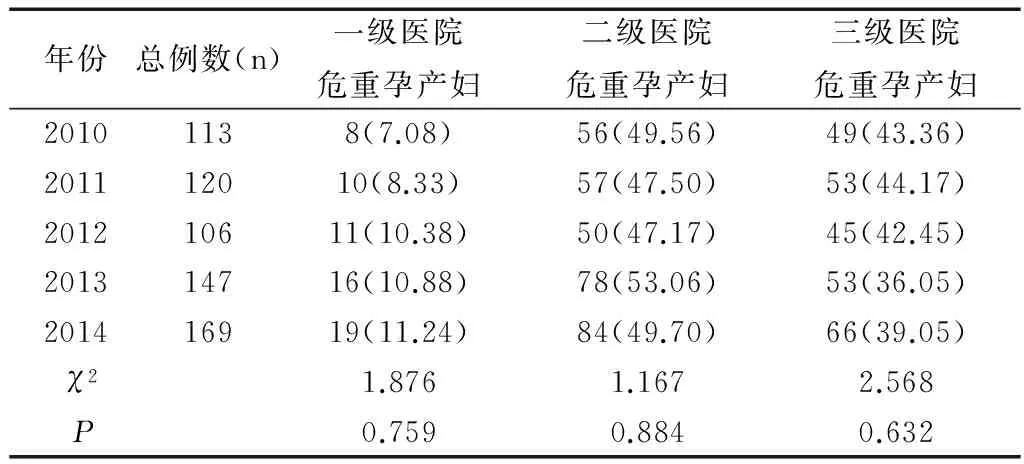
Table 2 Proportion of critical pregnant women in hospitals at all levels from 2010 to 2014[n(%)]
2.3孕产妇死因分析
南宁市2010—2014年孕产妇共死亡人数111例,由于羊水栓塞、子宫收缩乏力、妊娠期高血压疾病等直接原因导致的死亡人数为53例,占总死亡人数的47.75%;其中2010年16例、2011年15例、2012年8例、2013年8例、2014年6例。妊娠合并先天性心脏病、重症肺炎、猝死等间接原因导致的死亡人数为58例,占总死亡人数的52.25%;各年限分别为10例、13例、10例、16例、9例。统计学分析显示,2013年直接产科原因致死的孕产妇所占死亡人数比例显著低于2010年(χ2=3.978,P=0.046),见表5。


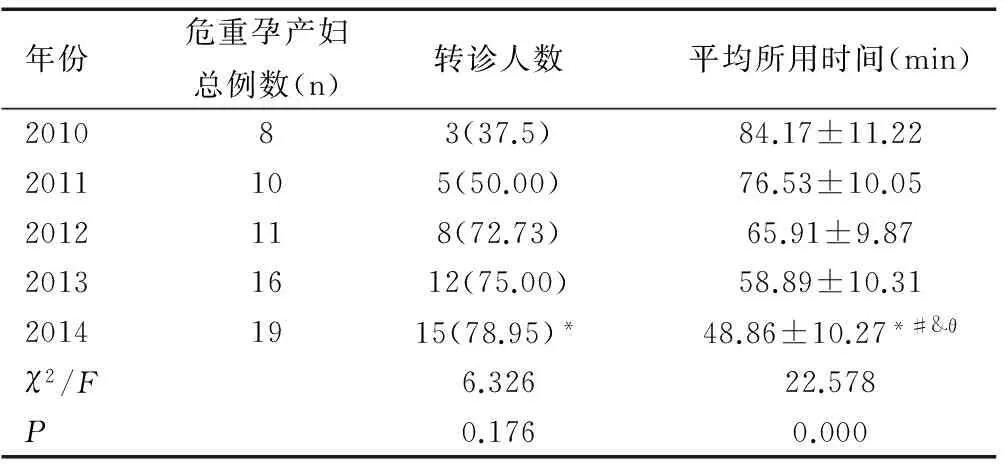
年份危重孕产妇总例数(n)转诊人数平均所用时间(min)201083(37.5)84.17±11.222011105(50.00)76.53±10.052012118(72.73)65.91±9.8720131612(75.00)58.89±10.3120141915(78.95)*48.86±10.27*#&θχ2/F6.32622.578P0.1760.000
注:与2010年相比,*P<0.05;与2011年相比,#P<0.05;与2012年相比,&P<0.05;与2013年相比,θP<0.05。

用时Table 4 Number of referral (rate) and average time spent in transferring in grade two hospital from 2010 to 2014[n(%),±S]
注:与2010年相比,*P<0.05;与2011年相比,#P<0.05;与2012年相比,&P<0.05;与2013年相比,θP<0.05。
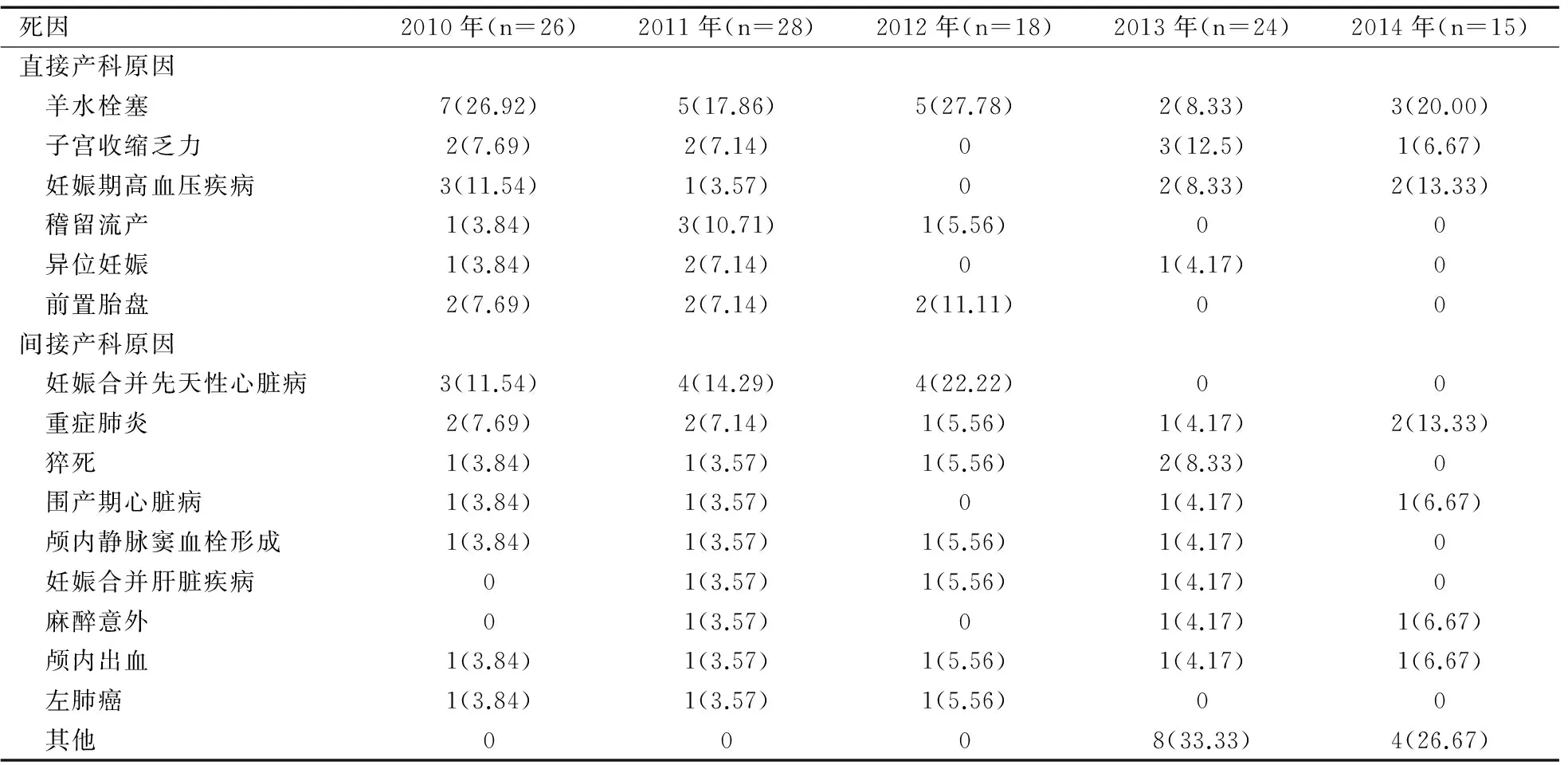
表5 南宁市孕产妇死因分析[n(%)]
3讨论
3.1南宁市危重症孕产妇转运平台建设效果显著
我国作为世界上人口最多的发展中国家,2014年孕产妇死亡率为21.7/10万[4]。南宁市危重孕产妇转运平台在南宁市政府为民办实事项目的资助下,在市卫生局的总体管理和指挥下,依托南宁市6个产科急救中心的学科优势及南宁市六县一区13个县级产科急救中心的技术支持和三级妇幼保健基础网络,建立覆盖全市的危重孕产妇救治网络,使南宁市高危孕产妇的救治水平得到提高,对孕产妇死亡率的降低起到主要作用。2012年、2014年南宁市孕产妇死亡率低于2014年我国孕产妇死亡率21.7/10万,孕产妇管理率上升。从上述调查看出随着南宁市孕产妇人数的逐年增加,高危孕产妇与危重症孕产妇发生率也在逐年增加,然而孕产妇死亡率从2010年的26.8/10万下降到2014年的15.6/10万。死亡孕产妇与危重孕产妇之比从2010年的23.00%下降到2014年的8.87%。各年份的死亡孕产妇例数相比,差异不存在统计学意义(P>0.05)。2014年的高危孕产妇例数高于2013年、2012年、2010年、2011年(P<0.05);2014年危重孕产妇例数高于2012年、2010年、2011年(P<0.05);2014年危重孕产妇和高危之间比例高于2012年、2010年、2011年(P<0.05);但2014年死亡孕产妇与危重之间的比例要低于2013年、2012年、2010年、2011年(P<0.05)。提示危重孕产妇转运平台的建设和运行可能有助于尽早发现孕产妇病情,并及时转运至上级医院,具有重要意义。同时,一级医院转诊所花费的时间从2010年的84min下降至2014年的约48min,各年份间危重孕产妇转运平均时间比较,差异有统计学意义(P<0.05)。二级医院转诊所花费的时间从2010年的76min下降至2014年的约42min,各年份间危重孕产妇转运平均时间比较,差异有统计学意义(P<0.05)。提示转运平台的建立促进了快速转运危重孕产妇,可能对于保障孕产妇性命安全具有一定作用。
3.2南宁市危重症孕产妇死因分析
本研究显示,羊水栓塞是导致孕产妇死亡的首位死因,直接影响死亡率的高低[5]。羊水栓塞作为导致孕妇死亡的主要原因之一,主要是由于宫缩过强或缩宫素应用不当、胎盘早期剥离、前置胎盘、子宫破裂或手术产引起[6]。羊水栓塞常常发病急、病情发展迅速,危险性高。对羊水栓塞患者及时救治,并运用孕产妇转运平台快速向上级医院转运成为挽救产妇生命的关键。子宫收缩乏力尤其是子宫胎盘附着处收缩乏力是产后出血的重要原因,严重威胁孕产妇生命健康[7]。常见的导致子宫收缩乏力的主要原因主要包括产妇精神紧张、产妇体质虚弱、子宫过度膨隆、子宫肌纤维损伤等。妊娠期高血压疾病导致的孕产妇死亡人数为直接产科原因的第三位。肥胖、高血压遗传史、年龄大于35岁等是其主要危险因素。妊娠期高血压疾病会引起孕产妇全身小动脉痉挛,进一步影响脑、肝、肾等重要脏器功能并会导致多种严重并发症。规范孕产妇管理,积极对高危因素进行筛选,预防并发症的发生,及时进行转运是提高孕产妇生存几率、减轻疾病伤害和降低疾病负担的重要方法[8]。通过对危重症孕产妇死因分析显示,2010年直接产科原因致死的孕产妇例数显著高于2013年(P<0.05)。提示建立危重症孕产妇转运平台可能有助于降低直接产科因素致死的孕产妇例数。但本研究中其他年份危重症孕产妇死因比较无统计学意义,可能与死亡例数偏少有关,可在今后随机选取样本进一步研究和分析,以探究危重症孕产妇转运平台对死亡率的影响。
3.3结论
危重症孕产妇三级转诊平台的有效运行和不断改进,对于有效提高危重症孕产妇的救治成功率具有良好作用,有助于降低孕产妇总体死亡率。
[1]张剑影,郦珍芳.预见性护理在急诊高危孕产妇院内转运中的应用[J].现代医药卫生,2016,32(22):3519-3520.
[2]徐春景,李君琴,吴淑芳.产科急危重孕产妇院内转运中的护理风险分析与对策[J].护理与康复,2014,13(9):872-874.
[3]黄华侨.急危重症孕产妇院前急救系统化管理效果研究[J].山西医药杂志,2016,45(22):2694-2696.
[4]Scrutton M, Gardner I.Maternal critical care in the United Kingdom: developing the service[J].Int J Obstet Anesth,2012,21(4):291-293.
[5]Solberg Ø, Grønning Dale M T, Holmstrøm H,etal.Trajectories of maternal mental health: a prospective study of mothers of infants with congenital heart defects from pregnancy to 36 months postpartum[J].J Pediatr Psychol,2012,37(6):687-696.
[6]周霓,劳诚毅.南宁市2008至2012年孕产妇死亡分析[J].中国妇幼健康研究,2015,26(3):432-434.
[7]Patel A B,Prakash A A,Raynes-Greenow C,etal.Description of inter-institutional referrals after admission for labor and delivery: a prospective population based cohort study in rural Maharashtra, India[J].BMC Health Serv Res,2017,17(1):360.
[8]Abu-Raya B,Smolen K K,Willems F,etal.Transfer of maternal antimicrobial immunity to HIV-exposed uninfected newborns[J].Front Immunol,2016,7:338.
[专业责任编辑:于学文]
Effect assessment of construction of transfer platform for critical pregnant women in Nanning
WU Xiao-ying
(NanningMaternalandChildHealthCareHospital,GuangxiNanning530000,China)
ObjectiveTo explore the function and effect of critical pregnant women’s transport platform in reducing mortality of critical pregnant women.MethodsData including number of live birth, high-risk pregnant women, and maternal deaths was collected in 6 obstetric emergency centers in Nanning city and 13 county-level obstetric emergency centers in six counties and one district from 2010 to 2014. Treatment and mortality of high-risk pregnant women after establishment and operation of critical pregnant women’s transfer flatform was analyzed.ResultsThere was no statistical difference in number of maternal deaths in each year (χ2=5.325,P=0.256). Number of high-risk pregnant women in 2014 was higher than that in 2010, 2011, 2012 and 2013 (χ2value was 122.056, 433.176, 43.802 and 33.479, respectively, allP<0.05). Number of critical pregnant women in 2014 was higher than that in 2010, 2011 and 2012 (χ2value was 11.727, 16.524 and 24.672, respectively, allP<0.05). Ratio between numbers of critically ill and high-risk pregnant women in 2014 was higher than that in 2010, 2011 and 2012 (χ2value was 8.329, 9.211 and 21.709, respectively, allP<0.05), but radio between numbers of mothers died and critically ill in 2014 was lower than that in 2010, 2011, 2012 and 2013 (χ2value was 10.887, 11.581, 4.053 and 4.034, respectively, allP<0.05). Proportion of critical pregnant women in different grade hospitals from 2010 to 2014 was similar, and difference had no statistical significance (allP>0.05). Referral rate of critical pregnant women in grade one hospitals in 2014 was higher than that in 2010, and difference was statistically significant (χ2=4.352,P=0.037). Referral rate of critical pregnant women in grade two hospitals in 2014 was higher than that in 2010 and 2011, and differences were statisitcally significant (χ2value was 23.358 and 20.530, respectively, bothP<0.05). Time spent in transferring in grade one hospitals reduced from 84min in 2010 to 48min in 2014. Difference in average time spent in transferring of critical pregnant women in various years was statistically significant (F=22.578,P<0.05), and time spent in transferring in 2014 was obviously shorter than that in 2010, 2011, 2012 and 2013 (tvalue was 7.945, 6.946, 4.443 and 2.873, respectively, allP<0.05). Time spent in transferring in grade two hospitals decreased from 76min in 2010 to about 42min in 2014. There was significant difference in average time spent in critical pregnant woman transfer in different years (F=130.734,P=0.000). Time spent in transferring in 2014 was significantly shorter than that in 2010, 2011, 2012 and 2013 (tvalue was 19.626, 16.460, 9.357 and 6.595, respectively, allP<0.05). Total number of maternal deaths in Nanning from 2010 to 2014 was 111. Number of mothers died of immediate causes was 53, accounting for 47.75% in total deaths. Number of deaths caused by indirect causes was 58, accounting for 52.25% of total death. Statistical analysis showed that proportion of mothers died from direct obstetrical cause in 2013 was greatly lower than that in 2010 (χ2=3.978,P<0.05).ConclusionEffective operation and continuous improvement of three level transfer platform for critical pregnant women is an guarantee for improving success rate of treatment and reducing mortality of pregnant women.
critical pregnant women; emergency aid network; transfer platform; validity; mortality
2016-01-21
南宁市科学与技术开发计划资助项目(20123110)
吴晓英(1963—),女,副主任医师,主要从事妇女健康和保健工作。
10.3969/j.issn.1673-5293.2017.09.006
R172
A
1673-5293(2017)09-1053-04

