沙格列汀联合胰岛素治疗老年2型糖尿病频发低血糖病人的疗效评价
沙格列汀联合胰岛素治疗老年2型糖尿病频发低血糖病人的疗效评价
杨轶青陶然江慧刘洋蒋慧君
目的探讨沙格列汀联合胰岛素治疗老年2型糖尿病频发低血糖病人的安全性、有效性。方法对比经沙格列汀联合胰岛素治疗的14例2型糖尿病病人治疗前后低血糖发生频率,就其治疗前后血糖、糖化血红蛋白、胰岛素用量、胰高血糖素等变化进行综合分析。结果沙格列汀联合基础胰岛素治疗6月,未观察到明显不良反应,病人低血糖发生频率从(5.14±2.57)次/月减少为(1.79±1.25)次/月(P<0.001);胰岛素用量从(29.1±10.4) U/d减少为(24.4±12.5) U/d(P<0.001);空腹血糖由(9.48±3.38) mmol/L降至(7.19±1.60) mmol/L(P<0.001),餐后2 h 血糖由(14.20±6.29) mmol/L降至(11.00±3.52) mmol/L(P<0.001);糖化血红蛋白由(8.69±1.88)%降至(7.45±0.72)%(P<0.001);C肽、胰高血糖素治疗前后差异无统计学意义。结论沙格列汀联合胰岛素治疗频发低血糖的老年2型糖尿病是安全且有效的。
沙格列汀; 基础胰岛素; 低血糖; 2型糖尿病
随着国家经济的不断发展,医疗水平提高,糖尿病病人的平均寿命不断延长。而病程较长的老年2型糖尿病病人因B细胞功能衰退,α细胞功能失调[1-2],常常发生类似于1型糖尿病病人的“脆性”改变,即血糖波动大,病情极不稳定,容易发生高血糖和低血糖的漂移现象。低血糖是血糖达标的最大障碍,严重影响老年病人血糖的控制,如何有效降低血糖,又减少低血糖的发生,特别是减少“脆性”2型糖尿病病人血糖的波动,一直是临床的难题。二肽基肽酶-4(dipeptidyl peptidase-4, DPP-4)抑制剂以葡萄糖浓度依赖方式增加胰岛素分泌、抑制胰高血糖素,在有效降糖的同时,较少发生低血糖。本研究使用DPP-4抑制剂联合基础胰岛素治疗老年2型糖尿病频发低血糖,旨在了解其安全性、有效性。
1 资料与方法
1.1 病例选择 2012年4月至2014年12月在南京市玄武医院就诊的2型糖尿病病人14例。入选条件:(1)根据1999年WHO诊断标准诊断分型的2型糖尿病病人;(2)无严重外伤、感染,无严重心、脑、肾并发症;(3)入组前正在使用餐时胰岛素+基础胰岛素治疗(3+1针),未同时口服降糖药物,治疗时间≥12周;(4)能坚持监测末梢血糖≥7次/周;(5)反复发生(≥3次/月)末梢血糖≤3.9 mmol/L;(6)同意并接受本研究制定的DPP-4抑制剂联合基础胰岛素治疗方案。其中,男5例,女9例,年龄75~87岁,平均(80.6±3.2)岁,病程16~32年,平均(21.6±4.9)年。
1.2 研究方法 本研究采用自身前后对照。入组时对所有病人进行体检,并记录胰岛素用量和低血糖发生频率(次/月)。空腹至少8 h后静脉采血,检测空腹血糖、空腹C肽、空腹胰高血糖素、糖化血红蛋白(HbA1c),同时完成肝肾功能、血脂等检查,馒头餐(100 g)2 h后再检测血糖、C肽、胰高血糖素。完成基线检测后,均继续给予与入组前同等剂量基础胰岛素注射;加用沙格列汀5 mg,口服,1次/d,必要时加减餐时胰岛素。坚持监测并记录末梢血糖(≥7次/周),餐后血糖较高时给予餐时胰岛素皮下注射,入组前后不改变胰岛素生产厂家和剂型规格。根据血糖水平调整胰岛素用量,但不增加其他口服药物治疗。每3月门诊随访,共随访6月,末次随访时再次测定上述指标。
1.3 观察指标 主要观察本方案治疗前后胰岛素用量和低血糖发生频率(次/月),身高、体质量、体质量指数(BMI)、HbA1c,空腹及餐后2h血糖、C肽、胰高血糖素。生化检测采用日本HITACHI 7080型全自动生化分析仪;HbA1c检测采用美国BIO-RAD D10型全自动糖化血红蛋白仪;C肽、胰高血糖素送南京市第一医院临床核医学中心检测。
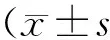
2 结果
在治疗过程中病人低血糖发生频率明显减少(P<0.001);基础胰岛素、餐时胰岛素、胰岛素总用量均下降(均P<0.01);空腹、餐后2 h血糖均得到了较好控制(均P<0.01);HbA1c下降(P=0.004);C肽、胰高血糖素治疗前后差异无统计学意义(P>0.05)。未观察到明显不良反应,病人耐受良好,体质量变化差异无统计学意义。见表1。

表1 治疗前后主要指标对比,n=14)
注:与治疗前比较,**P<0.01;FPG:空腹血糖;2hPG:餐后2 h血糖;FC-P:空腹C肽;2hC-P:餐后2 h C肽;F-Glucagons:空腹胰高血糖素;2h-Glucagons:餐后2 h胰高血糖素
3 讨论
在2型糖尿病的多种发病机制中,包括了胰岛素分泌障碍及胰高血糖素分泌增多[3],对于病程较长的老年2型糖尿病病人,胰岛B细胞数量不断减少,功能接近衰竭,内源性胰岛素分泌不足;而胰岛α细胞数量并未减少,导致比例相对增高,胰高血糖素分泌异常增多,促进肝糖输出,进一步升高血糖,而当发生低血糖时,α细胞又不能及时增加胰高血糖素分泌,对抗低血糖,所以发生所谓“脆性”改变[1-2]。
以地特胰岛素和甘精胰岛素为代表的长效胰岛素类似物,药理作用可持续24 h,无明显峰值,能模拟生理性基础胰岛素分泌,在控制空腹血糖的同时减少了低血糖的发生[4]。故目前在老年2型糖尿病频发低血糖的治疗上,除“双C疗法”外,多主张基础+餐时胰岛素或基础胰岛素加用双胍类、α葡萄糖苷酶抑制剂等口服药物的治疗方案,但二甲双胍不适用于eGFR<45 ml/(min·1.73 m2)的老年病人,阿卡波糖的肠道反应也使其在老年病人中的应用受到一定限制。
胰高糖素样多肽1(glucagon-like peptide 1, GLP-1)和葡萄糖依赖性促胰岛素多肽(GIP),是体内主要2种降低血糖的肠促胰素,其中GLP-1以葡萄糖浓度依赖方式增加胰岛素分泌,抑制胰高血糖素,从而达到降糖的目的,且在其降糖作用中,促进胰岛素分泌和抑制胰高血糖素分泌的效应各占一半,此外还有抑制进食中枢,延缓胃排空,减少肝糖输出等作用,但GLP-1在体内的半衰期很短,仅1~2 min即被DPP-4降解失活[5-6]。而DPP-4抑制剂可抑制DPP-4的酶活性,通过GLP-1和GIP两种途径,调节胰岛α、B细胞功能,即增加和延长GLP-1和GIP对B细胞的作用,促进胰岛素的释放;另一方面,增加和延长GLP-1对α细胞的影响,降低胰高血糖素的分泌,最终的净效应是使血糖降低[6]。沙格列汀作为DPP-4抑制剂,单药治疗可显著降低HbA1c、空腹和餐后血糖,因其独特的葡萄糖浓度依赖降糖方式,单药治疗时低血糖发生率与安慰剂相当,与二甲双胍联用时低血糖事件发生率显著低于磺脲类药物[7-8]。
本研究充分考虑到以上2种药物的作用机制和使用优势:以胰岛素补充替代明显下降的胰岛B细胞功能;以DPP-4抑制剂促进胰岛素释放、降低胰高血糖素分泌;利用DPP-4抑制剂独特的葡萄糖浓度依赖降糖方式,旨在为老年2型糖尿病使用胰岛素后出现频发低血糖的病人探索更为安全、有效的治疗方案。在本研究初期,为观察疗效和不良反应,入组病人均需住院治疗、检测三餐前后及睡前血糖。随着经验积累,未发现明显不良反应,只要控制好基础胰岛素用量,门诊病人亦可使用,尤其适用于社区病人的血糖调整。联合治疗后病人低血糖反应明显减少甚至消失,血糖、HbA1c显著下降。但在本研究中治疗前后C肽、胰高血糖素水平差异并无统计学意义,可能与目前我们检测的血浆胰岛素并非为血中真胰岛素有关,而采用胰岛素抵抗指数(HOMA)评价α、B细胞功能又因样本量较小不能有效地评估,需更多临床试验来证实。
沙格列汀在老年2型糖尿病病人中应用安全,其主要不良反应有上呼吸道感染、泌尿系感染和头痛,但发生率均较低,且较少增加病人体重[8],不增加主要心血管事件的发生[9],联合胰岛素治疗老年2型糖尿病频发低血糖的病人是安全、有效的,在一定程度上纠正了病理生理改变,可作为临床上的又一选择。
[1] Yoon KH, Ko SH, Cho JH, et al. Selective beta-cell loss and alpha-cell expansion in patients with type 2diabetes mellitus in Korea[J]. J Clin Endocrinol Metab, 2003, 88(5): 2300-2308.
[2] Goke B. Islet cell function: alpha and beta cells-partners towards normoglycaemia[J]. Int J Clin Pract Suppl,2008,159 (159): 2-7.
[3] Ahren B. Gut peptides and type 2 diabetes mellitus treatment[J]. Curr Diab Rep, 2003, 3(5): 365-372.
[4] McMahon GT, Dluhy RG. Intention to treat--initiating insulin and the 4-T study[J]. N Engl J Med, 2007, 357(17): 1759-1761.
[5] Degn KB, Juhl CB, Sturis J, et al. One week’s treatment with the long-acting glucagon-like peptide 1 derivative liraglutide (NN2211) markedly improves 24-h glycemia and alpha-and beta-cell function and reduces endogenous glucose release in patients with type 2 diabetes[J]. Diabetes, 2004, 53(5): 1187-1194.
[6] Drucker DJ, Nauck MA. The incretin system: glucagon-like peptide-1 receptor agonists and dipeptidyl peptidase-4 inhibitors in type 2 diabetes[J]. Lancet, 2006, 368(9548): 1696-1705.
[7] DeFronzo RA, Hissa MN, Garber AJ, et al. The efficacy and safety of saxagliptin when added to metformin therapy in patients with inadequately controlled type 2 diabetes with metformin alone[J]. Diabetes Care, 2009, 32(9): 1649-1655.
[8] Goke B, Gallwitz B, Eriksson J, et al. Saxagliptin is non-inferior to glipizide in patients with type 2 diabetes mellitus inadequately controlled on metformin alone: a 52-week randomised controlled trial[J]. Int J Clin Pract, 2010, 64(12): 1619-1631.
[9] Frederich R, Alexander JH, Fiedorek FT, et al. A systematic assessment of cardiovascular outcomes in the saxagliptin drugdevelopment program for type 2 diabetes[J]. Postgrad Med, 2010, 122(3): 16-27.
Effectofsaxagliptincombinedwithbasalinsulininelderlypatientswithtype2diabetesaccompanyinghypoglycemia
YANGYi-qing,TAORan,JIANGHui,LIUYang.
DepartmentofEndocrine,NanjingXuanwuHospital,Nanjing210018,China;JIANGHui-jun.HongshanCommunityHealthServiceCenterofXuanwuDistrict,Nanjing210028,China
ObjectiveTo investigate the safety, effects of saxagliptin combined with basal insulin in the treatment of elderly patients with type 2 diabetes accompanying with frequent episodes of hypoglycemia.MethodsBefore and after treatment, the clinical data of patients treated by saxagliptin and basal insulin, including the frequency of hypoglycemia, the level of glucose, HbA1c, glucagon,and insulin dosage were analyzed.ResultsAfter 6 months treatment, the frequency of hypoglycemia reduced from (5.14±2.57)times per month to(1.79±1.25)times per month(P<0.001);dosage of insulin reduced from(29.1±10.4) U/d to(24.4±12.5) U/d(P<0.001);the level of FPG declined from (9.48±3.38) mmol/L to (7.19±1.60) mmol/L(P<0.001); 2hPG declined from (14.2±6.29) mmol/L to (11.0±3.52) mmol/L(P<0.001);HbA1c declined from (8.69±1.88)% to (7.45±0.72)%(P<0.001) with no side effect. There were no statistical difference in the levels of glucagon and C-peptide before and after treatment.ConclusionsSaxagliptin combined with basal insulin used in elderly type 2 diabetes accompanying hypoglycemia is safe and effective.
saxagliptin; basal insulin; hypoglycemia; type 2 diabetes
210018江苏省南京市,南京市玄武医院内分泌科(杨轶青,陶然,江慧,刘洋);210028江苏省南京市,南京市玄武区红山社区卫生服务中心(蒋慧君)
R 587.1
A
10.3969/j.issn.1003-9198.2017.09.019
2016-09-27)

