宫腔镜治疗复发性子宫内膜息肉随访分析
吴秀敏 史雪莉
宫腔镜治疗复发性子宫内膜息肉随访分析
吴秀敏 史雪莉
目的 探索复发性子宫内膜息肉采用宫腔镜治疗的效果。方法 174例复发性子宫内膜息肉患者, 随机分为对照组及观察组, 各87例。对照组患者实施常规传统单纯诊刮术治疗, 观察组患者实施宫腔镜电切术治疗。对比两组患者的治疗效果。结果 两组患者的手术时间、术中出血量、住院时间比较, 差异均无统计学意义(P>0.05)。观察组患者的术后并发症发生率为2.30%, 低于对照组的10.34%, 差异具有统计学意义 (P<0.05) 。术后随访1年, 观察组患者的复发率为2.30%(2/87), 低于对照组的14.94%(13/87), 差异具有统计学意义(χ2=8.828, P<0.01)。结论 宫腔镜在复发性子宫内膜息肉治疗中效果确切, 预防息肉复发, 值得推广应用。
宫腔镜;电切术;诊刮术;复发性子宫内膜息肉;复发率
子宫内膜息肉是指子宫内膜在某些因素的长期刺激下出现的反应性增生[1,2], 诊刮术是常用的治疗方法, 但是难以将子宫内膜基底层息肉根部彻底刮除, 从而导致息肉的再次复发[3]。随着宫腔镜技术的快速发展, 其在子宫疾病的治疗中发挥着越来越重要的作用。本院对复发性子宫内膜息肉患者行宫腔镜治疗取得满意效果, 报告如下。
1 资料与方法
1.1 一般资料 于2015年7月~2016年7月在本院就诊的复发性子宫内膜息肉患者中选出174例患者, 全部患者均符合复发性子宫内膜息肉相关诊断标准, 排除合并其他严重躯体性疾病的患者。将患者随机分为对照组及观察组, 各87例。对照组年龄29~62岁, 平均年龄(37.9±8.8)岁;病程1~5年,平均病程(2.37±0.88)年;观察为年龄26~60岁, 平均年龄(37.4±7.8)岁;病程1.5~5年, 平均病程(2.45±0.86)年。两组患者一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。
1.2 方法 对照组患者给予传统诊刮术治疗, 遵照传统手术操作方法规范操作。观察组患者给予宫腔镜电切术治疗,选择Wolf宫腔镜, 手术在B超的监测下进行, 患者取截石位,膀胱适度充盈后进行消毒铺巾, 暴露阴道、宫颈, 探测患者宫腔的曲度、深度, 选择合适的宫颈扩张器将宫颈扩张到8号, 然后放入电切镜, 在直视下明确息肉的具体部位、数目、大小等, 然后以环状电极从息肉的基底部开始电切, 并将息肉取出, 最后反复检查全部息肉均切除后结束手术。两组患者术后均给予常规抗感染治疗、营养干预、激素疗法等。
1.3 观察指标 比较两组患者的手术时间、术中出血量、住院时间、术后并发症发生率、复发率(随访1年)。
1.4 统计学方法 采用SPSS18.0统计学软件进行统计分析。计量资料以均数±标准差s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 手术指标 两组患者的手术时间、术中出血量、住院时间比较, 差异均无统计学意义(P>0.05)。见表1。
2.2 并发症发生率 观察组患者的术后并发症发生率为2.30%, 低于对照组的10.34%, 差异具有统计学意义(P<0.05)。见表2。
表1 两组患者手术指标比较s)

表1 两组患者手术指标比较s)
注:与对照组比较,aP>0.05
?
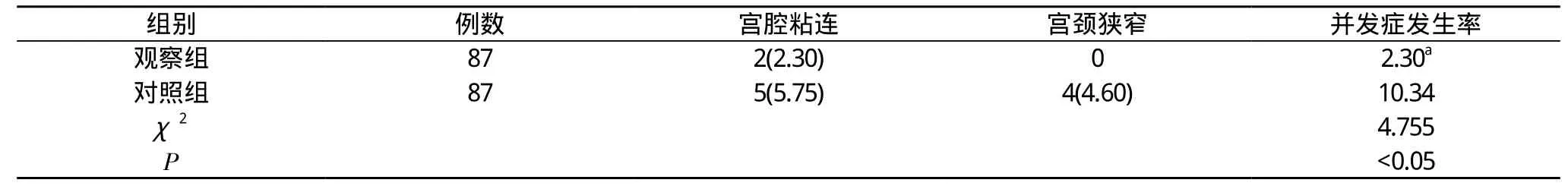
表2 两组患者并发症发生率比较 [n(%), %]
2.3 复发率 术后随访1年, 观察组患者的复发率为2.30%(2/87), 低于对照组的14.94%(13/87), 差异具有统计学意义(χ2=8.828,P<0.01)。
3 讨论
子宫内膜息肉是一种炎症息肉, 是子宫内膜的过度增生并突向宫腔的赘生物, 其容易导致不孕症、子宫异常出血[4]。在临床诊断中, 子宫内膜息肉的临床症状不典型, 一般需要经过B超检查等确诊。宫腔镜检查可以在直视下仔细观察子宫内膜息肉的病灶分布、大小、数目等, 并且可以取样进行病理检查, 明确息肉的性质, 避免对子宫内膜造成损伤, 安全性高。
在临床治疗中, 传统的诊刮术容易出现子宫内膜息肉遗漏问题, 从而导致息肉的复发。而且在切除息肉的过程中, 难以彻底的去除息肉基底层根部, 这在一定程度上为复发埋下隐患。对于宫角、宫底部的息肉难以刮到, 导致残留, 复发率高[5]。而且诊刮术无法获取完整的息肉组织, 多数为破损的息肉组织, 这对于病理检查也带来一定不良影响。而宫腔镜电切术则是近些年来在临床上广泛应用的一种微创术式,且可以在直视下切除息肉组织, 不会对周围正常的子宫内膜造成损伤, 一般不会出现子宫穿孔、腹部内脏受损的情况;息肉切除部位的子宫内膜在短时间内可得到修复, 恢复正常的光滑平整状态, 从而利于受精卵的着床, 提高妊娠率。在切除息肉中, 可以完整的切除息肉根部直达基底层, 预防息肉的复发, 而在息肉复发后可再次行宫腔镜手术切除[6];对于有生育需求的患者而言, 宫腔镜电切术不会损伤正常的子宫内膜, 可以保证患者子宫等脏器的完整, 提高妊娠率[7-9]。对于无生育要求的患者, 在宫腔镜下切除息肉的同时还可以切除子宫内膜, 预防息肉的复发。由于宫腔镜电切术不进入腹腔, 手术操作简单, 术后的恢复快, 术后不易发生宫腔粘连、宫腔积血、术后感染等并发症, 促进患者术后生活质量的提高[10-12]。
本研究结果显示:两组患者的手术时间、术中出血量、住院时间比较, 差异均无统计学意义(P>0.05)。观察组患者的术后并发症发生率为2.30%, 低于对照组的10.34%, 差异具有统计学意义(P<0.05) 。术后随访1年, 观察组患者的复发率为2.30%(2/87), 低于对照组的14.94%(13/87), 差异具有统计学意义(χ2=8.828, P<0.01)。表明宫腔镜手术对患者的创伤小, 患者术后恢复较快, 能有效预防息肉的复发, 远期治疗效果显著。李梅等[8]的研究发现, 对子宫内膜息肉患者行宫腔镜电切术治疗手术时间短、出血量少, 且术后复发率低,受孕率高, 术后患者的血红蛋白恢复较快, 能快速纠正贫血状况, 提高患者的生活质量。
综上所述, 宫腔镜手术治疗复发性子宫内膜息肉疗效确切, 手术创伤小, 患者术后恢复快, 且能有效预防息肉的复发, 促进患者子宫内膜厚度、月经量恢复正常, 提高生活质量,值得推广。
[1] 刘琛姝, 梁梅芬, 曾敬芳, 等.宫腔镜联合左炔诺孕酮宫内节育器治疗复发性子宫内膜息肉疗效观察.中国临床医生杂志,2015, 43(5):68-69.
[2] 谭皓.宫腔镜对复发性子宫内膜息肉及剖宫产切口瘢痕妊娠的诊治价值.中国伤残医学, 2014, 22(16):103-104.
[3] 李玉萍, 邱慧玲, 王玲玲, 等.宫腔镜在宫腔病变所致复发性流产中的诊断价值.中国微创外科杂志, 2014, 14(3):223-224,227.
[4] 赵剑虹, 沈岚, 刘玲, 等.绝经过渡期子宫内膜息肉恶变影响因素研究.中国全科医学, 2014, 4(14):1625-1628.
[5] 雷娜, 李树华.宫腔镜联合左炔诺孕酮宫内节育器治疗复发性子宫内膜息肉临床研究.中外医疗, 2016, 35(6):56-57.
[6] 葛芬芬, 铁炜炜.不同方法预防子宫内膜息肉切除术后复发的临床观察.中国计划生育学杂志, 2014, 22(10):675-677, 681.
[7] 孟丽, 赵肖丽, 李芳, 等.宫腔镜治疗子宫内膜息肉及术后复发的预防.中国内镜杂志, 2012, 18(1):78-80.
[8] 李梅, 邓春霞, 高立亚, 等.宫腔镜电切治疗子宫内膜息肉105例临床分析.河北医学, 2014, 20(8):1355-1357.
[9] 魏勇.宫腔镜治疗复发性子宫内膜息肉2年随访疗效分析.中国医药导报, 2012, 9(25):69-71.
[10] 潘成荣.宫腔镜治疗复发性子宫内膜息肉的临床疗效.中国实用医药, 2016, 11(25):19-20.
[11] 宋筱, 何丹, 丁立.诊刮与宫腔镜诊断子宫内膜息肉的比较.实用医院临床杂志, 2014, 11(1):164-165.
[12] 蒋珺瑛.子宫内膜息肉的宫腔镜手术治疗及术后复发的预防.中国妇幼保健, 2012, 27(6):932-933.
10.14164/j.cnki.cn11-5581/r.2017.19.027
2017-08-15]
523416 东莞市同济光华医院

