原发性胆囊非霍奇金淋巴瘤1例
朱聪聪,杨 青,王绍华,魏志敏
(青岛大学附属医院放射科,山东 青岛 266061)
原发性胆囊非霍奇金淋巴瘤1例
朱聪聪,杨 青,王绍华,魏志敏
(青岛大学附属医院放射科,山东 青岛 266061)
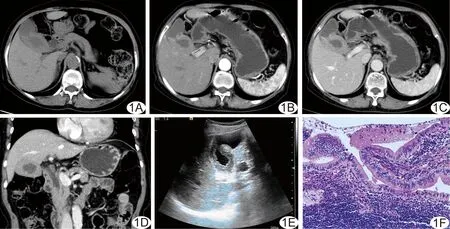
图1 原发性胆囊非霍奇金淋巴瘤 A.CT平扫; B.CT增强扫描动脉期; C、D.CT增强扫描静脉期; E.声像图; F.病理图(HE,×200)
患者女,76岁,因“腹痛2月余”入院。查体:腹软,轻压痛,全身浅表淋巴结未触及肿大。CT:胆囊壁节段性增厚,最厚处约1.0 cm,平扫CT值约44 HU,增强扫描病灶呈均匀性强化,动脉期CT值约65 HU,静脉期CT值约79 HU,延迟期CT值约72 HU,考虑为胆囊腺肌症(图1A~1D)。超声:胆囊约5.0 cm×2.5 cm,体颈部囊壁不均匀性增厚,厚约0.6~1.0 cm,考虑胆囊腺肌症可能性大(图1E)。腹腔镜下胆囊切除术中见胆囊水肿,张力较大,与周围组织粘连,胆囊壁局部明显增厚,质脆、触之易出血。术后大体病理见胆囊呈条状,约9.5 cm×2.5 cm,壁厚0.8 cm,胆囊切缘1.5 cm处见一灰白粗糙区,约3.5 cm×2.5 cm,环胆囊壁一周,切面呈灰白色,质韧。光镜下见瘤细胞弥漫状排列浸润至肌层,瘤细胞呈小圆形,核大、深染,核仁明显(图1F)。免疫组化:CD20(+),Pax-5(+),CD3(-),CD10(-),Bcl-6(-),MUM1(-),CyclinD1(-),Bcl-2(+),CD5(-),CD21(+),SOX11(-),CD23(-),Ki-67(+)约10%。病理诊断:(胆囊)非霍奇金淋巴瘤(黏膜相关淋巴组织结外边缘区B细胞淋巴瘤)。
讨论黏膜相关淋巴组织(mucosa-associated lymphoid tissue, MALT)淋巴瘤属边缘区B细胞淋巴瘤,是非霍奇金淋巴瘤的一种亚型,多见于成年女性,常见发病部位包括胃肠道、唾液腺、肺,也可见于甲状腺、乳腺、眼部等,发生于胆囊者十分罕见。正常胆囊黏膜层无淋巴滤泡,仅有少量淋巴细胞分布于上皮细胞之间,在慢性胆囊炎、胆囊结石、免疫或理化因素等长期作用下,可致淋巴细胞成为获得性黏膜相关淋巴组织,后者可发展为胆囊MALT淋巴瘤。胆囊MALT淋巴瘤发病率极低且缺乏特异性的临床症状及影像学征象。本例临床表现为持续性腹痛,影像仅表现为胆囊壁的节段性增厚,术前诊断为胆囊腺肌症,术后病理确诊为胆囊MALT淋巴瘤。胆囊MALT淋巴瘤需与以下疾病相鉴别:①胆囊癌,多发生于胆囊底部或颈部,可表现为右上腹持续性疼痛、黄疸、消瘦、肝大及上腹部包块,增厚的胆囊壁多呈明显强化,易侵犯周围肝组织,可见胆管受压、扩张及周围淋巴结肿大,胆囊黏膜线可见中断,而胆囊MALT淋巴瘤一般不侵及黏膜线;②胆囊腺肌增生症,分为弥漫型、基底型及节段型,可见胆囊缩小,壁均匀或不均匀增厚,延迟期强化范围扩大,典型者可见Rokitansky-Aschoff窦与胆囊腔CT表现相通;③胆囊炎,多表现为胆囊壁弥漫性均匀增厚,可表现为分层强化,黏膜层明显强化,胆囊腔内多可见结石,患者多有急性发作病史。目前胆囊MALT淋巴瘤确诊仍需依赖病理学检查。MALT淋巴瘤具有恶性度低、生长缓慢、局部受累等特点,直接手术切除或加用放疗、化疗等综合治疗可提高生存率。
Primarynon-Hodgkin'slymphomaofgallbladder:Casereport
Lymphoma, non-Hodgkin; Gallbladder neoplasms
淋巴瘤,非霍奇金;胆囊肿瘤
10.13929/j.1003-3289.201705078
R733.1; R445.1
B
1003-3289(2017)12-1918-01
朱聪聪(1988—),男,山东临沂人,在读硕士。
E-mail: dqzcc163@163.com
2017-05-12
2017-06-11

