髋关节置换术后下肢深静脉血栓形成的危险因素分析
苏其朱,陈仕雄,孟志斌
股骨头坏死是临床严重关节疾病之一,可由外伤、肿瘤等引发,对患者下肢功能影响十分明显。髋关节置换术是治疗股骨头坏死的常用术式,其优点是效果可靠、技术成熟、能完全恢复下肢功能,近年来已在临床逐渐普及应用[1]临床研究发现接受髋关节置换术的股骨头坏死患者术后易发生血栓性疾病,尤其以下肢深静脉血栓(DVT)常见[2-3]。Lee等[4]报道,股骨头坏死髋关节置换术治疗后,下肢DVT的发生率为15%~35%,甚至出现因DVT导致死亡的病例出现;因此及时发现和预防下肢DVT对改善股骨头坏死患者预后具有重要意义。本研究纳入2012年6月—2017年6月我院实施髋关节置换术的患者136例,通过多因素Logistic回归分析研究了股骨头坏死术后患者发生下肢DVT的危险因素。现报告如下。
1 资料与方法
1.1临床资料 本组136例,男87例,女49例;年龄(53.04±16.58)岁。均符合《成人股骨头坏死诊疗标准专家共识》[5]中股骨头坏死的相关诊断标准。纳入标准:①均需实施人工髋关节置换术,且均符合手术指征者;②年龄18~70岁;③患者及家属知情且签署知情同意书。排除标准:①该手术前半年有过其他手术史;②孕妇、哺乳期产妇;③术前超声检查显示已出现静脉血栓;④血友病,肝肺等有重大异常;⑤残疾、身体缺陷患者;⑥骨质疏松者。
1.2观察指标及方法 按照术后2周是否发生下肢DVT,分成DVT组和非DVT组,比较两组以下指标的组间差异:性别、体质指数(BMI)、年龄、饮酒习惯、基础疾病、心脑血管疾病史或血栓家族史、术前血小板(PLT)、术前血清甘油三酯(TG)、术前血浆D-二聚体(D-D)、术前凝血酶原时间(PT)、手术时间、是否使用骨水泥、应用止血带时间、麻醉方式、术中出血量等对差异有统计学意义的自变量,进行多因素Logistic回归分析。下肢DVT诊断标准:由同一组医师进行检查诊断,患处肿胀、色素沉着、有疼痛感,经超声检查显示静脉血流信号微弱甚至无,静脉管腔回声极低,脉冲多普勒频谱无规律。基础疾病包括高血压和糖尿病,高血压参照《中国高血压防治指南》[6]。糖尿病参照《中国2型糖尿病防治指南》[7]和《中国1型糖尿病诊治指南》[8]。血栓家族史包括直系三代内血栓史。PLT:采用江苏英诺华医疗技术有限公司PL-12血小板分析仪检测。血清TG:比色法检测(上海榕柏生物技术有限公司)。D-D:ELISA法检测(积水医疗科技(中国)有限公司)。PT:南京普朗医疗设备有限公司2048B血凝仪检测。
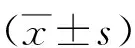
2 结果
2.1术后发生下肢DVT的基本情况 136例术后2周内发生下肢DVT51例,占37.50%。
2.2术后发生下肢DVT的单因素分析 下肢DVT组BMI、年龄大于非DVT组(P<0.05),术前PLT、血清TG、D-D均高于非DVT组,术前PT、术中使用止血带时间均长于非DVT组(P<0.05);饮酒习惯、合并基础疾病、有心脑血管病史或血栓家族史患者比例、使用骨水泥患者比例和术中采用全麻方式的患者比例均高于非DVT组(P<0.05)。见表1。
2.3术后发生下肢DVT的多因素Logistic回归分析 以单因素分析中结果有统计学意义的因素作为自变量,其中分类变量进行赋值,术后2周发生下肢DVT为因变量,进行多因素Logistic回归分析,结果显示年龄、基础疾病、心脑血管疾病或血栓家族史、术前血清TG、术前D-D、使用骨水泥和全麻均为股骨头坏死患者术后发生下肢DVT的独立危险因素(P<0.05)。见表2和表3。
3 讨论
股骨头坏死在临床并不少见,随着医疗技术进步,大多数该类患者能得到有效治疗,其中髋关节置换术在股骨头坏死治疗中应用较多。虽然髋关节置换术治疗该类疾病效果良好,基本能恢复患者下肢正常运动功能,但该手术需要患者卧床制动休息,增加了患者术后出现血栓性疾病风险[9]。目前虽然采用床旁彩超基本可以早期明确股骨头坏死患者术后是否合并有下肢DVT,但相关危险因素预测仍然存在困难[10-12]。本研究比较了股骨头坏死患者术后发生下肢DVT与未发生DVT临床资料特点,通过回归分析发现年龄、基础疾病、心脑血管病或血栓家族史、术前血清TG、术前D-D、使用骨水泥和全麻均为股骨头坏死术患者术后发生下肢DVT的独立危险因素。

表1 髋关节置换术后发生下肢深静脉血栓的单因素分析

表2 发生下肢深静脉血栓单因素中结果有统计学意义的分类变量赋值表
何学军和范朝铭[13]报道,年龄是髋关节置换术后DVT发生的重要危险因素。本研究亦发现股骨头坏死患者术后出现下肢DVT的平均年龄达61.53岁,显著高于非DVT组,说明高龄促进了术后下肢DVT发生;可能与高龄患者血液学指标异常情况较低龄人群更常见,且体力弱、术后下床活动少有关。本研究显示既往有血栓疾病家族史及心血管病史的患者术后下肢DVT发生率更高,肖靓琨等[14]发现合并有心血管疾病史的髋关节置换术患者术后下肢DVT发生率达35%,并指出既往史对判断患者术后血栓性疾病的发生具有重要意义。

表3 髋关节置换术后发生下肢深静脉血栓的多因素Logistic回归分析
本研究结果显示,使用骨水泥者发生下肢DVT的比例达64.71%,显著高于未使用骨水泥者,说明骨水泥的应用促进了股骨头坏死患者下肢DVT的发生,与樊亮[15]结果一致,其发生机制可能与骨水泥患者下床时间相对较晚有关[16-17]。
血清TG、术前D-D是评估患者血液学指标是否存在异常的常用指标,其数值上升提示血栓性疾病发生风险增加[18-19]。本研究结果显示,术前D-D数值升高与血清TG数值降低均会促进术后DVT的发生,二者是股骨头坏死术后发生DVT的独立危险因素,提示临床工作中应密切关注血清TG、术前D-D指标异常者,早期干预,以减少DVT的发生风险。
综上所述,高龄、有基础疾病、既往有心脑血管病或血栓家族史、术前高脂血症及术中使用骨水泥和全麻方式均会对股骨头坏死髋关节置换术后发生下肢DVT有促进作用,临床可根据患者临床资料,做好其发生血栓的风险评估,早期干预,预防DVT。
[]
[1] Lee G W, Park K S, Kim D Y,etal. Results of total hip arthroplasty after core decompression with tantalum rod for osteonecrosis of the femoral head[J].Clin Orthop Surg, 2016,8(1):38-44.
[2] 刘经纬,赵哲,李雪松,等.神经肌肉电刺激预防髋关节置换术后下肢深静脉血栓形成的临床观察[J].中国骨与关节损伤杂志,2017,32(6):615-616.
[3] 仇继任,陆茂德,梁明佩.股骨头坏死的早期诊断与治疗进展[J].中国现代医生,2012,50(9):31-33.
[4] Lee S Y, Ro d H, Chung C Y,etal. Incidence of deep vein thrombosis after major lower limb orthopedic surgery: analysis of a nationwide claim registry[J]. Yonsei Medical Journal 2015,56(1):139-140.
[5] 中华医学会骨科分会显微修复学组,中国修复重建外科专业委员会骨缺损及骨坏死学组. 成人股骨头坏死诊疗标准专家共识(2012年版)[J].中华骨科杂志,2012,32(6):606-610.
[6] 中国高血压防治指南修订委员会.中国高血压防治指南(2010年修订版)[J].中国实用乡村医生杂志,2012,19(12):1-15.
[7] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010年版)[J].中国实用乡村医生杂志, 2012,20(2):5-14.
[8] 周智广.中国1型糖尿病诊治指南[M].北京:人民卫生出版社, 2012:394-396.
[9] Varun G, Muralidhar N, Kavya B. A Case Report: An Acute thrombus in the femoral artery following total hip arthroplasty[J]. J Orthop Case Rep, 2016,6(1):55-57.
[10] 郭辉,陈静,郝建华,等.股骨头坏死介入治疗前后孤立性小腿肌间静脉丛血栓超声检测的临床价值[J].中国医学前沿杂志:电子版,2015,7(6):129-132.
[11] 谢骐骥.应用彩色多普勒超声诊断下肢静脉血栓38例临床分析[J].中国医药科学,2011,1(10):113-114.
[12] 庞忠政.人工全膝关节置换术在严重骨性关节炎治疗中的应用研究[J].中国现代医生,2015,53(7):32-34.
[13] 何学军,范朝铭.老年髋关节置换术致深静脉血栓60例影响因素分析[J].陕西医学杂志,2016,45(5):591-592.
[14] 肖靓琨,骆阳,彭晶,等.股骨头缺血性坏死髋关节置换术后并发下肢深静脉血栓的危险因素探究[J].中国当代医药,2014,21(19):29-31.
[15] 樊亮.分析影响人工关节置换术后下肢深静脉血栓形成(DVT)的临床风险因素[J].中国卫生标准管理,2017,8(19):38-39.
[16] 刘世平,杨振邦.髋关节周围骨折术后下肢深静脉血栓形成的高危因素分析[J]. 陕西医学杂志,2014,9(4):463-464.
[17] 郑进昌,刘林盛.人工髋关节置换术后下肢深静脉血栓的预防[J].中国医药导报,2012,9(12):189-190.
[18] 谭榜云,陈新年,刘志武,等.Hcy、vWF及D-D联合检测对下肢深静脉血栓形成的诊断价值[J].检验医学与临床,2016,13(21):3019-3020.
[19] 马静,王彬.607例下肢深静脉血栓形成风险因素分析[J]. 武警后勤学院学报:医学版,2016,25(4):306-308.

