艾滋病合并呼吸衰竭早期使用无创正压通气观察
谢永祥,陈 红
(成都市公共卫生临床医疗中心重症医学科,四川 成都 610066)
艾滋病(acquired immunodeficiency syndrome, AIDS)是一种由人类免疫缺陷病毒(human immuno-deficiency virus, HIV) 引起的传染性疾病,损害机体的免疫功能,导致各种机会性感染及肿瘤,肺部机会性感染占70.03%,其中重症细菌性肺炎及重症肺孢子菌肺炎导致呼吸衰竭的病死率分别占33.48%及23.34%[1]。如果出现呼吸衰竭,未能及时干预往往会导致严重后果,需要气管插管及有创机械通气,病死率会大大增加。为寻求能阻止呼吸衰竭进一步恶化的方法,本研究主要探讨早期使用无创正压通气(noninvasive positive pressure ventilation,NPPV)的应用效果评价,报告如下。
1 资料与方法
1.1 一般资料 以2015年1月至2016年12月本中心重症病房收治的艾滋病合并呼吸衰竭患者共260例为研究对象,诊断均符合中华医学会《艾滋病诊疗指南》诊断标准[2]。入选标准:意识清楚,配合治疗,签署知情同意书。排除标准:心理或精神疾病,面部畸形,近期有腹部手术史,肺大疱或气胸者。根据患者及家属意愿将其分为治疗组(患者及家属同意使用NPPV)和对照组(拒绝使用NPPV)。治疗组130例,其中:男90例,女40例;平均年龄(61.23±14.59)岁;平均病程(10.36±3.18 )d。对照组130例,其中:男85例,女45例;平均年龄(58.83±20.52)岁;平均病程(9.39±4.91)d。胸部CT提示双肺磨玻璃、斑片状改变,部分实变;血气提示Ⅰ型呼吸衰竭;CD4+T淋巴细胞<200个/μL;血常规提示白细胞总数、中性粒细胞、CRP升高。2组性别、年龄、病程及辅助检查等无显著性差异,具可比性。
1.2 方法
1.2.1 对照组 给予抗细菌治疗,抗巨细胞病毒,甲泼尼龙抗炎(症状缓解后逐渐减量至停药),复方磺胺甲噁唑片100 mg/(kg·d)抗肺孢子菌肺炎,面罩吸氧等治疗。
1.2.2 治疗组 在对照组常规治疗基础上给予NPPV。飞利浦 V60,双水平正压通气(BIPAP)模式:
呼吸频率设 16~20 次/min,吸气末压(IPAP)6~12 cmH2O(1 cmH2O=0.098 kPa),呼气末压(EPAP)4~6 cmH2O,从低到高逐渐调整;吸氧浓度45%~100%,逐渐降低氧浓度以确保氧饱和度在90%以上。
1.3 观察指标 观察治疗24 h后的呼吸频率(R)、心率(P)、氧分压(PaO2)、氧合指数(P/F)、氧饱和度(SpO2)、血pH、ICU住院时间。疗效判断:气紧好转,呼吸频率下降,氧分压、氧饱和度、氧合指数升高。
1.4 统计学方法 采用SPSS 18.0进行数据统计分析。计量资料比较采用t检验,计数资料比较采用χ2检验,P<0.05为差异具有统计学意义。
2 结 果
2.1 治疗效果 治疗组130例中有20例具有改机械通气指征[3],10例家属要求继续NPPV,其中4例好转,6例死亡;10例改气管插管,其中5例好转,5例死亡,共有119例好转,总有效率91.54%。对照组130例中有60例因呼吸衰竭加重改为NPPV,仅有70例好转,总有效率53.85%。治疗组总有效率显著性高于对照组(P<0.05)。
2.2 血气指标变化 治疗24 h后,治疗组患者的呼吸频率、心率、氧分压、氧合指数、pH较治疗前和对照组均有显著改善 (均P<0.05)。见表1。
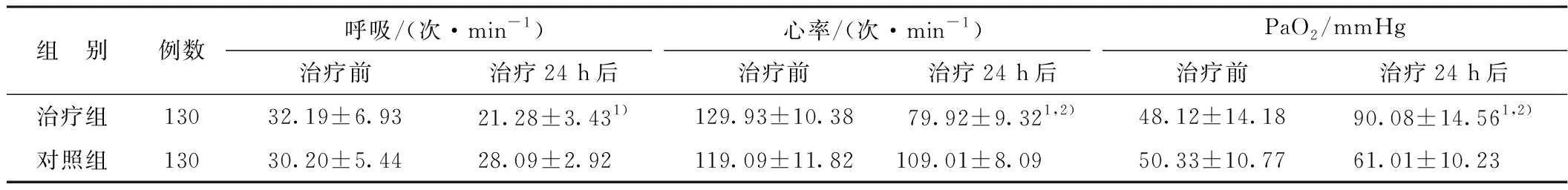
表1 2组治疗前后的血气分析结果比较
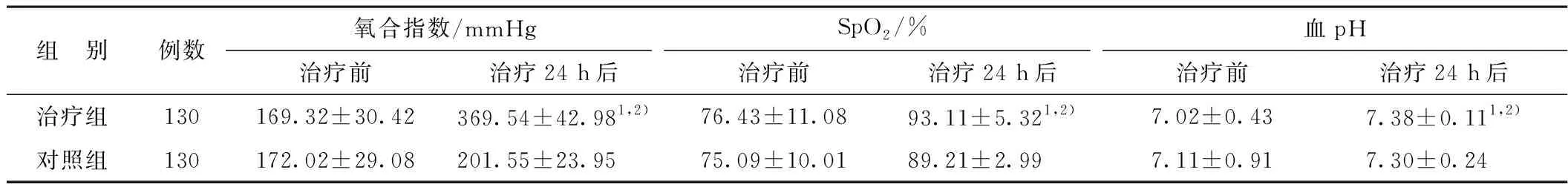
组 别例数氧合指数/mmHgSpO2/%血pH 治疗前治疗24 h后治疗前治疗24 h后治疗前治疗24 h后治疗组130169.32±30.42369.54±42.981,2)76.43±11.0893.11±5.321,2)7.02±0.437.38±0.111,2)对照组130172.02±29.08201.55±23.9575.09±10.0189.21±2.997.11±0.917.30±0.24
注:1)与对照组比较P<0.05;2)与治疗前比较P<0.05
2.3 住院时间和并发症 治疗组住院时间为(7.82±2.40)d,显著性短于对照组住院时间(12.23±3.60)d(P<0.05)。治疗组出现了3例气胸,1例纵隔气肿和4例皮下气肿。将IPAP降低,给予胸腔闭式引流、营养支持等积极治疗后,积气逐渐吸收。
3 讨 论
艾滋病患者肺部感染主要为细菌、病毒和真菌等[4],肺部侵袭性真菌感染也呈逐年上升趋势[5],尤其是CD4+T淋巴细胞<200个/μL时多为混合感染,感染重,可迅速出现呼吸衰竭且需有创机械通气。因有创机械通气在免疫缺陷患者中更易引起呼吸机相关性肺炎(ventilator-associated pneumonia,VAP),导致脱机困难,使治疗失败。早期使用NPPV的目的主要在于提供一定的正压通气,维持合适的通气量,减少呼吸做功,降低氧消耗,阻止呼吸衰竭进一步恶化,且无须建立人工气道,操作简单,无创伤,患者易接受,还能减少VAP 的发生,缩短总住院天数,降低病死率[6]。本研究也证实早期使用NPPV可改善患者短期疗效,缩短住院时间。
本研究提示,具备改为有创机械通气指征的患者中有一半的患者经家属同意后改为有创机械通气,其存活率较未改有创机械通气者无明显提高。所以,在AIDS等严重免疫缺陷患者合并呼吸衰竭时宜尽早使用NPPV,尽早干预,及时改善呼吸衰竭,如已出现改有创机械通气指征则为时已晚。
实施NPPV时,设置IPAP、EPAP时应从小开始,不宜过大,以防气胸、纵隔气肿、皮下积气等发生,须掌握适应证及禁忌证。NPPV虽然在短期内能改善患者症状,改善氧合指数,缩短住院时间,但患者的长期预后如何仍存在争议[7],AIDS患者的长期生存率还有待观察。总之,尽早抗HIV病毒等综合治疗,避免机会性感染,减少呼吸衰竭发生,是十分必要的。

