孕期体脂控制对妊娠期糖尿病及母婴结局的影响▲
吴昊旻 梁旭霞
(广西壮族自治区人民医院产科,南宁市 530021)
随着国家二胎政策的开放以及人民生活水平的提高,高龄孕妇、妊娠期糖尿病、妊娠期高血压、剖宫产率等问题已受到广泛关注,尤其妊娠期糖尿病的发病率在逐年上升,且逐渐年轻化。妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠前无糖尿病和糖耐量异常,在妊娠期首次发生或发现的糖尿病[1],是临床常见的妊娠期并发症。据估计,糖尿病孕妇中约90%为GDM,且GDM的发病率与2型糖尿病的发病率成正比[2]。研究显示[3]孕期体重过快增长是导致妊娠期并发症、巨大儿、胎儿宫内窘迫、产程延长、剖宫产率增高等的最主要原因之一。但是,研究发现大多数GDM的孕妇孕前体重指数(body mass index,BMI)正常,孕期体重增加也在正常范围内,而体脂百分率却显著高于正常孕妇[4]。故本研究选取孕早期体脂百分比28%~35%,而BMI<24 kg/m2的正常体型孕妇作为研究对象,对比干预后两组的GDM发生率及母婴结局差异,明确孕期控制体脂的重要性。
1 资料与方法
1.1 一般资料 选取2018年1~9月在我院产科门诊立卡,Inbody人体成分分析体脂百分比>28%且BMI<24 kg/m2的初产妇287例作为研究对象。纳入标准: (1)单胎;(2)孕12~14周建卡;(3)规律产检直至在我院分娩的初产妇,按照随机数字表法分为对照组(145例)和观察组(142例)。排除标准:(1)孕前有糖尿病、高血压、心脏病等病史;(2)孕期出现甲亢/甲减等内分泌系统疾病;(3)经产妇。观察组142人,年龄26~37(32.3±3.6)岁,孕周12~14(12.1±1.3)周,入组时体脂百分比28%~35%(29.49±1.31)%,BMI 20~24(22.5±1.3)kg/m2;对照组145人,年龄25~37(31.9±3.2)岁,孕周12~14(12.3±1.1)周,入组时体脂百分比28%~35%(29.38±1.29)%,BMI 20~24(22.7±1.2)kg/m2。两组孕妇的年龄、孕周、体脂百分比、BMI差异无统计学意义(P>0.05),具有可比性。
1.2 方法 所有孕妇建卡时均用Inbody720人体成分分析仪进行体成分分析。对照组孕妇进行常规产检并给予孕期健康教育。观察组孕妇自立卡开始在常规产检的基础上针对性地进行饮食调控和运动指导,干预重点内容如下。(1)饮食干预:计算孕妇每日所需摄入热量值[热量=(25~35)/(身高-105)]以指导其营养膳食,其中蛋白质占25%,脂肪占30%,碳水化合物占40%,其他占5%,以中、低血糖生成指数(GI)值碳水化合物为主,减少精细食物及高GI值碳水化合物的摄入,脂肪以天然植物油脂为主。每个月做一次人体成分分析,根据体脂分布情况为孕妇制定个性化饮食方案。(2)运动干预:指导孕妇每日进行适量运动,根据其喜好及耐受性选择合适的方式,并加入自重和小重量的负重训练,例如深蹲、小负重跨步走、臂屈伸,并配合快走、游泳、孕妇操等有氧运动,训练安排于每日两餐之间,每天约3次,每次30~40 min。运动量以运动后有微汗,虽有疲乏但休息后可消失,次日体力充沛为适宜,而且食欲、睡眠良好。
1.3 观察指标与诊断标准 于孕24~28周进行75 g葡萄糖耐量试验,试验前连续3 d正常饮食,检查前一日晚餐后禁食至少8 h,次日晨检查空腹血糖,然后5 min内口服含75 g葡萄糖的液体300 mL,分别于服用后1 h、2 h再次测定血糖值。根据2014年我国妊娠合并糖尿病诊治推荐指南标准:3项血糖值应分别低于5.1 mmol/L、10.0 mmol/L、8.5 mmol/L,任何一项血糖值达到或超过上述标准即诊断为GDM。对比两组孕妇GDM的发病率,统计孕36周时两组的体脂百分比,统计两组新生儿平均出生体重及妊娠结局,包括阴道助产率、剖宫产率以及产后出血、巨大儿、新生儿窒息发生率等。

2 结 果
2.1 GDM发病率比较 干预后,观察组发生GDM 27例,发生率为19.01%;对照组发生GDM 61例,发生率为42.07%,观察组GDM发生率显著低于对照组(χ2=17.936,P<0.001)。
2.2 孕晚期体脂百分比比较 两组孕妇孕早期体脂百分比无统计学差异(P>0.05),观察组孕妇孕晚期体脂百分比低于对照组,差异有统计学意义(P<0.05)。见表1。
2.3 新生儿平均出生体重比较 观察组新生儿平均出生体重与对照组比较,差异无统计学意义(P>0.05)。见表1。
2.4 围生期并发症及妊娠结局比较 两组孕妇围生期均出现不同程度的并发症,观察组剖宫产、产程停滞的发生率均低于对照组,差异有统计学意义(P<0.05),但两组阴道助产、产后出血、巨大儿、新生儿窒息发生率差异无统计学意义(P>0.05)。见表2。
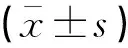
表1 两组孕妇孕晚期体脂百分比与新生儿平均出生体重比较

表2 两组孕妇GDM发病率及妊娠结局比较 [n(%)]
注:*为Fisher精确概率检验
3 讨 论
妊娠期糖尿病(GDM)目前在我国的发病率已达18.9%[5],而且20%~50%的GDM患者将来会发展为Ⅱ型糖尿病。尽管已明确GDM的发生与孕前体重超重呈正相关[3],但研究发现,GDM患者中约65%为BMI正常甚至偏低的孕妇[4]。尤其在我国南方,孕妇孕前大多BMI正常甚至偏低,但GDM的发病率并不低,说明单纯依靠BMI并不能完全反映GDM的发生风险。对于孕前体重正常的孕妇[6],孕期去脂体重和体脂的增加是影响其妊娠结局的主要因素。张勍烨等[7]的研究显示,孕妇在孕中期体脂增长最快,孕晚期趋缓,不同孕前BMI的孕妇孕中晚期体重增长不同,其差异主要在于体脂。而BMI只是一个粗略的指标,无法准确反映身体脂肪的蓄积程度。因此,体脂的控制才是体重控制的核心。
本研究中,两组孕妇立卡时体重指数均正常,但体脂百分比均偏高,超过28%,两组孕妇的GDM发病率均明显高于目前国内报道的人群发病率,再次验证GDM的发生与体脂百分比有一定的相关性。孕妇妊娠期体脂的控制,不仅是单纯控制饮食、保证母婴营养需求,更要求医者根据孕妇内分泌及代谢功能进行调控,保证其正常的自主神经调节与免疫机制,以预防和控制GDM的发生及围生期并发症[8]。在合理的饮食调节基础上,选择适当的运动方式如跨步运动、抗阻力运动以及中等强度的有氧训练等,能有效降低空腹血糖及糖化血红蛋白[9]。正确合理的运动疗法可以提高脂蛋白活性,提高高密度脂蛋白含量,改善胰岛素受体功能,降低胰岛素抵抗[10];同时,可以增加细胞葡萄糖运载体数量,改善肌细胞和脂肪细胞上胰岛素受体的功能和数量,增强外周组织对胰岛素的敏感性,也能减轻胰岛素抵抗程度,从而缓解糖代谢异常,降低血糖水平[11]。观察组从立卡开始进行合理的膳食和运动指导,经过科学干预后,孕晚期体脂百分比为(30.17±1.58)%,而对照组为(34.64±1.76)%。观察组孕晚期体脂百分比低于对照组(P<0.05),GDM的发病率、产程停滞及剖宫产率明显低于对照组,提示孕期体脂增长过多是导致GDM的一个重要因素。而对照组孕妇由于孕期未进行严格管理,体脂继续升高,可引起孕妇盆壁脂肪和外阴脂肪堆积,直接影响产程进展,造成产程延长甚至停滞[12],增加剖宫产率。中国孕妇及家属对于体重控制的意识比较薄弱,很多人认为一人吃两人长,吃得越多宝宝长得越好。但在本研究中,两组新生儿平均出生体重差异无统计学意义(P>0.05),说明科学合理地控制体脂,并不会降低新生儿正常的出生体重。如果从孕早期开始采取积极科学的干预措施,对体脂进行严密监测和控制,可以更有效地管理孕期体重增长,降低GDM的发病率,降低剖宫产率,减少母婴不良结局的发生。

