联合检测血清胰岛素抵抗与脂质代谢相关指标对2型糖尿病合并高血压人群的相关探讨
王丽峰
[摘要] 目的 探討血清胰岛素抵抗、脂质代谢联合检测对2型糖尿病合并高血压人群的影响。 方法 该文研究对象为方便选取该院2016年5月—2018年10月期间收治的2型糖尿病患者,其中A组120例为2型糖尿病合并高血压人群,B组120例为单纯2型糖尿病患者,C组为120名健康体检者。分别测定A、B以及C 3组人员以下指标:血糖(GLU)、空腹胰岛素(FINS)、糖化血红蛋白(HbAlc)、甘油三脂(TG)、总胆固醇(TC)、低密度脂蛋白(LDL-C)、高密度脂蛋白(HDL-C)、载脂蛋白a1(ApoAI)、载脂蛋白b(ApoB),并测定舒张压(DBP)、收缩压(SBP),计算胰岛素敏感指数(HOMA-ISI)、胰岛素抵抗指数(HOMA-IR),对所有结果进行分析。 结果 A组GLU、FINS、HbAlc、TG、TC、LDL-C、HDL-C、ApoAI、ApoB、DBP、SBP、HOMA-ISI、HOMA-IR分别为(10.37±2.42)mU/L、(14.26±4.05)mU/L、(9.47±2.28)%、(1.96±0.65)mmol/L、(5.97±0.90)mmol/L、(3.36±0.81)mmHg、(1.06±0.15)mmHg、(1.07±0.16)g/L、(1.38±0.35)g/L、(83.17±7.42)mmHg、(148.56±9.55)mmHg、(-5.01±0.84)、(6.56±3.17);B组GLU、FINS、HbAlc、TG、TC、LDL-C、HDL-C、ApoAI、ApoB、DBP、SBP、HOMA-ISI、HOMA-IR分别为(9.93±2.40)mmol/L、(12.16±3.87)mU/L、(9.03±2.24)%、(1.91±0.57)mmol/L、(5.53±0.86)mmol/L、(3.16±0.74)mmol/L、(1.16±0.18)mmol/L、(1.10±0.18)g/L、(1.26±0.37)g/L、(76.93±6.40)mmHg、(132.46±4.87)mmHg、(-4.81±0.78)、(5.38±3.57);C组GLU、FINS、HbAlc、TG、TC、LDL-C、HDL-C、ApoAI、ApoB、DBP、SBP、HOMA-ISI、HOMA-IR分别为(5.01±0.58)mmol/L、(7.79±2.19)mU/L、(4.96±0.52)%、(1.21±0.31)mmol/L、(4.51±0.63)mmol/L、(2.31±0.49)mmol/L、(1.45±0.21)mmol/L、(1.38±0.22)g/L、(0.81±0.29)g/L、(70.52±6.64)mmHg、(109.19±4.43)mmHg、(-3.68±0.52)、(1.75±0.52)。A组、B组与C组相比,在GLU、FINS、HbAlc、TG、TC、LDL-C、HDL-C、ApoAI、ApoB、DBP、SBP、HOMA-ISI、HOMA-IR指标方面差异有统计学意义(P<0.05);A组与B组相比,GLU、FINS、HbAlc、TG、TC、LDL-C、DBP、SBP、HOMA-IR指标呈现出上升趋势,而HOMA-ISI、HDL-C、ApoAI、ApoB指标则呈现出下降趋势。 结论 血清胰岛素抵抗、脂质代谢相关指标异常以及高血压是2型糖尿病合并高血压人群的高危因素,单纯2型糖尿病患者在治疗期间应重视血清胰岛素抵抗与脂质代谢相关指标的监测,做好高危因素的控制,从而提高患者预后。
[关键词] 血清胰岛素抵抗;脂质代谢指标;2型糖尿病合并高血压;联合检测;应用价值
[中图分类号] R5 [文献标识码] A [文章编号] 1674-0742(2019)05(b)-0001-04
[Abstract] Objective To investigate the effect of combined detection of serum insulin resistance and lipid metabolism on type 2 diabetes mellitus complicated with hypertension. Methods The subjects in this study were patients with type 2 diabetes admitted to our hospital during May 2016 to October 2018 were convenient selected. Among them, 120 patients in group A were type 2 diabetes with hypertension, 120 patients in group B were patients with type 2 diabetes, and 120 patients in group C were healthy medical examiner. The following indicators were measured in groups A, B, and C: blood glucose (GLU), fasting insulin (FINS), glycosylated hemoglobin (HbAlc), triglyceride (TG), total cholesterol (TC), and low-density lipoprotein (LDL-C), high density lipoprotein (HDL-C), Apolipoprotein a1 (ApoAI), apolipoprotein b (ApoB), and determination of diastolic blood pressure (DBP), systolic blood pressure (SBP), calculation of insulin sensitivity index (HOMA-ISI), insulin resistance index (HOMA-IR), all results were analyzed. Results Group A GLU, FINS, HbAlc, TG, TC, LDL-C, HDL-C, ApoAI, ApoB, DBP, SBP, HOMA-ISI, HOMA-IR were (10.37±2.42)mmol/L, (14.26±4.05)mU/L, (9.47±2.28)%, (1.96±0.65)mmol/L, (5.97±0.90)mmol/L, (3.36±0.81)mmol/L, (1.06±0.15)mmol/L, (1.07±0.16)g/L, (1.38±0.35)g/L, (83.17±7.42)mmHg, (148.56±9.55)mmHg, (-5.01±0.84), (6.56±3.17); Group B GLU, FINS, HbAlc, TG, TC, LDL-C, HDL-C, ApoAI, ApoB, DBP, SBP, HOMA-ISI, HOMA-IR were (9.93±2.40)mmol/L, (12.16±3.87)mU/L, (9.03±2.24)%, (1.91±0.57)mmol/L, (5.53±0.86)mmol/L, (3.16±0.74)mmol/L, (1.16±0.18)mmol/L, (1.10±0.18)g/L, (1.26±0.37)g/L, (76.93±6.40)mmHg, (132.46±4.87)mmHg, (-4.81±0.78), (5.38±3.57); Group C GLU, FINS, HbAlc, TG, TC, LDL-C, HDL-C, ApoAI, ApoB, DBP, SBP, HOMA-ISI, and HOMA-IR were (5.01±0.58)mmol/L, (7.79±2.19)mU/L, (4.96±0.52)%, (1.21±0.31)mmol/L, and (4.51±0.63)mmol/L, (2.31±0.49)mmol/L, (1.45±0.21)mmol/L, (1.38±0.22)g/L, (0.81±0.29)g/L, (70.52±6.64)mmHg, (109.19±4.43)mmHg, (-3.68±0.52), (1.75±0.52). There were differences in GLU, FINS, HbAlc, TG, TC, LDL-C, HDL-C, ApoAI, ApoB, DBP, SBP, HOMA-ISI, and HOMA-IR indicators in group A and group B compared with group C. , statistically significant (P<0.05); compared with group B, GLU, FINS, HbAlc, TG, TC, LDL-C, DBP, SBP, HOMA-IR indicators showed an upward trend, while HOMA-ISI, HDL-C, ApoAI, and ApoB indicators showed a downward trend. Conclusion Serum insulin resistance, abnormal lipid metabolism related indicators and hypertension are risk factors for type 2 diabetes patients with hypertension. Patients with type 2 diabetes should pay attention to the monitoring of serum insulin resistance and lipid metabolism during treatment and control of high risk factors to improve patient outcomes.
[Key words] Serum insulin resistance; Lipid metabolism index; Type 2 diabetes with hypertension; Combined detection; Application value
伴随着我国人口老龄化,各类慢性疾病发病率明显提高,高血压、糖尿病等作为常见疾病,目前尚无治愈方法,主要依靠降血糖或者降血压药物加以控制,但是在血压或者血糖长期控制不理想或者是波动较大的情况下,很容易出现各类高血压以及糖尿病并发症,严重影响患者生活质量[1]。不仅如此,部分糖尿病患者在某些因素影响下还会合并高血压,进一步增加治疗难度,提高患者致残率与致死率[2]。为明确单纯糖尿病以及糖尿病合并高血压人群体内血清胰岛素抵抗、脂质代谢相关指标水平,进而为疾病的预防以及预后评价提供依据,该研究以该院2016年5月—2018年10月期间收治的120例2型糖尿病患者作为研究对象,对其联合检测血清胰岛素抵抗与脂质代谢相关指标分析,现报道如下。
1 资料与方法
1.1 一般资料
该文研究对象为方便选取该院收治的2型糖尿病患者,其中A组120例为2型糖尿病合并高血压人群,男性74例+女性46例,年龄从38~78岁、平均年龄(59.44±5.84)岁,糖尿病病程从3~10年,平均病程(6.28±1.92)年,高血压病程3~6年、平均病程(4.72±0.64)年。B组120例为单纯2型糖尿病患者,男性72例+女性48例,年龄从36~79岁、平均年龄(59.48±5.87)岁,糖尿病病程从3~11年,平均病程(6.31±1.94)年。C组为120名健康体检者,男性68例+女性52例,年龄从36~77岁、平均年龄(59.39±5.74)岁。A组、B组与C组在人员性别、年龄指标方面差异无统计学意义(P>0.05),3组患者均有完整的治疗资料,患者知情并签署知情同意书,该研究经医院伦理委员会审核批准,满足可对比性要求。
1.2 诊断标准
2型糖尿病诊断标准为:①空腹血糖(FPG)≥7.0 mmol/L;②口服糖耐量试验(OGTT)2 h血糖≥11.1 mmol/L;③HbA1C≥6.5%;④随机血糖≥11.1 mmol/L。满足上述4项中任一项即可诊断为糖尿病[3]。高血压诊断标准:多次测量结果显示患者收缩压≥140 mmHg,舒张压≥90 mmHg[4]。
1.3 方法
分别测定A组、B组与C组人员血糖指标、血压指标以及血脂指标。检查前期告知检测人员配合要点以及注意事项,在清晨空腹条件采集血样,常规离心处理。检查中使用仪器包括HF240-360全自动生化分析仪、贝克曼库尔特ACCESS2化学发光免疫分析仪。GLU测定采用葡萄糖氧化酶法;FINS检测使用酶联免疫吸附试验法,依据人胰岛素(INS)检测试剂盒Human Insulin说明完成操作(北京利维宁生物科技有限公司生产);HbAlc检测参照糖化血红蛋白检测试剂盒(胶体金法)说明进行操作(基蛋生物科技股份有限公司);TG、TC、LDL-C、HDL-C、ApoAI、ApoB使用全自动生化分析仪检测;血压测量采用人工听诊法;胰岛素抵抗指数(HOMA-IR)=(空腹血糖×空腹胰岛素)/22.5,HOMA-IR大于2.67说明人体存在胰岛素抵抗;胰岛素敏感指数(HOMA-ISI)=1/(lgI0+lgG0),其中I0是空腹血胰岛素,G0是空腹血葡萄糖[5-6]。完成3组人员各项指标测量后,按照具体指标进行参数整理与分析。
1.4 观察指标
观察A组、B组与C组人员在血糖、血脂、血压以及胰岛素抵抗等方面的差异性。
1.5 统计方法
数据使用SPSS 21.0统计学软件进行分析,计量资料使用平均值±标准差(x±s)表示,行t检验,P<0.05为差异有统计学意义。
2 结果
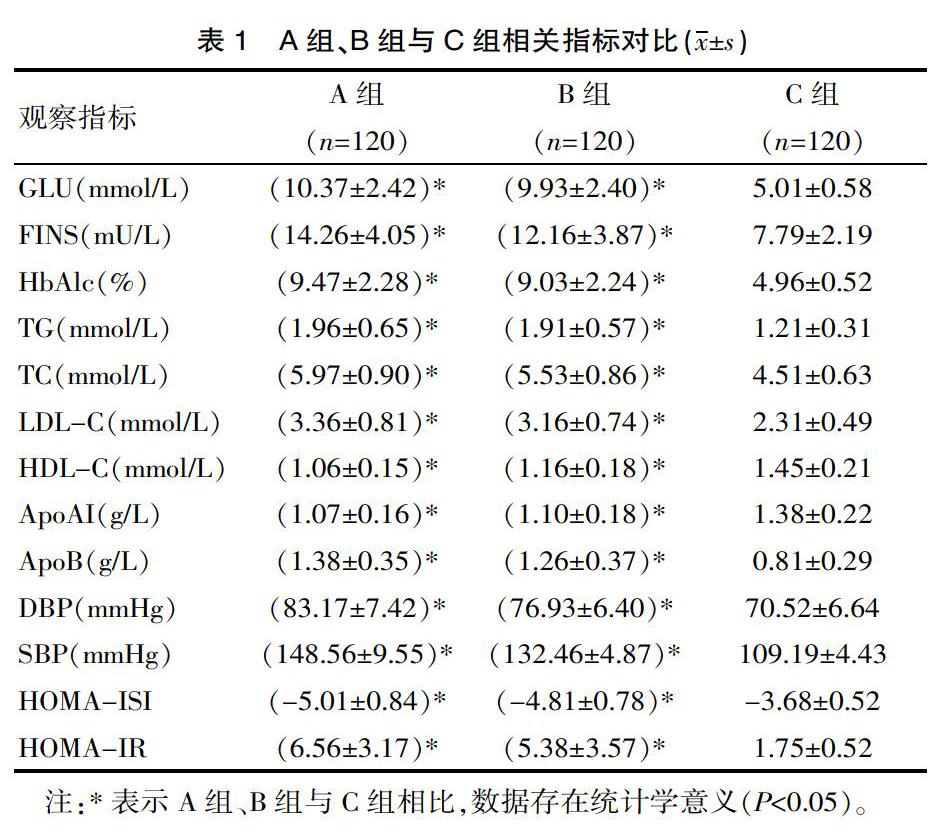
A组、B组与C组相关指标对比结果见表1,结合表中数据分析,A组、B组与C组相比,在GLU、FINS、HbAlc、TG、TC、LDL-C、HDL-C、ApoAI、ApoB、DBP、SBP、HOMA-ISI、HOMA-IR指标方面差异有统计学意义(P<0.05)。A组GLU、FINS、HbAlc、TG、TC、LDL-C、DBP、SBP、HOMA-IR等指标大于B组上述指标,按时组间差异无统计学意义(P>0.05),A组HOMA-ISI、HDL-C、ApoAI、ApoB等指标小于B组上述指标,差异无统计学意义(P>0.05)。B组各项检测指标与A组之间呈现出靠近趋势。见表1。
3 讨论
临床文献报道指出,糖尿病类型中有超过90.00%属于2型糖尿病,因而2型糖尿病是糖尿病的主要类型。与此同时,随着高血压发病率的增加,部分2型糖尿病患者同时合并高血压,对患者的身心健康产生不利影响。通过对2型糖尿病合并高血压相关指标的检测与分析,有助于更好地对2型糖尿病合并高血压采取预防措施,便于早期发现与干预。
2型糖尿病作为内分泌系统疾病,其典型特征表现为持续性高血糖,因而2型糖尿病患者的血糖水平会高于健康人员;糖化血红蛋白也是反映血糖水平的重要指标,现代研究表明血糖结与血红蛋白结合后可形成血红蛋白,而且具有较好的稳定性,通过糖化血红蛋白监测可反映出患者在8~12周内的血糖水平。糖化血红蛋白水平受到血糖浓度以及血糖处于某一水平的延续时间,因而如果患者某段时间内如果血糖持续處于高水平,则检测的糖化血红蛋白水平也会较高;糖化血红蛋白在测定期间具有较好的稳定性,不会受到患者饮食以及服用药物的影响[7]。胰岛素抵抗是2型糖尿病发病的病理基础。随着胰岛素抵抗程度的增加,患者胰岛β细胞逐渐出现受损,引起患者出现胰岛素抵抗的原因较多,比如妊娠期妇女随着孕周增加,体内会出现胰岛素抵抗与胰岛β细胞受损情况,进而表现出血糖水平升高。不管是那种原因在引起胰岛素抵抗后,影响到人体内葡萄糖的正常摄取与利用,致使血糖水平出现异常。
2型糖尿病合并高血压患者的发生与多项因素有关,目前高血压的发病机制尚不明确,但是较多因素会影响并诱发高血压,其中一个关键性因素就是患者体内出现代谢紊乱,造成血液黏度的增加。高血压、高血脂均属于代谢综合征,现代研究显示高血压与高血脂症存在相关性,但不是必然联系,高脂血会加重自身的高血压,同时高血压患者也会伴有高脂血症,也就是说两种疾病会互相影响[8]。对于2型糖尿病患者而言,病程较长患者对应的血管内壁在长时间高血糖刺激下出现损伤,血管损伤物质会进入到血液中,久而久之,增加血液黏度,增加粥樣动脉硬化风险。随着对2型糖尿病合并高血压的深入研究,胰岛素抵抗、高胰岛素血症、细胞内镁离子变化、钙异常等都会引起高血压。
当前,国内关于2型糖尿病合并高血压的相关研究较多。刘桑燕等[9]学者在文献中分析了2型糖尿病合并原发性高血压病患者AASI与颈动脉粥样硬化的相关性,研究中测定了患者的生化指标、糖化血红蛋白、空腹胰岛素、颈动脉彩超以及血压指标,进一步指出颈动脉内中膜厚度增厚、斑块形成人员与颈动脉内中膜厚度正常人员在上述指标方面差异较大;薛佳佳等[10]学者研究老年2型糖尿病合并高血压患者的临床特征,研究指出2型糖尿病合并高血压患者较单一2型糖尿病患者,其HbAlC、空腹血糖、餐后2 h血糖、收缩压、舒张压、NT-proBNP水平高于对照组,但是LVEF、E/A低于对照组,研究认为2型糖尿病合并高血压患者会增加患者心脏负担;郎琪等[11]学者研究2型糖尿病合并高血压发生脑卒中的临床特点及相关危险因素,研究认为2型糖尿病合并高血压发生脑卒中与患者血压、血糖、血脂、糖尿病病程、颈动脉斑块形成密切相关;黄成国等学者[12]研究了老年高血压合并2型糖尿病患者血清脂联素、脑钠肽及胰岛素抵抗与左心室肥厚的关系,研究认为胰岛素抵抗与患者的左心室肥厚呈正相关;杨梅等学者[13]研究了2型糖尿病合并高血压患者肾功能实验室指标影响,认为2型糖尿病合并高血压较单一2型糖尿病患者,患者出现肾功能损伤可能性更大。上述相关研究从不同角度探讨了2型糖尿病合并高血压较单一2型糖尿病患者,对患者的危害性更大,加速患者心脑血管、肾功能等重要组织器官损害。
该文研究中对单一2型糖尿病患者、2型糖尿病合并高血压患者相关指标进行综合分析,研究表明不管是单纯2型糖尿病患者还是2型糖尿病合并高血压患者,其血清胰岛素抵抗、脂质代谢指标、血糖指标以及血压指标等与健康人员存明显的差异性,提示2型糖尿病、2型糖尿病合并高血压在GLU、FINS、HbAlc、TG、TC、LDL-C、HDL-C、ApoAI、ApoB、DBP、SBP、HOMA-ISI、HOMA-IR指标方面均存在异常情况,而在异常程度方面,2型糖尿病合并高血压患者较单一2型糖尿病患者更加严重,提示2型糖尿病患者在合并高血压后,加剧了不同指标的异常,而不同指标出现的异常也是诱发2型糖尿病出现高血压的重要因素,如A组、B组与C组对应的HOMA-IR分别为(6.56±3.17)、(5.38±3.57)、(1.75±0.52)。汪晓峰等[14]学者在文献报道中对照组、单纯2型糖尿病患者以及2型糖尿病合并高血压患者对应的HOMA-IR分别为(1.74±0.53)、(5.39±2.61)以及(6.57±3.18),研究数据与该研究结论中的胰岛素抵抗水平具有高度一致性。
结合该文研究结果,对2型糖尿病患者应加强血清胰岛素抵抗、脂质代谢相关指标以及血压指标的监测,通过检测结果分析便于了解患者出现高血压风险,从而降低心脑血管疾病、肾功能损伤等发生风险。
综上所述,血清胰岛素抵抗、脂质代谢相关指标异常以及高血压是2型糖尿病合并高血压人群的高危因素,单纯2型糖尿病患者在治疗期间应重视血清胰岛素抵抗与脂质代谢相关指标的监测,做好高危因素的控制,从而提高患者预后。
[参考文献]
[1] 杨丽芳,葛秋华,孙爱华.老年2型糖尿病合并高血压患者血清胱抑素C水平变化及与血压的相关性研究[J].中国卫生检验杂志,2018,28(18):2236-2238.
[2] 李宝新,张云良,张鑫,等.2型糖尿病合并不同分级高血压患者血清瘦素和α-黑色素细胞刺激素水平的变化[J].中国循环杂志,2018,33(9):851-855.
[3] 张杰.试论影响2型糖尿病合并高血压患者空腹血糖水平的相关因素[J].当代医药论丛,2018,16(12):31-33.
[4] 陈比特.老年2型糖尿病合并高血压患者的心脑血管病变相关危险因素分析[J].黑龙江医药科学,2018,41(2):71-72.
[5] 陈涛,王中心,黄丽华,等.初诊2型糖尿病合并高血压患者血清脂联素和改良稳态模型评估法计算的胰岛素抵抗指数的变化及相关性[J].中华高血压杂志,2015,23(5):452-456.
[6] 王婧文,孔维颖,白云浩,等.冠心病合并2型糖尿病与单纯冠心病发病机制及危险因素分析[J].中西医结合心脑血管病杂志,2017,15(23):2999-3002.
[7] 吕雄胜,梅建华,王安平.老年高血压合并2型糖尿病患者血清脂联素、脑钠肽及胰岛素抵抗与左心室肥厚的关系[J].心脑血管病防治,2015,15(4):327-329.
[8] 杨静,田应芳,杨雪梅,等.老年2型糖尿病合并高血压患者糖化血红蛋白指标与心脏结构及左心室功能的临床研究[J].山西医药杂志,2017,46(22):2778-2780.
[9] 刘桑燕,杨阳,涂振兴,等.2型糖尿病合并原发性高血压病患者AASI与颈动脉粥样硬化的相关性分析[J].中国当代医药,2017,24(32):35-38.
[10] 薛佳佳,代永章,许腾.老年2型糖尿病合并高血压患者的临床特征观察[J].老年医学与保健,2017,23(5):371-373.
[11] 郎琪,杨礼环.2型糖尿病合并高血压发生脑卒中的临床特点及相关危险因素分析[J].中外医疗,2017,36(27):4-7.
[12] 黄成国,刘知音.老年高血压合并2型糖尿病患者血清脂联素、脑钠肽及胰岛素抵抗与左心室肥厚的关系[J].糖尿病新世界,2017,20(24):54-55.
[13] 杨梅,芦少敏,王黎.2型糖尿病合并高血压患者肾功能实验室指标影响因素分析[J].甘肃医药,2016,35(8):583-585.
[14] 汪晓峰,赵环宇,万颖.联合检测血清胰岛素抵抗与脂质代谢相关指标对2型糖尿病合并高血压人群的探讨[J].中国卫生检验杂志,2016,26(24):3569-3571.
(收稿日期:2019-02-17)

