妊娠期糖尿病对新生儿脐带血血气分析的影响
索冬梅 周姿杏 刘 娟 郭绮棱 李伟玲
南方医科大学附属佛山妇幼保健院产科,广东佛山 528000
我国妊娠期糖尿病(gestational diabetesmellitus,GDM)的发病率为17.5%~18.9%[1],且呈上升趋势[2]。持续性高血糖会增加不良妊娠结局的风险,异常的母体循环代谢和炎症因子使胎盘处于缺氧环境,导致气体和营养交换功能障碍,是胎儿窘迫的病理基础[3]。阿氏评分(Apgar 评分)用于判断胎儿窘迫的程度和预后,其主观性和特异性较低,而新生儿脐带血气分析能客观、直接反映胎儿缺血缺氧程度和组织代谢状态,评价新生儿出生时的氧化酸碱平衡和预后。近年来,许多专家学者建议使用高特异性的脐带血气分析来判断胎盘缺血缺氧程度和新生儿预后[4-7]。目前,对GDM 新生儿脐带血血气分析的研究较少,本研究探讨GDM 新生儿脐带血血气分析情况。
1 资料与方法
1.1 一般资料
收集2017 年1 月~2018 年8 月于广东省佛山市妇幼保健院分娩并符合纳入及排除标准的GDM 孕妇2913 例,随机抽取3216 例非GDM 孕妇作为对照组。纳入标准:单胎妊娠。排除标准:孕前糖尿病、艾滋病、恶性肿瘤、严重心血管疾病、肝衰竭与肾衰竭者。
1.2 GDM 诊断标准及分组
根据2010 年国际糖尿病与妊娠研究组(IADPSG)制定的新诊断标准[8]。对照组孕妇在妊娠24~28 周常规进行75 g 口服葡萄糖耐量试验(OGTT),达到或超过下列至少1 项指标:空腹血糖、服糖后1 h 血糖、服糖后2 h 血糖分别为5.1、10.0、8.5 mmol/L,即可诊断为GDM。本研究根据GDM 诊断标准,将OGTT测试结果不同时间点血糖值异常的GDM 孕妇分为3 组,GDMⅠ组:单纯空腹血糖水平异常(空腹血糖≥5.1 mmol/L);GDMⅡ组:单纯餐后血糖异常(服糖后1 h血糖≥10.0 mmol/L 或服糖后2 h 血糖≥8.5 mmol/L或二者均异常);GDM Ⅲ组:空腹血糖及餐后其中一个或两个血糖值异常。
1.3 新生儿脐动脉血血气与电解质分析
对娩出尚未建立自主呼吸的新生儿,即刻采集脐动脉血1 mL,采用血气电解质分析仪(BG-800E,梅州康立高科技有限公司)检测酸碱度(pH)、二氧化碳分压(PCO2)、氧分压(PO2)、总血红蛋白(THb)、血细胞比容(HCT)、细胞外液碱剩余(BEecf)、血液碱剩余(BEb)、标准碳酸氢根浓度(SBC)、二氧化碳总量(TCO2)、血氧饱和度(SaO2)、肺泡动脉氧分压(A-a-DO2)、钾(K+)、氯(Cl-)、钠(Na+)。
1.4 统计学方法
采用SPSS 24.0 统计学软件进行数据分析,符合正态分布计量资料的均数用均数±标准差表示,两组间比较采用t 检验;多组间比较采用单因素方差分析,组间两两比较采用Bonferroni 校正;不符合正态分布的改用中位数(M)或四分位数间距(Q)表示,两组间比较采用非参数Mann-Whitney U 检验,三组及以上采用Kruskal-Wallis H 检验,组间两两比较采用Bonferroni 校正。计数资料用率表示,组间比较采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组孕妇年龄、住院天数、初产妇比例及有试管婴儿或人工授精史、瘢痕子宫、异位妊娠史及高血压病史者占比比较,差异有高度统计学意义(P<0.01)。见表1。
2.2 两组不良妊娠结局比较
与非GDM 组比较,GDM 组剖宫产、妊娠期高血压、羊水过多、羊水过少、臀先露的发生率明显升高,差异有高度统计学意义(P<0.01);而两组子痫前期、胎膜早破的患病率比较,差异无统计学意义(P>0.05)。见表2。

表1 两组孕妇一般资料比较[例(%)]
2.3 两组新生儿情况比较
两组新生儿体重及早产儿、巨大儿、新生儿气促与新生儿低血糖发生率比较,差异有统计学意义(P<0.05 或P<0.01);两组新生儿性别及低出生体重、正常体重、胎儿宫内窘迫、新生儿窒息、高胆红素血症、小于胎龄儿的发生率比较,差异无统计学意义(P>0.05)。见表3。
2.4 两组新生儿血气分析与电解质结果比较
GDM 组在PCO2、BEecf、BEb、SBC、TCO2、A-aDO2与Na+的含量与非GDM 组比较,差异有统计学意义(P<0.05 或P<0.01);pH、PO2、THb、HCT、SaO2、A-aDO2、K+、Cl-的含量比较,差异无统计学意义(P>0.05)。见表4。
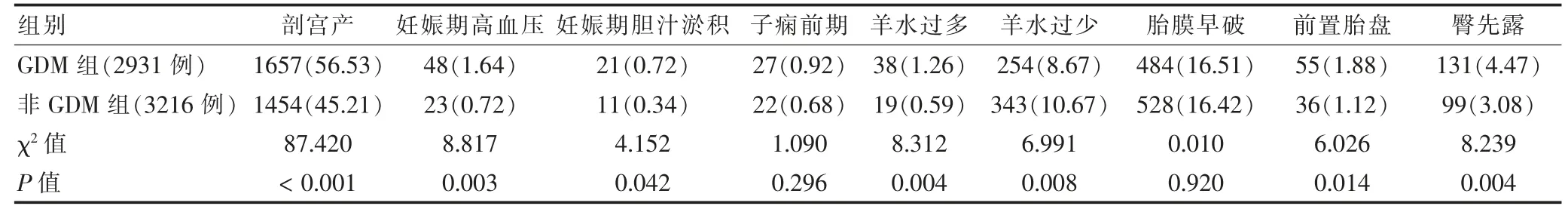
表2 两组不良妊娠结局比较[例(%)]
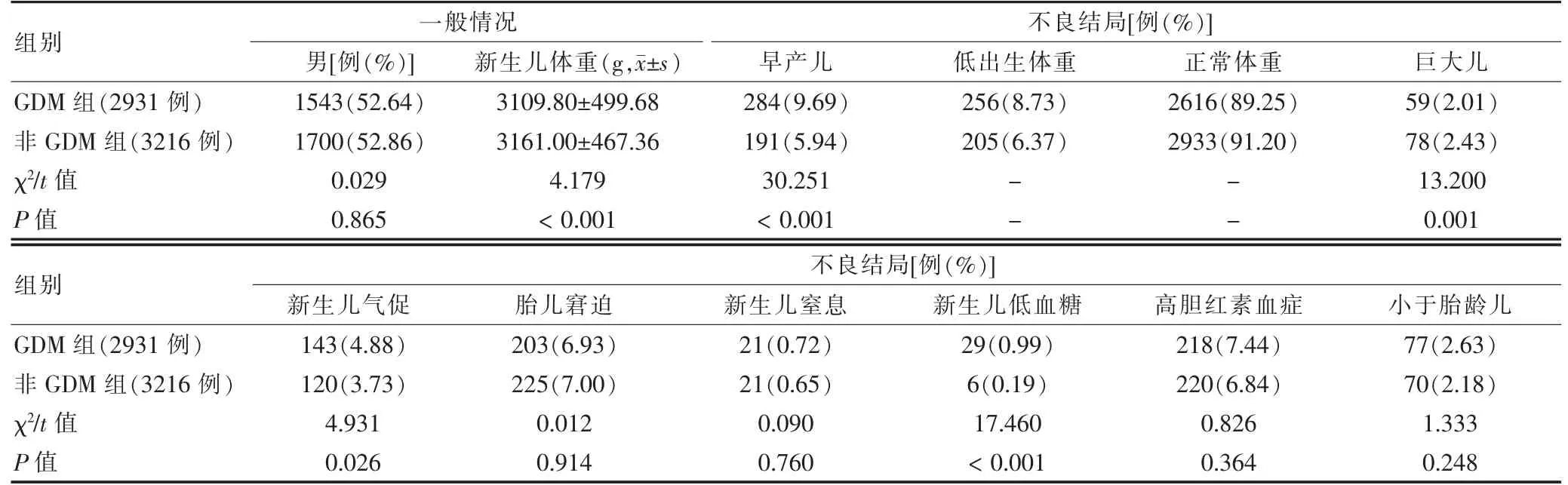
表3 两组新生儿情况的比较
2.5 OGTT 不同时点血糖异常GDM 新生儿血气及电解质结果比较
GDM Ⅱ组及GDM Ⅲ组的Beecf、Beb 含量,GDMⅢ组的TCO2、肺泡动脉氧分压(A-aDO2)含量与GDM Ⅰ组比较,差异有统计学意义(P<0.05);GDM Ⅱ组和GDM Ⅲ组Na+含量与GDM Ⅰ组比较,差异有统计学意义(P<0.05)。见表5。
2.6 不同分娩方式的GDM 新生儿血气及电解质结果比较
剖宫产组与阴道分娩组的新生儿除PO2、SaO2与Na+外,其余指标比较差异均有统计学意义(P<0.05)。见表6。
3 讨论
理论上,GDM 母体循环代谢异常和炎症因子导致胎盘缺氧,影响胎盘血管发育[9-10],可导致绒毛发育不成熟[11],造成长期慢性气体及营养物质交换障碍,引起胎儿低氧血症和酸中毒,是胎儿窘迫的病理基础。脐动脉血血气分析可准确评价新生儿窒息及多器官损害,结合Apgar 评分可提高新生儿窒息及多器官损害诊断的准确性,可用于预测多器官损伤及预后[12]。
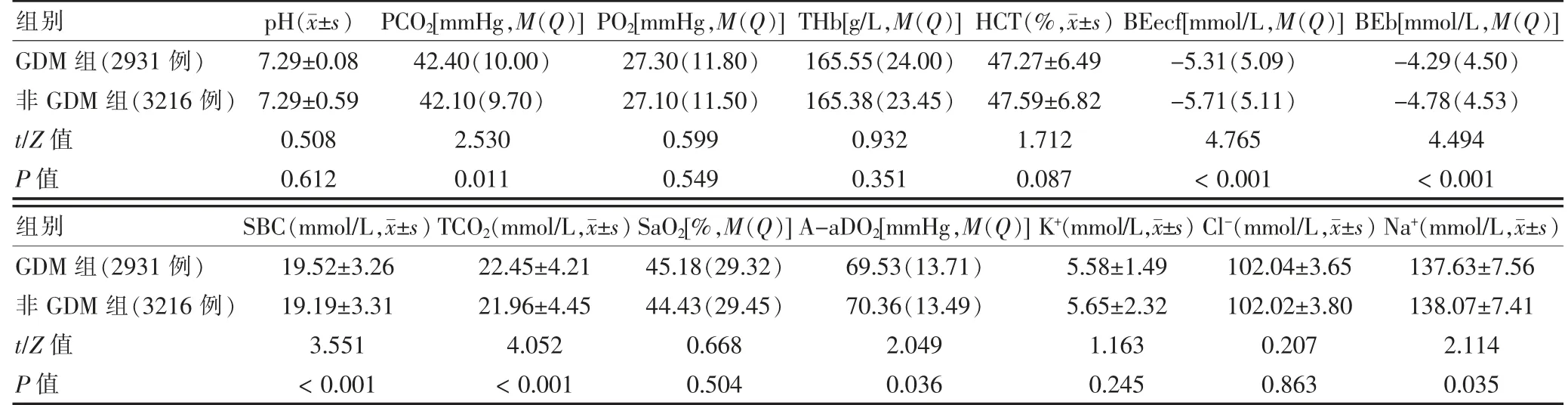
表4 两组新生儿血气分析与电解质结果比较
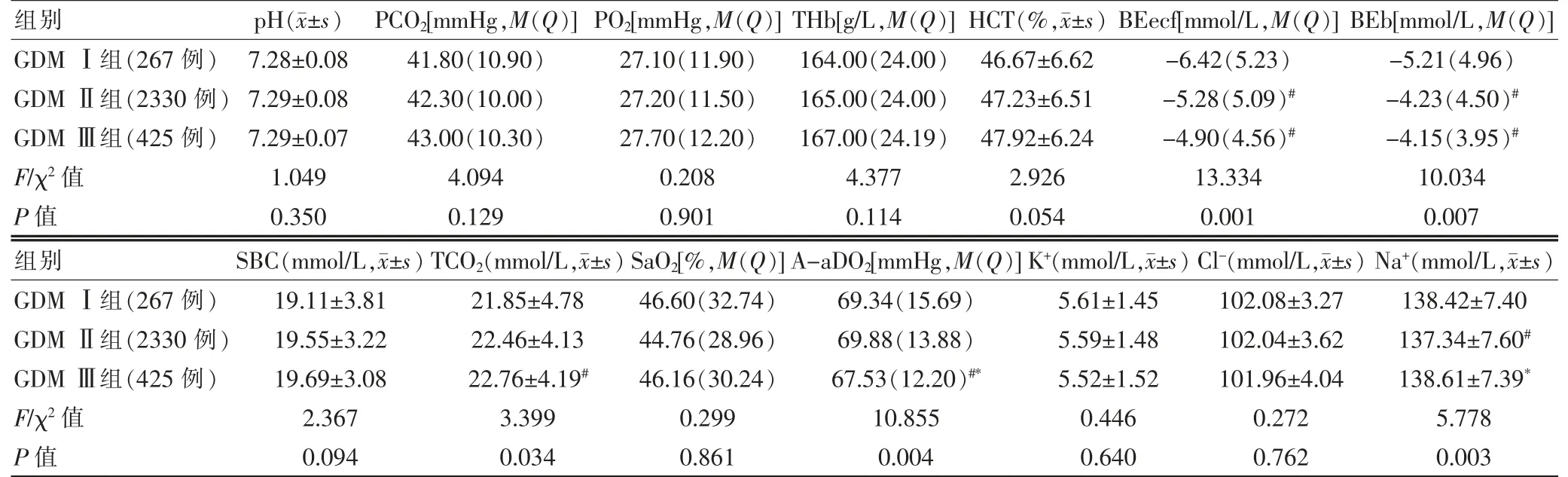
表5 OGTT 不同时点血糖异常的GDM 新生儿血气及电解质结果比较
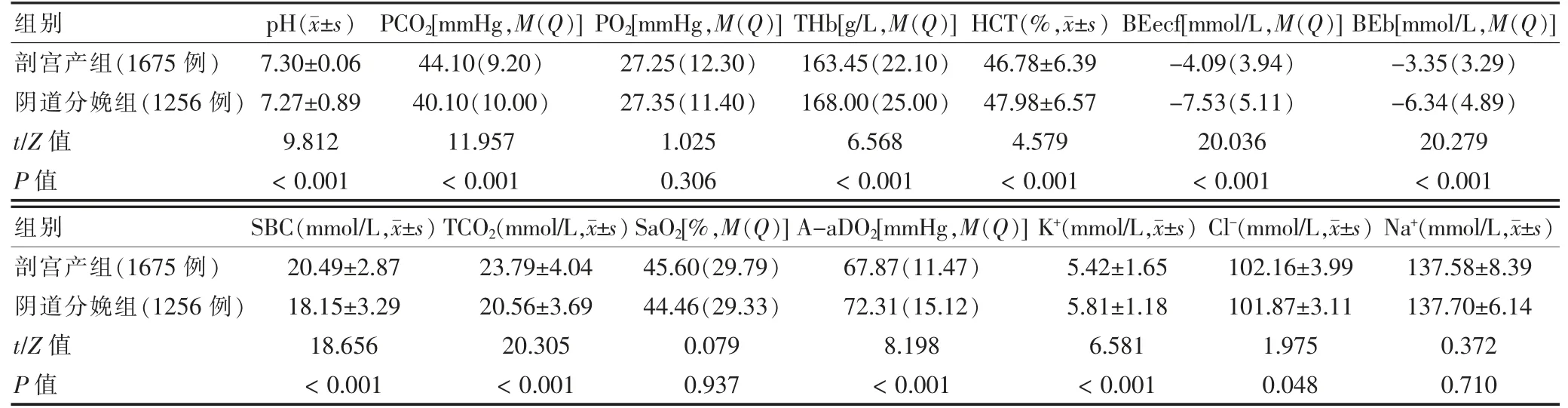
表6 不同分娩方式的GDM 新生儿血气及电解质结果比较
本研究发现,有高血压病史、试管婴儿和瘢痕子宫的孕妇更易患GDM,与以往研究结论一致[13]。GDM组新生儿低血糖发生率明显高于非GDM 组,这可能是由于母体内的高血糖环境刺激,导致胎儿胰岛素大量分泌,出生后,由于突然脱离母体高血糖环境,胰岛素分解新生儿体内的葡萄糖,导致新生儿反应性低血糖,这与Yan 等[14]和Al-Aissaz 等[15]报道一致。
以往的研究表明,GDM 孕妇的高血糖持续通过胎盘到达胎儿,刺激胎儿胰岛细胞增殖,导致高胰岛素血症[16],促进胎儿生长,GDM 孕妇更容易分娩巨大儿[17-19]。本研究发现,GDM 组新生儿早产率升高,新生儿低出生体重发生率升高,巨大儿发生率降低,这与以往的研究结论截然相反。GDM 组早产率升高,新生儿低体重率升高,巨大儿发生率降低,可能是因为GDM 早产增加了低出生体重的发生率。另外有研究[20]指出,血糖轻度升高,其子代会出现高胰岛素血症和巨大儿,而血糖水平严重升高时,胎儿期则表现为宫内发育迟缓(小于胎龄儿)。此外,临床上还发现部分过度治疗GDM 患者的胎儿可能发生宫内生长发育迟缓。但不管是胎儿宫内生长速度过快还是生长受限,都会增加其成年期心血管疾病、代谢性疾病的发生风险[21]。
本研究结果显示,GDM 组与非GDM 组新生儿血气各项指标范围,与Manomayangkul 等[22]计算的新生儿脐动脉正常参考范围(如pH、PO2、PCO2与TCO2)基本一致。受胎龄、生产方式等因素影响,胎儿脐血血气不能套用新生儿血气分析值来评价,只要血气不足以造成器官功能或有机损伤,就被认为是生理性的范围。且一般认为不同分娩方式会对新生儿血气pH、BEecf 值有影响,本研究结果与以往研究结论一致[23-24]。
本研究发现,GDM组及非GDM 组中pH、PO2、SaO2、A-aDO2无差异,这与Kinalski 等[25]结果不 完 全一致。学者认为GDM 孕妇的新生儿pH 值降低,PCO2增加,而酸碱平衡参数与非GDM 孕妇的新生儿比较,差异无统计学意义。Czeszyńska 等[26]认为,在GDM 孕妇中,只有被确认患有低血糖症的新生儿,才会出现pH 值低,PCO2值高;若新生儿血糖正常,这些变化并不明显,这与我们结果基本一致。Taricco 等[27]认为GDM 孕妇的新生儿SaO2、O2含量降低,母体血糖控制良好也不足以确保GDM 妊娠胎儿的氧合状态。Kinalski 等[25]认为GDM 孕妇的胎儿暴露在氧化应激增加的环境中。本研究提示,两组间及三组间PO2与SaO2无明显差异,这为GDM 孕妇的新生儿体内的O2含量情况提供了新的数据。可能是由于相对以往研究,我们的样本量更大,且大部分GDM 孕妇的血糖孕期控制良好,故O2含量及PO2的差异相对不太大。血糖控制良好的GDM 孕妇不影响新生儿窒息及其他新生儿并发症的发生率,这与Bogdanet 等[28]研究报道一致。GDM 与非GDM 孕妇的新生儿脐血血气分析BEecf、BEb、SBC、TCO2、PCO2与Na+两组间存在明显差异,而pH 值变化并不明显。可能因为在血糖控制良好的GDM 孕妇,比较早地出现了BEecf、TCO2及SBC 的变化[29-31],但这些变化还不足以影响脐血的pH值,对PO2及SaO2无太大影响。本研究认为胎儿轻度缺血、缺氧时,胎盘和血管可缓冲过度产生的CO2和乳酸,直至酸碱平衡失代偿后,血气分析才表现为酸中毒,所以只有在缺氧严重时,才表现为明显的低氧血症、PCO2升高、pH 降低,而一般GDM 孕妇的胎儿可能出现轻度的缺氧状态,产生的CO2和乳酸可以被胎盘及血管缓冲,从而保证大部分GDM 胎儿血气pH 值的稳定。
综上所述,GDM 孕妇血糖控制理想的情况下,BEecf、TCO2及SBC 出现变化,但还不足以影响脐血的pH 值,对PO2及SaO2无太大的影响,但本研究未对血糖控制不佳的GDM 新生儿脐血血气分析进行研究,需扩大样本量进一步证实以上结论。

