髓内固定术在老年下肢骨折治疗中的临床疗效
聂海山
(阜新市第五人民医院骨二科 , 辽宁 阜新 123000 )
下肢骨折是临床骨科常见骨折类型,患者多为中老年人,随着我国社会老龄化的加快,发病率呈逐年上升趋势。由于下肢骨折部位周围软组织较少,血液供应情况较差,加上老年患者身体机能减退,因而加大了骨折端愈合难度,容易发生感染、骨折不愈合、骨折端愈合错位、肢体屈伸受限等不良症状,严重影响到患者生理功能康复和生活质量[1]。传统治疗下肢骨折采用髓外钉板机械固定模式,对下肢骨膜损伤较大。目前临床治疗逐渐采用髓内生物学固定方式,具有复位、固定、支撑效果较为理想等特点[2]。本次研究着重探讨分析髓内固定术在老年下肢骨折治疗中的临床疗效,现报告如下。
临床资料
1 一般资料:随机选取本院2017年6月-2018年6月收治的下肢骨折老年患者90例作为本次研究的对象,按照治疗方法将患者分为2组,对照组45例患者中男性25例,女性20例;年龄62—85岁,平均年龄(70.8±3.4)岁;骨折原因:交通事故24例,高处坠落12例,重物压榨5例,跌倒4例;骨折部位:股骨粗隆12例,股骨干17例(上1/3段10例,中下1/3段7例),股骨髁上2例,胫骨干14例(上段5例,中下段9例);骨折类型及复合伤:根据AO分型[3]:A型15例(A1型5例,A2型8例,A3型2例),B型8例(B1型4例,B2型2例,B3型2例),C型22例(C1型3例,C2型12例,C3型7例);开放性骨折7例(股骨2例,胫腓骨5例);复合伤9例(伴脑外伤3例,腹部2例,血气胸2例,其它2例)。观察组45例患者中男性24例,女性21例;年龄61—86岁,平均年龄(71.2±3.6)岁;骨折原因:交通事故23例,高处坠落13例,重物压榨4例,跌倒5例;骨折部位:股骨粗隆11例,股骨干18例(上1/3段11例,中下1/3段7例),股骨髁上1例,胫骨干15例(上段6例,中下段9例);骨折类型及复合伤:根据AO分型:A型14例(A1型5例,A2型7例,A3型2例),B型9例(B1型4例,B2型3例,B3型2例),C型22例(C1型4例,C2型11例,C3型7例);开放性骨折6例(股骨2例,胫腓骨4例);复合伤10例(伴脑外伤4例,腹部2例,血气胸2例,其它2例)。2组间基本资料比较不存在明显差异(P>0.05),具有可比性。
2 方法:所有患者在术前均对骨折部位实施清创治疗,如果患肢存在严重肿胀,实施牵引固定后给予药物减轻软组织肿胀。拍摄患肢正、侧位X线片确定骨折部位,测量患肢和健侧肢体长度,测量患肢骨折部位骨髓腔直径,均行连续硬膜外麻醉。(1)对照组采用锁定加压钢板治疗:患者取患肢在上侧卧位,自骨折近端或远端沿胫骨嵴做一长约2cm纵向切口,采用骨膜剥离器剥开骨膜层,充分暴露骨折端口。对骨折端行复位至满意效果,在C型臂X线透视下使用克氏针进行临时固定,根据患肢情况选择合适的锁定钢板对骨折端进行固定,关闭切口,术后给予抗生素预防感染治疗。(2)观察组采用髓内固定术治疗:患者取患肢在上侧卧位,自骨折近端或远端沿胫骨嵴做一长约2cm纵向切口,采用骨膜剥离器剥开骨膜层,充分暴露骨折端口。对骨折端行复位至满意效果后顺行扩髓,根据患肢情况选择Gamma钉或交锁髓内钉,安装主钉装置后置入髓腔,旋动螺旋加压手柄,切割穿出的内外侧骨皮质,插入固定杆后旋入尾螺帽,关闭切口,术后给予抗生素预防感染治疗。术后第2天开始根据患者具体情况指导其进行患肢各关节主动屈伸训练,后逐步过渡到下床站立、辅助行走和负重行走等康复训练。对所有患者术后随访36个月。
3 观察指标[4-5]:(1)术中出血量、骨折端愈合时间、住院时间。(2)骨折端愈合情况。(3)并发症发生情况。(4)临床治疗效果。根据Johner-Wruhs评价标准,优:骨折端完全愈合,各关节活动正常,能够对抗力量,行走步态正常,无痛感和成角畸形,患肢缩短<5mm,旋转<5°;良:骨折端愈合良好,行走步态正常,对抗力量稍微受限,偶尔有疼痛感,成角畸形<5°,患肢缩短5-10mm,旋转5°-10°;中:骨折端愈合情况尚可,各关节活动范围>50%,对抗力量受到明显限制,行走步态微跛,有中度疼痛感,成角畸形10°-20°,患肢缩短10-20mm,旋转10°-20°伴有神经、血管损伤等并发症;差:骨折端愈合延迟或骨不连,无法对抗力量,行走跛行,有明显疼痛感,成角畸形>20°,患肢缩短20mm,旋转>20°。
4 数据处理:采用SPSS19.0统计软件对研究数据进行统计分析处理,计数资料用x2检验;计量资料以t检验;2组间比较差异以P<0.05为有统计学意义。
5 结果
5.1 2组患者各项治疗指标对比:观察组的各项治疗指标均明显优于对照组(P<0.05),统计结果详见表1。
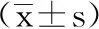
表1 2组各项治疗指标比较
5.2 2组骨折愈合率对比:观察组的骨折端总愈合率明显高于对照组(x2=5.874,P=0.015<0.05),统计结果详见表2。

表2 2组骨折端愈合情况比较(n,%)
5.3 2组并发症比较:观察组各种并发症的总发生率明显低于对照组(x2=6.702,P=0.010<0.05),统计结果详见表3。

表3 2组各种并发症总发生率比较(n,%)
5.4 2组临床疗效对比:观察组的治疗总优良率明显高于对照组(x2=5.414,P=0.020<0.05),统计结果详见表4。

表4 2组临床疗效比较(n=45,n,%)
讨 论
下肢骨折属于长管状骨折类型,多为高能量损伤所致。传统治疗多采用外固定,由于下肢骨骼周围软组织相对较少,血液供应状况较差,骨折发生后临床表现相对复杂,治疗难度较大,骨骼组织生长较慢,通常骨折端口愈合恢复周期较长。而老年患者的各种身体机能减退,免疫力和抵抗力减弱,血液循环能力下降,容易引起感染、骨折端愈合延迟或骨不连等并发症。同时老年患者由于普遍存在骨质疏松症状,骨骼组织较为脆弱,因而传统的髓外固定抗剪切应力效果较差,固定强度较低,存在发生弹性位移风险。术后早期患肢可以活动,但是无法负重,对抗力量能力较弱,容易发生膝关节疼痛、固定螺栓松动、固定物断裂等不良症状,导致术后康复周期较长,预后状况较差[6]。
髓内固定术通过在骨折部位髓腔内置入固定螺杆的方式固定骨折端口,无需实施外固定即可牢固固定骨折部位。由于避免了固定物与皮肤和软组织直接接触,减少了因固定物刺激所引起的损伤和感染风险。同时可以有效改善骨折部位血液循环状况,有利于骨折端愈合,可以促进患者肢体功能尽快恢复正常。髓内钉通过骨髓腔中轴线进行弹性固定,最大限度地克服了因偏心固定所产生的应力遮挡效应,可以使骨折端口均匀地承受压力,提高骨骼组织抗折弯和抗旋转能力,减轻剪切、扭曲等应力,有效增强了骨骼组织的机械强度,有利于患者术后尽早开始进行功能康复训练,促进肢体功能尽快恢复正常[7]。髓内固定的最佳适应证为骨干横断和小斜行骨折,其它类型的骨折,尤其是粉碎性骨折和骨缺损,不利于髓内钉的穿过和安置,影响到骨折端口对位,导致愈合后端口出现重叠、侧方成角和旋转移位。髓内钉安置完成后,可以采用下列方法判断其是否安置成功:(1)使用导针沿髓内钉中心空道插入,如果存在明显阻力感或者插入深度与钻入点相一致,表明锁钉安置成功。(2)旋转患肢远端,如果骨折端无旋转,并且锁钉安置架上有明显抗旋转阻力,表明锁钉远端安置成功。(3)将髓内钉连同安置架一起向外拔动,如果遇到强大阻力,表明远端锁钉安装成功。导致髓内钉安置失败的原因主要包括:骨折端复位时对位不佳;髓内钉安置操作不当;髓内钉长度过长,锁钉远端插入干骺端疏松骨质内,导致压钉棒失去作用;因出现病理性骨折,导致髓内钉在髓腔内发生变形等。术前应当根据X线检查结果详细分析骨折类型和力学特点,制定科学合理的治疗方案,熟练掌握髓内固定系统的操作技能,确保骨折端复位固定成功[8]。
本次研究结果显示,通过采用髓内固定术治疗,观察组的术中出血量、骨折端愈合时间、住院时间等各项治疗指标均明显优于对照组(P<0.05)。观察组的骨折端总愈合率为91.11%,明显高于对照组的71.11%(P<0.05)。观察组骨感染、固定物断裂、愈合进度延迟等各种并发症的总发生率为15.56%,明显低于对照组的40.00%(P<0.05)。观察组的治疗总优良率93.33%,明显高于对照组的75.56%(P<0.05)。综上所述,采用髓内固定术治疗老年下肢骨折是由传统的机械稳定模式向生物学固定模式的转变,能够有效改善骨折部位血液循环状况,促进骨折端口快速愈合,降低各种并发症的发生率,有利于患者肢体功能的恢复,具有非常显著的临床治疗效果。

