血乳酸水平对脓毒症患者合并毛细血管渗漏综合征预后的预测价值分析
杨文韬 林棱 郑伟

[摘要] 目的 探討血乳酸水平对脓毒症患者合并毛细血管渗漏综合征预后的预测价值分析。 方法 回顾性纳入2017年6月~2019年6月收治脓毒症合并毛细血管渗漏综合征患者100例作为研究对象,根据患者入院时动脉血乳酸水平分为乳酸正常组(53例)和乳酸升高组(血乳酸≥2.0 mmol/L,47例),观察两组患者多器官功能障碍综合征发病率以及死亡率;根据存亡情况分为生存组(59例)和死亡组(41例),分析两组患者住院各时段血乳酸水平以及乳酸清除率。 结果 乳酸升高组死亡率、多器官功能障碍综合征发病率高于乳酸正常组,对比显示存在统计学差异(P<0.05);死亡组入院时及入院后各时间段血乳酸水平明显高于生存组,对比存在统计学意义(P<0.05);生存组6 h乳酸清除率和24 h乳酸清除率≥10%的几率明显高于死亡组,差异有统计学意义(P<0.05);入院时血乳酸的评估脓毒症合并毛细血管渗漏综合征的曲线下面积为0.757,灵敏度和特异度分别为87.9%、83.7%。结论 血乳酸水平可客观有效反映脓毒症合并毛细血管渗漏综合征预后的效果。
[关键词] 动脉血乳酸;乳酸清除率;脓毒症;毛细血管渗漏综合征;预后
[中图分类号] R459.7 [文献标识码] A [文章编号] 1673-9701(2020)04-0030-03
The predictive value of blood lactic acid in assessing the prognosis of sepsis complicated with capillary leak syndrome
YANG Wentao LIN Ling ZHENG Wei
Department of Internal Medicine, Jinshan Branch of Fujian Provincial Hospital, Fuzhou 350028, China
[Abstract] Objective To investigate the predictive value of blood lactic acid(BLA) in assessing the prognosis of sepsis complicated with capillary leak syndrome(CLS). Methods In this retrospective study, 100 cases of sepsis complicated with CLS admitted inour hospital from June 2017 to June 2019 were selected as subjects. They were divided into the normal BLA-level group(n=53) and the elevated BLA-level group (with BLA of≥2.0 mmol/L, n=47) based on the lactic acid in arterial blood on admission. The morbidity and mortality of multiple organ dysfunction syndrome(MODS) in both groups were analyzed. On this basis, patients were divided into the survival group(n=59) and the non-survival group(n=41). Their BLA levels and lactate clearance rates(LCRs) at different stages of inpatient treatments were compared between the two groups. Results The mortality and the incidence rate of MODS in the elevated BLA-level group were higher than those in the normal BLA-level group, with statistically significant differences in intergroup comparisons(P<0.05). BLA levels on admission and at different stages of inpatient treatments in the non-survival group were higher than those in the survival group, with statistically significant differences in intergroup comparisons(P<0.05). Incidence rates of both 6 h and 24 h LCRs of≥10% in the survival group were higher than those in the non-survival group, with statistically significant differences(P<0.05). The area under the curve of BLA levels on admission for assessing sepsis complicated with CLS was 0.757, with its sensitivity of 87.9% and specificity of 83.7%. Conclusion BLA levels can objectively reflect the prognosis of sepsis complicated with CLS.
[Key words] Lactic acid in arterial blood; Lactate clearance rate; Sepsis; Capillary leak syndrome; Prognosis
脓毒症是因感染反应损伤机体自身组织,表现为多器官功能不全的危重症疾病。毛细血管渗漏综合征(stematic capillary leak syndrome,SCLS)作为脓毒症危重并发症,也是脓毒症患者重要的死亡原因之一[1]。SCLS的出现会导致脓毒症进一步恶化,因此,早期识别诊断进行正确的治疗对脓毒症患者预后尤为重要。近年来有研究学者[2,3]采用血乳酸水平对脓毒症早期治疗以及预后进行判断,且取得可靠有效的临床依据。但对其评估脓毒症患者合并毛细血管渗漏综合征预后研究极少。因此,本研究现拟定对血乳酸水平对脓毒症患者合并毛细血管渗漏综合征预后的预测价值进行分析,现报道如下。
1 资料与方法
1.1 一般资料
2017年6月~2019年6月收治100例脓毒症合并毛细血管渗漏综合征患者,其中男57例,女43例,年龄18~70岁,平均(41.28±13.05)岁。根据患者入院时动脉血乳酸水平分为乳酸正常组(53例)和乳酸升高组(血乳酸≥2.0 mmol/L,47例);根据存亡情况分为生存组(59例)和死亡组(41例)。纳入标准:①所有患者发病时间均在6 h内;②近2个月内未服用丙种球蛋白、抗菌药物以及激素类相关药物;③患者ICU住院时间超过72 h。排除标准:合并血液、免疫、代谢等导致乳酸水平异常的相关系统性疾病;②排除住院资料不全者。
诊断标准:①脓毒症诊断标准,根据2016年美国医学协会提出的脓毒症3.0诊断标准[4]:脓毒症=感染+序贯器官衰竭估计评分(Sential organ failure assessment,SOFA)≥2分;②毛细血管渗漏综合征临床诊断标准[5]:出现全身急性进行性水肿、血压或中心静脉压降低、血清清蛋白水平降低并伴有不同程度的氧合指数下降及少尿等肾功能异常表现等临床特征。
1.2 方法
患者入院后因呼吸急促,需快速进行呼吸机通气,应用抗菌药物亚胺培南西司他丁钠 、甲硝唑,同时补充白蛋白、血浆和利尿,降低胃肠压力,提高机体免疫力,稳定内环境,连续心排出量检测。入院后实施连续性血液净化,呼吸机进行血氧治疗。24 h血管活性药物治疗以及对症支持治疗,从根本上治疗脓毒症合并毛细血管渗漏综合征。
1.3 观察指标
收集两组患者入院检查及24 h动脉血气中乳酸值,计算24 h乳酸清除率,①动脉血乳酸水平:动脉血乳酸使用上海雅培公司的i-STAT1手持式血液血气分析仪中的血乳酸检测片测定,入院后及24 h清晨取2 mL动脉血液,取适量注入测试卡片,然后插入测试片于血气分析仪,2 min后显示结果,正常值为(0.4~2.2)mmol/L;②乳酸清除率按 24 h乳酸清除率分为高乳酸清除率组(≥10%)和低乳酸清除率组(<10%)。乳酸清除率为(初始乳酸水平-治疗24 h后乳酸水平)/初始乳酸水平×100%。
1.4 统计学方法
采用SPSS18.0统计学软件进行数据分析,计量资料以均数±标准差(x±s)表示,两组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。应用Pearson相关性分析,绘制ROC曲线。
2 结果
2.1 不同血乳酸水平患者临床死亡率、多器官功能障碍综合征发病率比较
乳酸升高组死亡率、多器官功能障碍综合征发病率明显高于乳酸正常组,存在统计学差异(P<0.05),见表1。
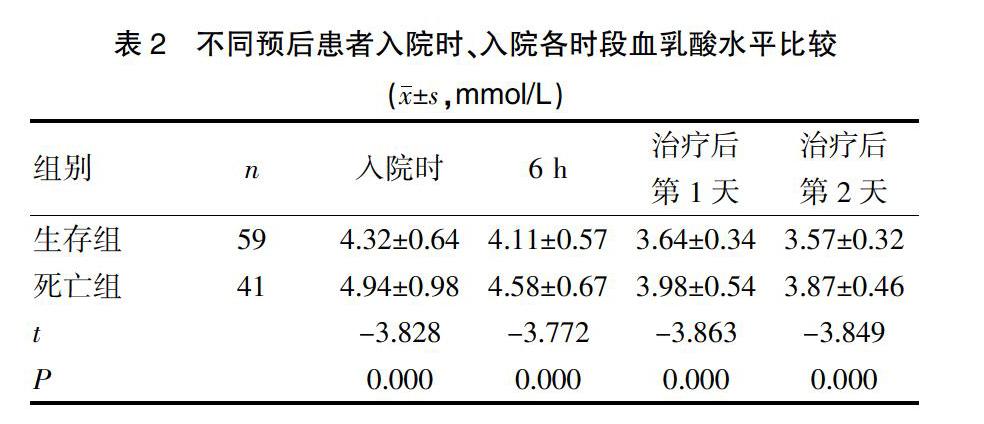
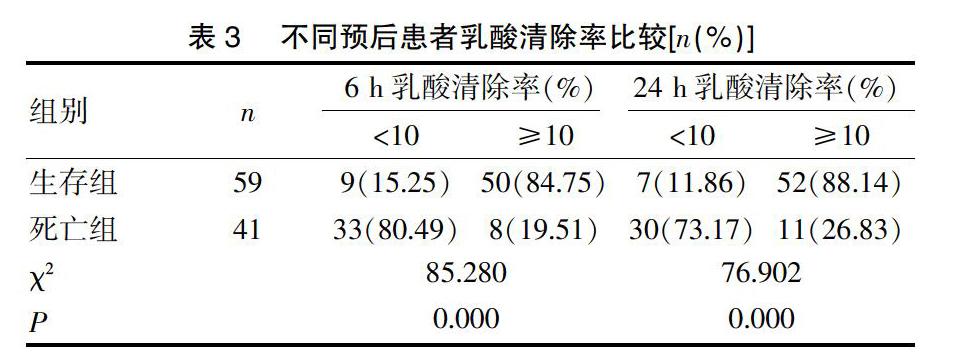
2.2 不同预后患者血乳酸水平及乳酸清除率比较
死亡组入院时及入院后各时间段血乳酸水平明显高于生存组,对比存在统计学意义(P<0.05),见表2;生存组6 h乳酸清除率和24 h乳酸清除率≥10%的几率明显高于死亡组,差异有统计学意义(P<0.05),见表3。
2.3入院时血乳酸对脓毒症合并毛细血管渗漏综合征的診断价值
入院时血乳酸的评估脓毒症合并毛细血管渗漏综合征的曲线下面积(ROC)结果所得,曲线下面积为0.757,灵敏度和特异度分别为87.9%、83.7%。见图1。
3 讨论
脓毒症是感染或创伤所致的炎症反应失控的免疫系统紊乱性疾病,也会导致全身炎性反应和代偿性抗炎反应综合征失衡。脓毒症发生发展过程中时常伴随毛细血管渗漏综合征发生,一旦出现则是病情加重的信号[6]。SCLS发病机制在于机体毛细血管内皮细胞损伤,导致血管通透性增加出现水肿,致使大量血浆蛋白渗透到组织间隙所引发低蛋白血症、低血容量休克等临床表现。因此,早期掌握脓毒症伴毛细血管渗漏综合征的严重程度对该疾病评估的准确性和特异性具有一定依据。
目前脓毒症合并SCLS多采用APACHE及SOFA等评分系统进行预后测量,然而各评分存在特异性差、混杂因素多等特点,在临床中应用较少。除此之外,有研究表明,血常规及血气分析可预测脓毒症合并SCLS,且血气分析是每个医院必备检测项目,在各个医院均能开展及反复利用,因此我们产生运用血常规及血气分析相关指标对脓毒症合并SCLS患者预后进行早期评估的想法[7]。
肺脏作为主要靶器官,早期表现为肺泡上皮细胞受损,晚期则出现肺间质纤维化,最终导致呼吸衰竭。血气分析中动脉血乳酸可有效反映机体氧合状态,供需氧均衡及内环境。此外,动脉血乳酸水平反映机体氧代谢情况,是组织缺氧状态下体内葡萄糖无氧酵解的代谢物。一旦机体内无法及时有效清除乳酸会直接导致供氧得不到改善,进一步加重病情。本研究中乳酸升高组多器官功能障碍综合征发病率、病死率明显高于乳酸正常组(P<0.05),这说明脓毒症合并毛细血管渗漏综合征患者有效循环血量减少,导致机体组织微循环灌注不足导致严重缺氧,患者出现全身炎症反应,机体氧需求增加,机体微循环功能障碍,细胞线粒体损伤,导致无氧化增加,继而出现乳酸大量堆积,病情恶化,最终导致出现多器官功能障碍出现,最终导致死亡。
朱海萍等[8]研究发现脑外伤者动脉血乳酸升高组的死亡率明显高于正常组,本研究与其结果相符合。罗厚江等[9]研究发现早期动脉血乳酸水平可有效评估脓毒性休克者病程进展。乳酸清除率可有效反映血乳酸水平,對患者治疗效果以及判断脓毒症预后评估也存在重要意义。吴洪燕[10]研究发现乳酸清除率对脓毒症出现低血容量休克的临床疗效和生存状况具有评估价值,这也表明乳酸清除率在一定程度上可反映脓毒症合并毛细血管渗漏综合征治疗效果,并对其生存状况的评估也存在一定价值。本研究中死亡组血乳酸水平明显高于生存组,且乳酸清除率明显低于生存组。这说明脓毒症合并毛细血管渗漏综合征患者入院后血乳酸水平以及清除率与患者预后密切相关。生存组6 h乳酸清除率和24 h乳酸清除率≥10%的几率明显高于死亡组,差异有统计学意义(P<0.05),这说明乳酸清除率的上升和乳酸水平降低可帮助脓毒症合并毛细血管渗漏综合征患者改善机体缺氧情况,提高组织灌注程度,帮助临床医生对该疾病预后的评估[11-15]。
此外,血乳酸水平升高提示机体组织低灌注和氧输量不足,当患者出现脓毒症合并毛细血管渗漏综合征时,血乳酸含量增加,因此观察血乳酸水平和清除率动态变化,有助于评估该患者的预后。本研究显示,脓毒症合并毛细血管渗漏综合征患者血乳酸水平明显高于正常组,且死亡组水平高于生存组,血乳酸评估脓毒症合并毛细血管渗漏综合征的灵敏度87.9%和特异度83.7%均较高,说明血乳酸水平不仅能反映患者疾病严重程度,而且可评估疾病患者预后。
综上所述,血乳酸水平可客观有效反映脓毒症合并毛细血管渗漏综合征预后的效果,为临床提供一定依据。
[参考文献]
[1] 师灵灵,韩艳秋,任慧娟,等.脓毒症的病理生理机制研究进展[J].中华医院感染学杂志,2016,26(8):1914-1916.
[2] Walker Elizabeth A,Port Gary C,Caparon Michael G,et al. Glutathione Synthesis Contributes to Virulence of Streptococcus agalactiae in a Murine Model of Sepsis[J]. Journal of Bacteriology,2019,201(20):123-126.
[3] Bergmann Steven,Tran Mary,Robison Kathryn,et al. Standardising hospitalist practice in sepsis and COPD care[J]. BMJ Quality & Safety,2019,28(10):247-249.
[4] 刘丹,王晓红,张小彬,等.脓毒症患者肠道菌群紊乱的临床研究[J].中华急诊医学杂志,2019,28(6):736-742.
[5] 马焕先,史宪杰,粱雨荣,等.脓毒症合并全身性毛细血管渗漏综合征的诊疗分析[J].中华外科杂志,2017,55(9):702-707.
[6] 庄颖峰.血乳酸和乳酸清除率对脓毒症患者预后的评估作用研究[J].吉林医学,2019,40(9):1977-1979.
[7] 毛英,岑卓杰,刘熠,等.脓毒血症患儿血清降钙素原和血乳酸水平与病情严重程度和预后的关系[J].空军医学杂志,2019,35(4):316-319.
[8] 朱海萍,杨梅,张艳杰,等.初始血乳酸水平和序贯器官功能衰竭评分对腹腔感染患者预后的评估[J].中华全科医学,2019,17(9):1482-1484,1494.
[9] 罗厚江,汪瑞,陈茹茹,等.动脉血乳酸水平与早期乳酸清除率在新生儿窒息严重程度判断及预后评估中的价值[J].中华全科医学,2019,17(9):1536-1538.
[10] 吴洪燕.动脉血乳酸/血清白蛋白比值与脓毒性休克患者预后的关系[J].临床合理用药杂志,2019,12(19):35-37.
[11] 方婵丹,王佩芳,费琳,等.动脉血乳酸水平及早期乳酸清除率对呼吸机相关性肺炎临床预后的影响[J].中华医院感染学杂志,2019,29(14):2108-2111.
[12] 郭青春,张杰根,华军霞,等.血清趋化因子CXCL12与LCR用于老年COPD合并呼吸衰竭患者预后预测的临床价值[J].新疆医科大学学报,2019,42(9):1163-1166,1170.
[13] 吴江松,赵宏胜,崔晓莉.肾脏相关生物标志物在脓毒症急性肾损伤早期评价中的临床意义[J].中华重症医学电子杂志(网络版),2019,5(2):132-138.
[14] 侯诚,王镇,沈旭青,等.动脉血乳酸及早期乳酸清除率对COPD合并呼吸衰竭患者预后的评估价值[J].中国卫生检验杂志,2019,29(9):1095-1097.
[15] 冯凯,黄齐,林焕兴,等.早期动脉血乳酸水平及乳酸清除率在AIDS合并马尔尼菲篮状菌病患者中的监测价值[J].广州医科大学学报,2019,47(2):48-50.
(收稿日期:2019-10-12)

