BRAFV600E基因突变与甲状腺乳头状癌中央区淋巴结转移的关系
于 婧,王凤琴,姚文娟,吴冬梅,张伟强,王勤增,庞嗣裔
甲状腺乳头状癌(papillary thyroid carcinoma,PTC)发病率逐年上升,近十年我国已达到10.16/10万人[1],其中央区淋巴结(central lymph node,CLN)为淋巴结转移的第1站,转移率42.4%~68.2%[2-4],目前对术前查体和/或彩超检查没有颈部可疑淋巴结转移的cN0病例是否进行预防性CLN清扫仍无合理指标和预测模型。文献报道BRAFV600E基因突变是PTC最常见的分子遗传学事件,该突变与肿瘤侵袭能力强,易淋巴结转移等不良预后相关[5-6]。本研究通过检测104例PTC组织的BRAFV600E基因突变情况,分析BRAFV600E基因突变及临床病理特征、超声特征与CLN转移的关系,预测CLN转移的危险因素,为PTC 手术CLN的清扫提供相关依据。
1 资料与方法
1.1 一般资料 收集河北中石油中心医院2017年1月至2018年7月行甲状腺切除手术并CLN清扫,经病理确诊的PTC病例104例,均为初治病例,术前未行外照射、131I治疗、化学治疗等其他辅助治疗;病理切片经2名病理医生双盲法复阅并明确诊断。记录病人年龄、性别、术前超声特征(结节回声性质、肿瘤边缘是否规则、是否有微小钙化)、手术方式(广泛淋巴结清扫/ CLN清扫)、术后病理参数(肿瘤最大径、单/多发病灶、被膜外侵犯、淋巴结转移情况)。
1.2 BRAF基因的检测 (1)DNA提取:存档蜡块制备5张厚度8 μm的连续切片,首张和尾张HE染色并复阅切片均可见PTC组织,对照HE切片用无菌刀片刮取中间3张切片对应的癌组织区域,保证肿瘤细胞的量在50%以上。按照QIAGEN石蜡组织DNA提取试剂盒说明提取DNA,立即进行PCR检测。(2) 基因突变检测:按照肿瘤相关基因突变检测(qPCR荧光探针法)人B-raf试剂盒说明,采用PCR扩增方法,利用实时荧光Taqman探针法,通过荧光信号的变化,检测标本的BRAFV600E基因突变。每次试验必须同时进行阳性对照、阴性对照检测。
1.3 统计学方法 采用t检验、χ2检验和多因素logistic回归分析。
2 结果
2.1 病人一般资料情况 纳入研究的104例PTC病人均行CLN清扫术,其中cN0病人转移率30.30%(20/66),cN1病人转移率89.47%(34/38)。104例PTC病人中男35例,女69例,平均年龄(42.28±13.91 )岁,临床病理参数见表1。

表1 104例PTC病人临床病理参数
2.2 BRAFV600E基因突变结果及其与PTC临床病理特征的关系 BRAFV600E基因在104例PTC中突变率64.4%(67/104),BRAFV600E基因突变(+)组年龄(41.84±14.09)岁与BRAFV600E基因突变(-)组年龄(43.08±13.72)岁差异无统计学意义(t=0.43,P>0.05);BRAFV600E基因突变(+)组肿瘤最大径(2.71±1.50)cm大于BRAFV600E基因突变(-)组肿瘤最大径(1.44±1.44)cm(t=4.19,P<0.01)。BRAFV600E基因突变(+)与肿瘤钙化、被膜外侵犯及CLN转移相关(P<0.01),而与病人性别、肿瘤多灶性、超声回声性质、肿瘤边界等因素无关(P>0.05)(见表2)。
2.3 PTC CLN转移因素分析 104例PTC病人发生CLN转移54例(51.9%),其中cN0病人转移率30.30%(20/66),cN1病人转移率89.47%(34/38)。CLN转移组年龄(41.87±14.59)岁与无转移组年龄(42.72±13.27)岁差异无统计学意义(t=0.12,P>0.05),CLN转移组肿瘤最大径(2.96±1.47)cm大于无转移组肿瘤最大径(1.50±1.38)cm(t=5.21,P<0.01)。单因素分析显示,BRAFV600E基因突变、钙化、被膜外侵犯是CLN转移的危险因素(P<0.05~P<0.01),而CLN转移与病人性别、肿瘤多灶性、超声回声性质、肿瘤边界等因素无关(P>0.05)(见表3)。多因素logistic回归分析表明,BRAFV600E基因突变和被膜外侵犯是CLN转移的独立因素(P<0.01) (见表4)。
3 讨论
Ras/Raf/MEK/ERK通路是细胞增殖、分化中重要的信号传导通路,任何异常激活都会影响细胞的增殖,进而导致肿瘤。RAF激酶是上述通路中重要的丝氨酸/苏氨酸激酶,包括三种蛋白亚型:ARAF、BRAF、CRAF,其中BRAF激酶的作用最重要,是下游MEK激酶强力的激活剂,BRAF基因突变模式涵盖 65余种,大部分位于15外显子的催化激酶区,即V600E点突变,BRAFV600E基因突变导致的BRAF蛋白激酶过度表达,其通路异常激活,导致细胞增殖异常及肿瘤发生[7]。BRAFV600E基因突变是PTC最常见的分子遗传学事件,其突变率69%~85.3%,对PTC的良恶性鉴别诊断具有良好的应用价值,同时可作为独立的预后因子提示不良预后[5,8]。BRAFV600E基因突变通过多种复杂途径影响肿瘤细胞增生外延,如抑制钠/碘共转运蛋白(NIS)的表达和放射性碘的摄取[9],改变细胞膜整合素受体及细胞外基质蛋白骨桥蛋白表达水平[10]等,BRAFV600E基因突变预示着肿瘤高侵袭潜能,是淋巴结转移的危险因素[11]。

表2 PTC BRAFV600E基因突变与临床病理特征的关系[n;构成比(%)]

表3 PTC CLN转移危险因素分析[n;构成比(%)]
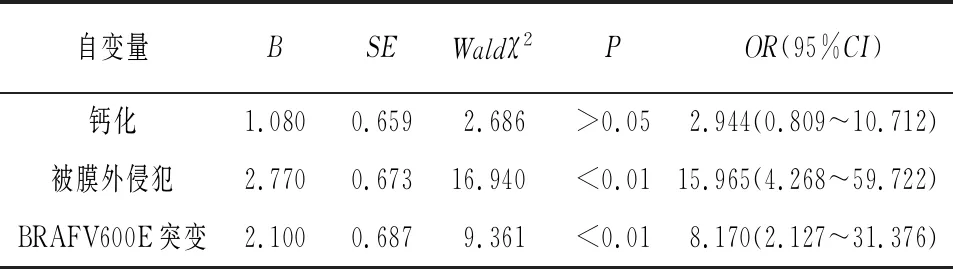
表4 PTC CLN转移的多因素logistic回归分析
PTC的复发与进展等不良预后往往与淋巴结转移相关,甲状腺淋巴结转移的第一站发生在中央区,因此若能及时清扫CLN可有效避免肿瘤进展转移。2009版美国甲状腺协会(ATA)指南建议,对cN0的T1或T2期PTC病例可不行CLN清扫,同时指南还提到对早期病例行预防性的CLN清扫可能减少局部复发[12]。目前临床评估术前CLN转移的方法并不完善,超声检查和术前及术中评估可以识别一部分明显的淋巴结转移,但敏感性较低,因此当淋巴结触诊和影像学检查均不能提示疑似淋巴结转移时,是否应行预防性CLN清扫仍存在争议。一些临床医生认为预防性CLN清扫会增加初次手术并发症的风险,如伤及喉返神经、甲状旁腺乃至颈总动脉,对于低风险PTC病人的长期生存没有明显的益处[13]。然而相反的观点认为应该进行预防性CLN清扫,理由是区域淋巴结受累大大增加了肿瘤复发的风险,可能会导致再次手术和/或过量的放射性碘暴露[14]。有文献报道发现BRAFV600E基因突变可能是CLN转移的危险因素,术前甲状腺细针穿刺标本能可靠检测BRAFV600E基因突变,因此BRAFV600E基因突变可以作为一种有价值的检测指标[6,15]。本研究发现BRAFV600E基因突变与与肿瘤钙化、被膜外侵犯及CLN转移相关,且BRAFV600E基因突变、被膜外侵犯是CLN转移的独立因素(P<0.01),故BRAFV600E基因突变可为PTC手术中CLN清扫提供基因依据。
然而,这种横断面研究不能完整评价BRAFV600E基因突变对PTC的长期预后影响,且本研究选用的临床病理参数有限,可能有与CLN转移相关的其他因素未被全面分析,将在后续研究中探讨。

