核磁共振表现为硬脑膜强化的同像异病
王继蕊,赵德丰,林梅青,商秀丽
脑膜由硬脑膜、蛛网膜和软脑膜组成。由于硬脑膜内微血管缺少紧密连接,因此正常硬脑膜在颅脑增强核磁共振上可有轻度强化,但通常表现为纤细、光滑、不连续的线样影。当硬脑膜强化长度超过3 cm时,常为硬脑膜病变[1]。颅脑增强核磁共振表现为硬脑膜强化的疾病病因有许多,如感染或自身免疫性疾病、肿瘤、低颅压综合征、短暂性术后改变等。不同病因所致的硬脑膜强化治疗及疾病预后完全不同,因此鉴别硬脑膜强化病因十分重要。目前国内关于硬脑膜强化疾病的研究多为个案报道或单种病因,但未见关于不同病因导致硬脑膜强化的综合报道。我们收集了5例核磁共振均表现为脑膜强化的同像异病患者的资料,并分析其临床表现及疾病诊断等特点,旨在提高临床医生对核磁共振表现为硬脑膜强化的相关疾病的认识。
1 病例资料
例1,男,50岁,以“间断性头痛8 y,加重伴视物不清40余天”为主诉于2017年10月17日入我院。患者近8 y间断出现头痛,表现为全头部胀痛,口服“去痛片”可缓解,平均每半个月1次;40余天前无明显诱因出现持续性头痛,程度较前剧烈,伴视物不清、视物成双、吞咽困难及饮水呛咳,外院颅脑CT示:蛛网膜下腔出血可能大(见图1)。否认头部外伤史及其他既往病史。入院时神志清醒,言语流利,左侧眼裂缩小,右侧额纹及鼻唇沟浅,伸舌左偏,颈强阳性,余正常。辅助检查:血清IgG4:0.236 g/L,余肝肾功、血离子、风湿抗体系列、肿瘤系列、肺CT及全腹CT等未见明显异常。颅脑MR平扫+增强示:脑膜弥漫性增厚、强化,低颅压?肥厚性硬脑膜炎?颅脑增强MRV示:多发静脉窦栓塞,周围回流静脉迂曲增粗(见图1)。结合患者病史,考虑患者为静脉窦血栓?给予患者低分子肝素钙注射液 4100 iu日2次抗凝治疗,5 d后患者症状加重。由于肥厚性硬脑膜炎与静脉窦血栓影像学表现具有很高相似性,此患者抗凝治疗后症状加重,而患者风湿免疫及肿瘤标志物等未见异常,此时考虑患者为特发性肥厚性硬脑膜炎,给予患者甲强龙500 mg日1次冲击治疗,后患者症状逐渐好转出院。出院后3 m随访,患者头痛未发作,复查颅脑核磁共振仍可见硬脑膜强化(见图2)。
例2,女,71岁,以“间断性头痛2 m”为主诉于2017年9月19日入我院。2 m前患者出现间断性右枕疼痛。既往史:支气管哮喘20余年,血管炎病史8 y(口服美卓乐4 mg/d治疗,1 y前自行停药)。入院查体:神志清醒,双眼失明,颈软,余正常。辅助检查:腰穿无色透明,压力160 mmH2O,蛋白1716 mg/L(正常范围120~600 mg/L),葡萄糖2.8 mmol/L(正常范围2.2~3.9 mmol/L),氯测定112 mmol/L(正常范围120~132 mmol/L),细胞数39×109/L(正常范围0~8×109/L)。血清IgG4:2.540 g/L(正常范围0.030~2.010 g/L),髓过氧化物酶抗中性粒细胞胞质抗体(MPO-ANCA)弱阳性,pANCA阴性,余PCT、肝肾功、血离子、肿瘤系列等未见明显异常。颅脑MR平扫+增强示幕下脑膜明显增厚强化,以右侧小脑幕为著(见图3)。诊断为IgG4相关性肥厚性硬脑膜炎,给予患者强的松40 mg/d口服,吗替麦考酚酯0.5 g 日2次口服及其他对症支持治疗,患者头痛缓解后出院。患者出院后规律强的松40 mg/ d口服,吗替麦考酚酯0.5 g日2次口服,头痛未再发作;出院后1 m血清IgG4转为正常,出院后半年复查颅脑增强核磁共振幕下脑膜仍有强化,较发病时有所减轻(见图4)。
例3,男,37岁,农民,以“头痛10 d”为主诉于2019年10月11日入院。患者10 d前无明显诱因出现头痛,表现为全头部胀痛,伴恶心、呕吐数次,伴后颈部僵硬感,坐位及站位时加重。既往健康。入院查体:神志清醒,言语流利,颈强可疑阳性,余查体正常。辅助检查:腰穿无色透明,压力40 mmH2O,蛋白428 mg/L,葡萄糖2.6 mol/L,氯测定123 mmol/L,细胞数6×109/L,多核细胞50%,单个核细胞50%。余血清IgG4、肝肾功、血离子、风湿抗体系列、肿瘤系列等未见明显异常。颅脑MR平扫+增强示全脑膜增厚强化,矢状位可见小脑扁桃体下疝、垂体增大、后颅窝拥挤、桥池变窄及脑室变窄。增强冠状位可见“奔驰征”(见图5)。结合病史:患者诉每日饮水约500 ml,近日干农活劳累,出汗较多。患者诊断为低颅压综合征,给予患者生理盐水2500ml/ d补液治疗,治疗1 m后患者头痛完全缓解,复查腰穿压力100 mmH2O。
例4,女,33岁,以“间断头痛伴抽搐1 y”为主诉于2018年4月9日入院。患者1 y前无明显诱因出现左侧头部搏动性疼痛,每天发作1~2次,每次持续约2~3 h,自服止痛药后可缓解。8 m前无明显诱因出现抽搐1次,表现为意识不清,伴右下肢抖动,口吐白沫,无舌咬伤,无尿便失禁等,约10 min后自行缓解。半月前无明显诱因再发抽搐1次,伴尿便失禁,余性质同前。近日无发热。既往史:13 y前患虹膜炎,遗留双眼失明;长期口服避孕药物。入院查体:神志清醒,言语流利,双眼失明,颈软,余查体正常。辅助检查:腰穿无色透明,压力340 mmH2O,蛋白505 mg/L,葡萄糖2.8 mol/L,氯测定123 mmol/L,细胞数16×109/L,多核细胞6%,单个核细胞94%。余血清IgG4、肝肾功、血离子、风湿抗体系列、肿瘤系列未见明显异常。颅脑MR平扫+增强+MRS+MRV示大脑凸面硬脑膜弥漫性增厚强化,冠状位呈“奔驰征”,MRV示上矢状窦、直窦、窦汇、左侧横窦未见显示(见图6)。诊断为脑静脉窦血栓,给予患者低分子肝素钙注射液 4100 iu日2次抗凝、甘露醇250ml日2次降颅压、开浦兰0.5g日2次止抽及其他对症支持治疗,半个月后患者头痛明显好转,癫痫未发作,症状缓解后出院。
例5,女,53岁,以“头痛3 m,加重10 d”为主诉于2017年2月13日入院。患者3 m前无明显诱因出现左侧头顶部胀痛,口服“去痛片”后有所缓解,10 d前头痛程度较前加重。近日无发热。既往健康。入院查体:神志清醒,言语流利,颈软,余查体正常。辅助检查:颅脑MR平扫+增强示左侧额叶圆形病灶,右额叶脑膜强化,呈“鼠尾征”。(见图7)诊断为脑膜瘤可能性大,转入神外行手术治疗,术后病理示脑膜瘤。
5例患者颅脑核磁共振均表现为硬脑膜强化,但病史及疾病诊断各不相同(见表1)。
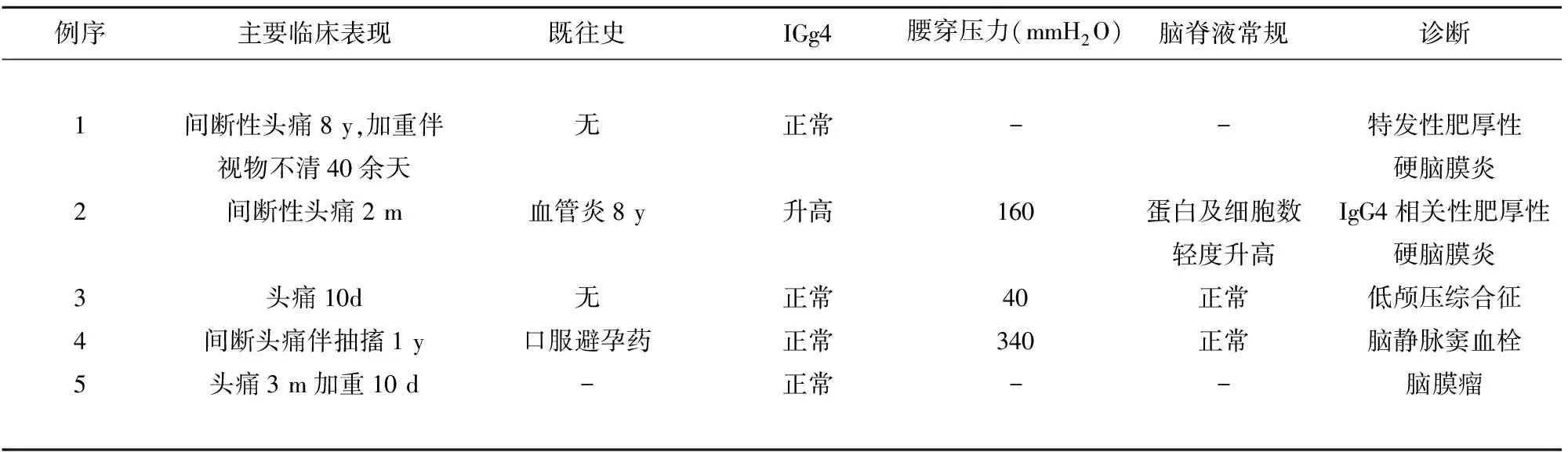
表1 5例颅脑核磁共振硬脑膜强化患者临床表现、辅助检查特点及诊断
3 讨 论
肥厚性硬脑膜炎是以颅内硬脑膜弥漫性增厚和纤维化炎症为特征的中枢神经罕见疾病,按照病因分为原发性和继发性,多数病因不明,称为特发性肥厚性硬膜炎(idiopathic hypertrophic pachymeningitis,IHP)[2],自1869年由Charcot 和Joffroy等首例报道[3]。IHP临床可表现为慢性头痛、颅神经麻痹、共济失调及癫痫发作等多种症状[4]。因硬脑膜慢性炎性刺激或肥厚的硬脑膜压迫静脉窦、影响静脉回流,可导致患者颅内压增高,进而引起患者头痛,影像学可表现为静脉窦充盈缺损,与静脉窦血栓及易混淆,这也是本文例1患者初始诊断静脉窦血栓的原因。而颅神经走形处受压或出颅孔处变窄或炎症细胞浸润神经外膜,则可引起相应颅神经受损的症状[5]。影像学检查为IHP主要诊断手段,典型MRI表现是增厚的硬膜在 T1及T2加权像呈低或等信号,增强后明显强化。常见受累部位为大脑镰、小脑幕及大脑凸面硬脑膜,多呈条带状均匀强化,而团块样或结节样强化相对少见[6]。IHP脑脊液压力正常或轻度升高,蛋白及细胞数正常或轻度增高,葡萄糖、氯化物一般正常。目前关于IHP的治疗尚未形成指南共识,多数患者行激素治疗可有缓慢缓解,但有文献报道激素减量至10~30 mg可有复发,复发多出现应用激素3 m至半年以上。
IgG4相关性肥厚性硬脑膜炎(IgG4-related hypertrophic pachymeningitis,IgG4-RHP)于2009年由Chan等首先报道[7],是IgG4相关性疾病表现在颅内的一种罕见的自身免疫性疾病[4],以局限性或弥漫性硬脑膜增厚为表现,病因及发病机制尚不清楚,以往部分病例常被诊断为“特发性肥厚性硬脑膜炎”[8,9]。血清IgG4水平升高是IgG4-RHP的重要特点,颅脑核磁共振检查病灶T1WI呈现低信号或等信号,T2WI呈现稍低信号,增强扫描可见肥厚的硬脑膜大部分呈条带样或结节样均匀强化,以大脑镰、小脑幕的强化表现最具特征性,表现为病变的硬脑膜两侧呈“轨道样”强化、中心为线样无强化的“双轨征”。IgG4-RHP多为慢性起病,其症状与其他原因引起的肥厚性硬脑膜炎相比无特异性,主要与受累的硬脑膜部位与范围大小有关[10]。目前尚无针对IgG4-RHP的治疗指南,其治疗主要参照IgG4-相关性疾病指南[11],成人患者宜首选大剂量糖皮质激素治疗。本文例2患者血清IgG4水平高于正常,结合影像学变化,诊断为IgG4-RHP,规律激素治疗1 m后头痛缓解,血清IgG4恢复正常,出院半年后核磁共振示硬脑膜强化有所缓解。
低颅压综合征(intracranial hypotension syndrome,IHS)是一组由多种原因引起的脑脊液压力低于60 mmH2O时产生一系列表现的临床综合征[12]。根据Monroe-Kellie定律[13~15],在容积一定的颅腔内,脑体积、脑脊液容积和颅内血容量三者之和为一常数,而脑体积相对固定,故当脑脊液容积减少时,颅内血容量将代偿性增加,进而导致颅内静脉及静脉窦扩张,硬脑膜血管扩张且通透性增加,造影剂在硬脑膜微血管及间质聚集,颅脑核磁共振出现为弥漫性硬脑膜强化。本文例3中的患者,矢状位还可见小脑扁桃体下疝、桥池变窄、后颅窝结构拥挤、垂体增大,这与其他文献报道的低颅压综合征患者影像学表现一致[15,16]。体位性头痛为IHS临床特征性表现,这与立位时因重力作用脑组织下沉,颅内痛觉敏感结构受刺激有关。大多数HIS患者通过2000~3000 ml/d的饮水及静脉输注低渗盐水补液治疗症状可明显缓解,还有文献指出硬膜外血补是保守治疗无效后一种治疗方法的选择[17]。与其他几种硬脑膜强化的疾病不同,HIS的硬脑膜强化具有明显的可逆性,当颅压恢复正常时,强化的脑膜亦可恢复正常[16,18]。
脑静脉窦血栓(cerebral venous sinus thrombosis,CVST)是指颅内静脉窦形成血栓,引起窦腔狭窄、闭塞,脑静脉血回流和脑脊液吸收障碍,继而引起脑水肿、颅内压增高等一系列病理生理改变以及相应局灶症状的一组疾病,约占所有卒中类型的0.5%~1.0%[19],女性发病率高于男性[20]。CVST病因多为非感染性,成年人常见的病因包括口服避孕药、产褥期、怀孕晚期、脱水、恶液质、高凝状态等。本文例4患者以头痛及抽搐起病,报道指出[21~23],头痛、局灶性神经功能缺损及癫痫为CVST的三主症,其中头痛为CVST最常见的临床表现,可以为局部血栓形成后对静脉窦壁形成炎性刺激的低颅压性头痛。除了由于异常的侧支血流和静脉性充血而导致的颅脑增强核磁共振硬脑膜强化[24],CVST的特征表现是MRV表现为静脉窦不显影或异常纤细,CT增强扫描可见空三角征(又称Delta征),相应部位在常规MRI表现为T1WI高信号,T2WI静脉窦留空信号消失,呈等信号或高信号[25]。CVST腰穿常表现为颅内压力增高,常规及生化一般正常。CVST治疗主要为抗凝治疗[26],同时给予患者降颅压、抗癫痫等对症治疗,多数患者预后较好。
硬脑膜强化还可见于脑膜原发或转移性肿瘤,以起自脑膜中胚层的脑膜瘤最常见(本文例5患者),约占颅内肿瘤的15%~20%[27]。头痛、偏瘫为脑膜瘤最常见的临床症状,其他症状有视力下降、癫痫等[28]。脑膜瘤在增强核磁共振的典型表现为“脑膜尾征”,指增强扫描时,延续于病灶及脑膜之间的异常信号影,与肿瘤相邻部位表现最厚,而远离部位逐渐变薄,为结缔组织增生所致。可通过病理明确诊断,预后取决于病理分型及肿瘤大小、受累部位等。
核磁共振表现为硬脑膜强化的疾病有很多,然而,根据患者不同的病史、核磁共振的强化特点,患者的诊断不尽相同。本文通过分析5例患者不同病因引起的硬脑膜强化,比较各自的临床特点,旨在为临床工作提供疾病诊断的思路。临床上当我们遇到硬脑膜强化的患者,要想到特发性肥厚性硬脑膜炎、IgG4相关性硬脑膜炎、低颅压综合征、静脉窦血栓、脑膜瘤这几种疾病,并通过仔细询问病史、完善IgG4等风湿免疫指标、肿瘤标志物、腰椎穿刺、颅脑增强MRV来进行鉴别,以提高临床上关于硬脑膜强化患者的诊断效率,降低误诊率。
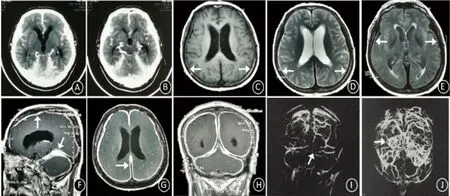
图1 例1头部CT:蛛网膜下腔出血(A、B)。头部MR平扫+增强+MRV:T1及T2可见枕叶脑膜增厚(C、D),FLAIR可见颞叶硬脑膜增厚(E),增强扫描后可见大脑、小脑周围脑膜条带样强化(F)。增强可见双轨征(G)。增强矢状位可见奔驰征(H)。MRV示双侧乙状窦、左侧颈静脉管腔较细,上、下矢状窦,直窦、窦汇及横窦未见造影剂充盈缺损(I、J)
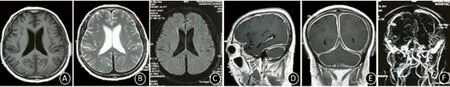
图2 例1出院后3 m复查颅脑MR平扫+增强+MRV:T1及T2可见枕叶脑膜增厚(A、B),FLAIR可见颞叶硬脑膜增厚(C),增强扫描后可见大脑、小脑周围脑膜条带样强化 (D)。增强矢状位扫描可见奔驰征(E)。MRV示右侧乙状窦增粗(F)
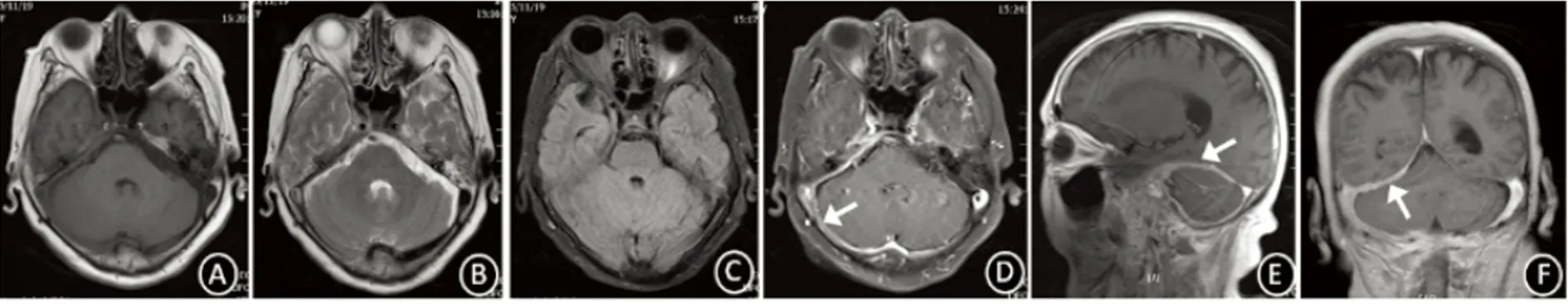
图3 例2头部MR平扫+增强:T1、T2、FLAIR未见脑膜强化(A~C)、增强扫描后幕下脑膜明显增厚强化,以右侧小脑幕为著(D~F 箭头)
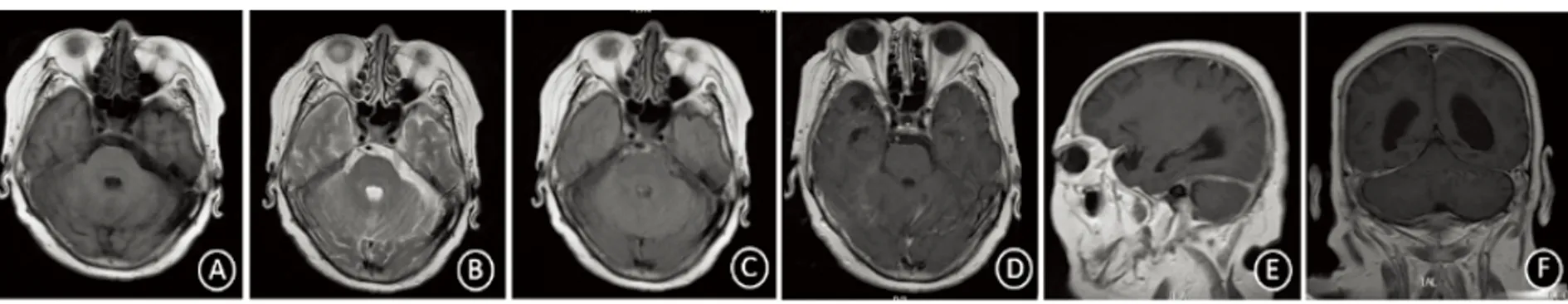
图4 例2出院半年后复查颅脑MR平扫+增强:T1、T2、FLAIR未见脑膜强化(A~C),增强扫描幕下脑膜增厚强化(D~F 箭头),与发病时对比有所减轻(见图2)
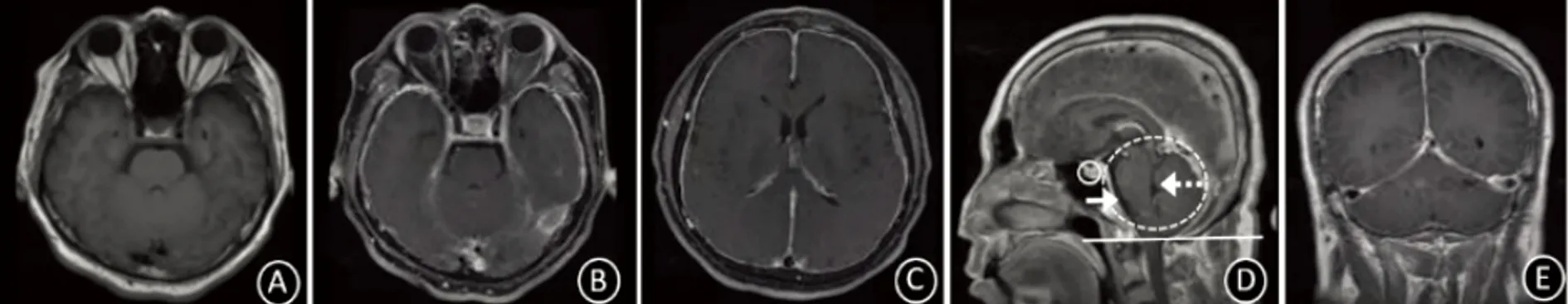
图5 例3头部MR平扫+增强:T1序列未见明显异常(A);增强扫描全脑膜明显增厚强化(B、C);矢状位可见小脑扁桃体下疝(白线)、垂体增大(实线圆圈)、后颅窝拥挤(虚线圆圈)、桥池变窄(实线箭头)及脑室变窄(虚线箭头)。增强扫描冠状位可见“奔驰征”(E)
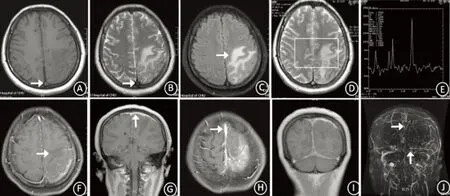
图6 例4头部MR平扫+增强+MRS+MRV:T1、T2示顶部、枕部上矢状窦及直窦空三角征消失(A、B箭头);左侧顶叶白质可见大片状略长T2、Flair信号影(B、C),相应位置增强扫描未见强化效应(F),MRS分析 NAA/Cr比值约为1.71,Cho/Cr比值约0.559,Cho/NAA比值约0.326,提示脑水肿可能性大(D、E);增强扫描示大脑凸面硬脑膜弥漫性增厚强化,最大厚度达6.0 mm(G、H),顶枕部及双侧小脑天幕硬脑膜弥漫性增厚、信号减低,增强扫描边缘强化(F~H),冠状位示“奔驰征”(I);MRV示上矢状窦、直窦、窦汇、左侧横窦未见显示。(J 箭头)
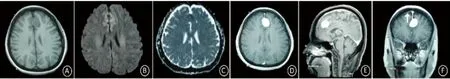
图7 例6 (A、B)。头部MR平扫+增强:左侧额叶长T1、DWI信号及ADC低信号圆形病灶(A~C),增强扫描明显强化(D),伴右侧额叶脑膜强化(E、F),冠状位呈“鼠尾征”(F箭头)

