SI和DBP对女性产后出血的风险预测效果
王琳

[摘要] 目的 考察休克指数(shock index,SI)和舒张压(diastolic blood pressure,DBP)对女性产后出血的风险预测效果。 方法 选取2016年1月~2018年12月在我院行产检并分娩的320例产后出血孕妇作为研究组,另外选取同期进行正常分娩的健康孕妇240例作为对照组,比较两组患者的一般临床资料、血红蛋白(hemoglobin,Hb)、舒张压(diastolic blood pressure,DBP)、收缩压(systolic blood pressure,SBP)、心率(heart rate,HR)及休克指数(shock index,SI),并采用Ordinal逻辑回归分析各参数对产后出血的风险预警。 结果 两组患者在年龄、孕周、BMI及新生儿体重相比,差异无统计学意义(P>0.05),而孕次相比,差异具有统计学意义(P<0.05);與对照组产后24 h相比,研究组产后24 h患者的DBP、SBP及Hb均显著降低,而HR和SI显著升高(P<0.05);与对照组产前相比,产后24 h患者的SBP、HR及SI显著降低(P<0.05);与研究组产前相比,产后24 h患者的DBP、SBP、HR及Hb均显著降低,而SI显著升高,差异具有统计学意义(P<0.05);Ordinal逻辑回归分析结果显示,休克指数和舒张压对产后出血具有预警作用(P<0.05)。 结论 休克指数和舒张压可作为评估女性产后出血的风险预测指标,临床应密切监护。
[关键词] 产后出血;休克指数;舒张压;风险预测
[中图分类号] R714.461 [文献标识码] B [文章编号] 1673-9701(2020)13-0097-03
[Abstract] Objective To investigate the effect of shock index(SI) and diastolic blood pressure(DBP) on the risk prediction of postpartum hemorrhage in women. Methods A total of 320 pregnant women with postpartum hemorrhage who underwent prenatal check-up and delivery in our hospital from January 2016 to December 2018 were selected as the study group, and 240 healthy pregnant women who underwent normal delivery during the same period were selected as the control group.The general clinical data, hemoglobin(Hb), diastolic blood pressure(DBP), systolic blood pressure(SBP), heart rate(HR), and shock index(shock index, SI) between two groups were compared. And Ordinal logic regression analysis was used to analyze various parameters for early warning of the risk of postpartum hemorrhage. Results There was no significant difference in age, gestational week, BMI and neonatal weight between the two groups(P>0.05). There were significant differences in the number of pregnancies between two groups(P<0.05). Compared with that of the control groupat 24 h postpartum, DBP, SBP, and Hb in the study group was significantly reduced, while HR and SI was significantly increased(P<0.05). The SBP, HR and SI was significantly lower in the control group at 24 h postpartum than that prenatal(P<0.05). Compared with that prenatal, the DBP, SBP, HR and Hb of the study group at 24 h postpartum was significantly reduced, while the SI was significantly increased, and the difference was statistically significant(P<0.05). Ordinal logistic regression analysis showed that shock index and diastolic blood pressure had early warning effect on postpartum hemorrhage(P<0.05). Conclusion Shock index and diastolic blood pressure can be used as predictors of the risk of postpartum hemorrhage in women, and they should be closely monitored clinically.
[Key words] Postpartum hemorrhage; Shock index; Diastolic blood pressure; Risk prediction
产后出血(postpartum hemorrhage,PPH)为女性围生期较为严重的并发症,发病率约为8%,是导致产妇死亡的重要原因之一[1]。临床实践表明,产妇的失血总量≥机体血液总量的10%时,产妇可出现少尿、皮肤苍白、低血压及头晕等症状,严重危害母婴的生命健康,因而找寻较为理想的检测指标对产后出血进行预测十分重要。既往临床研究发现[2-4]血流动力学变化对于产妇产后出血具有一定的预测作用,休克指数(shock index,SI)为心率与收缩压的比值,是一种无创且能够动态测定的血流动力学指标,可用于预测患者的休克程度及失血量,广泛应用于脓毒症、急症出血等存在严重血流动力学变化的疾病诊断及预后评估中。据俎德学等[5]研究报道,舒张压对产妇的产后出血现象具有一定的预测作用,但临床的相关报道较少。基于此,本研究考察休克指数和舒张压对女性产后出血的风险预测效果。
1 资料与方法
1.1 一般资料
选取2016年1月~2018年12月在我院行产检并分娩的320例产后出血孕妇作为研究组,另外选取同期进行正常分娩的健康孕妇240例作为对照组,年龄23~38岁。
1.2 研究组纳入标准和排除标准
纳入标准:(1)产后出血患者的诊断标准参照《产后出血与预防处理指南(2014)》[6],指阴道分娩产妇在胎儿分娩后24 h内阴道出血量超过500 mL,剖宫产产妇出血量超过1000 mL;(2)均为单胎、头位;(3)患者签署知情同意书;(4)符合医学伦理学标准,经医院伦理委员会批准。
排除标准:(1)再生障碍性贫血、原发性血小板减少等原发性凝血功能障碍性疾病;(2)临床病例资料不完整的患者;(3)分娩前2周内服用过肝素、阿司匹林及华法林等影响凝血功能的药物;(4)全身急性感染患者;(5)正在服用具有凝血或抗凝血类药物的患者;(6)妊娠糖尿病患者;(7)妊娠高血压疾病患者。
1.3 研究方法
采集患者的一般临床资料,如年龄、孕周、孕次、新生儿体重、身高、体重指数(body mass index,BMI)等,并分别于产前及产后1 h、24 h测定舒张压(diastolic blood pressure,DBP)、收缩压(systolic blood pressure,SBP)、心率(heart rate,HR)、血红蛋白(hemoglobin,Hb)及休克指数(shock index,SI),其中血红蛋白水平应用全自动生化分析仪进行检测;休克指数为心率与收缩压的比值,通过计算获得。
1.4 产后出血量的测定方法
采用容积法及称重法进行测定[7],容积法是指利用量杯将血盆内的血液进行容积测定;称重法是指在生产过程中或生产后,一旦患者出现出血,立即应用纱布、敷料等材料进行压迫止血,记录产妇整个生产过程应用过的敷料及纱布的总重量,之后减掉敷料及纱布的原本重量,差值除以血液比重1.05即为产妇的产后出血量。
1.5 統计学方法
应用SPSS22.0统计学软件对全部数据进行统计学分析,计量资料用均数±标准差(x±s)表示,组间比较采用独立t检验,不符合正态分布的数据则采取秩和检验,Ordinal逻辑回归分析各参数对产后出血的风险预警,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般临床资料比较
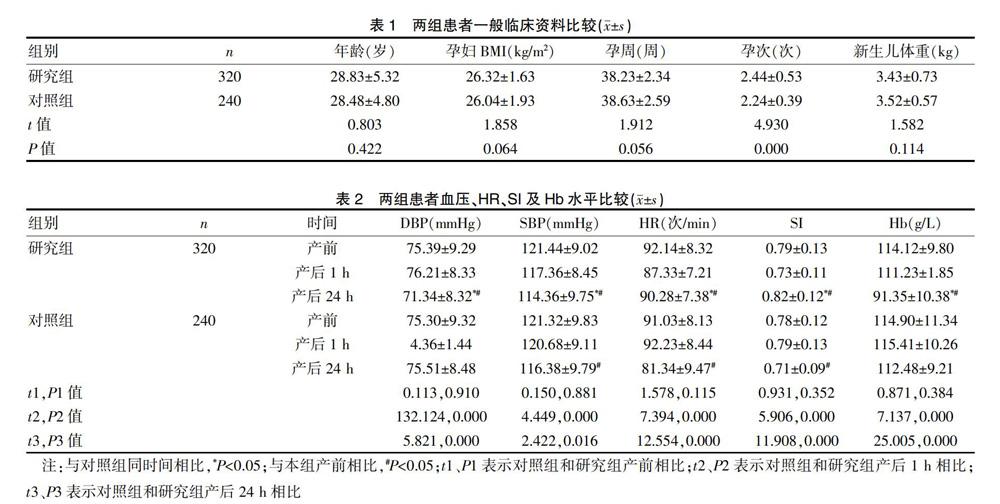
两组患者在年龄、孕周、BMI及新生儿体重相比,差异无统计学意义(P>0.05),而孕妇孕次相比,差异具有统计学意义(P<0.05),见表1。
2.2 两组患者血压、HR、SI及Hb水平比较
与对照组产后24 h相比,研究组产后24 h患者的DBP、SBP及Hb均显著降低,而HR和SI显著升高(P<0.05);与对照组产前相比,产后24 h患者的SBP、HR及SI显著降低(P<0.05);与研究组产前相比,产后24 h患者的DBP、SBP、HR及Hb均显著降低,而SI显著升高,差异具有统计学意义(P<0.05),见表2。
2.3 Ordinal逻辑回归分析各参数对产后出血的风险预警
Ordinal逻辑回归分析结果显示,SI和DBP对产后出血具有预警作用(P<0.05),见表3。
3 讨论
产后出血为妇产科的常见并发症之一,可能导致弥散性血管内凝血(disseminated intravascular coagulation,DIC)、低血容量休克、急性肾衰竭、子宫切除甚至是产妇死亡等严重不良预后。临床研究表明,产后出血患者从发病到死亡,病情进展急骤,因而医务人员如果能够通过血清学等指标对其进行早期预测及诊断,并采取积极有效的措施挽救产妇的子宫及生命,显得尤为重要[8-9]。目前临床上认为导致孕妇产后出血的原因主要包括子宫收缩乏力、胎盘因素、产道损伤及凝血功能障碍等,其中最为重要的原因即为宫缩乏力,而导致宫缩乏力的因素主要涉及:(1)子宫相关因素,如子宫病变(子宫肌纤维变性、子宫畸形及子宫肌瘤等)、子宫肌壁损伤(产次过多、剖宫产史等)及子宫肌肉纤维过分伸展(羊水过多及多胎妊娠等);(2)产科因素,妊娠期高血压疾病、胎盘早剥、前置胎盘等可引起子宫渗血,影响产妇的子宫收缩功能;(3)全身因素,如产妇合并慢性全身性疾病或体质虚弱,产妇的精神过度紧张,对分娩具有恐惧感[10-11]。
产妇在正常的分娩状态下,胎儿在分娩后子宫与胎盘即会分离,从而导致血窦开放而引发出血,此时需要依赖于子宫肌肉的强烈收缩,而诱导子宫壁上的血窦受到压力而闭上,随之血流逐渐缓慢,直至停止出血,如若子宫肌肉的收缩力不足,将会导致血流不止,预后极差。休克指数是指心率与收缩压的比值,通过计算即可获得,是一种简便、无创,能够动态、反复进行测定的指标,应用价值较高[12],为临床用于评估患者失血量及预后的重要指标,其能够较好地反映出患者机体的血流动力学情况,现已应用于创伤性出血、异位妊娠破裂出血及消化道出血等疾病中,用于评估患者的失血量及休克程度[13-15]。
据研究报道非孕期人群休克指数的正常值约为0.5~0.7[16],但由于女性在孕晚期时心率可提高10~15次/min,休克指数也相应的提高,本研究结果显示与对照组产后24 h相比,研究组产后24 h患者的DBP、SBP及Hb均显著降低,而HR和SI则显著升高(P<0.05)。舒张压主要反映机体外周血管的阻力,但其水平受到血容量的影响,因而笔者推测产妇在产后出血后可在一定程度上降低机体的循环血容量,导致舒张压降低,本研究结果显示,产后出血患者相比于产前,患者在产后24 h其舒张压水平显著降低,而对于对照组患者,相比于产前,患者产后24 h其舒张压水平无显著变化,差异无统计学意义(P>0.05),Ordinal逻辑回归分析结果显示,休克指数和舒张压对产后出血具有预警作用(P<0.05)。
综上所述,休克指数和舒张压可作为评估女性产后出血的风险预测指标,临床应密切监护。
[参考文献]
[1] 张瑾,于芳,韩晨光,等. 2218例产后出血风险因素分析[J].中国妇幼保健,2016,(20):4260-4263.
[2] 张婧,陈莉,李小英. 孕妇剖宫产前后凝血四项预测产后出血的检验分析[J]. 中国性科学,2018,27(1):85-88.
[3] 刘莹,黄群,叶文琴. 阴道分娩产后出血的评估与观察:一项重复测量的纵向研究[J]. 中华现代护理杂志,2017,23(10):1333.
[4] 李末寒,刘一韡,陆士奇. 休克指数在急诊医学研究中的最新进展[J]. 中国急救医学,2018,38(3):240-245.
[5] 俎德学,诸葛毅. 休克指数和舒张压与产后出血的相关性及出血风险预警:附4年病例分析[J]. 中华危重病急救医学,2018,30(10):959-963.
[6] 中华医学会妇产科学分会产科学组. 产后出血与预防处理指南(2014)[J]. 中华妇产科杂志,2014,49(9):641-646.
[7] 江丽琴,周静,黄伟政. 称重法、容积法、面积法、休克指数法测定产后出血量比较研究[J]. 中国医药导报,2014, 11(1):58-61.
[8] 杨俊,陈建,谭勇,等. 休克指数与血浆乳酸浓度的相关性及其在急诊患者病情评估中的价值[J]. 检验医学与临床,2016,13(17):2498-2500.
[9] Ada Gillissen,Dacia DCA Henriquez,Thomas van den Akker,et al. The effect of tranexamic acid on blood loss and maternal outcome in the treatment of persistent postpartum hemorrhage:A nationwide retrospective cohort study[J]. PLoS One,2017,12(11):e0187555.
[10] 劉元税,欧阳艳红,张蕾蕾,等. 体温修正休克指数与早期预警评分评估急诊内科患者病情严重程度相关性的研究[J]. 中国急救医学,2015,35(11):1022-1024.
[11] 上官亚娟,邹余粮,李朝君. 地塞米松联合卡前列素氨丁三醇治疗高危妊娠产妇产后出血的临床疗效[J]. 药物评价研究,2017,40(10):1472-1476.
[12] 张婧,张忠明. 剖宫产术后应用宫体注射卡前列素氨丁三醇对产后出血预防效果及凝血功能的影响[J]. 河北医科大学学报,2019,40(1):102-105.
[13] 李玉乐,孙红,胡英丽,等. 休克指数在失血性危重症患者救护中的应用现状[J]. 护理管理杂志,2010,10(9):655-657.
[14] 赖莲花. 休克指数与阴道分娩产妇产后出血量及失血性休克发生率的关系[J]. 包头医学院学报,2017,33(7):59-60.
[15] Laura Ruiter,Brenda M Kazemier,Ben WJ Mol,et al. Incidence and recurrence rate of postpartum hemorrhage and manual removal of the placenta:A longitudinal linked national cohort study in the Netherlands[J]. European Journal of Obstetrics & Gynecology and Reproductive Biology,2019,238:114-119.
[16] 李再. 产后出血与休克指数的关系[J].临床心身疾病杂志,2014,20:84-85.
(收稿日期:2019-12-10)

