PDCA循环对乳腺癌化疗患者PICC置管并发症与带管维护的影响
张海燕 陈红梅 王耿 余水全 何碧英
乳腺癌为临床常见恶性肿瘤,具有较高发病率及病死率。针对该类患者,临床首选治疗方式为化疗,但由于化疗药物刺激性、渗透性以及粘稠度均较大,需采用经外周静脉穿刺中心静脉置管(PICC)帮助患者建立并维持有效的静脉输液通路[1]。与常规外周静脉穿刺相比,PICC置管适应性更强,但穿刺点感染、非计划性拔管等风险相对更大,可直接影响患者化疗进程及并发症发生率[2]。因此,改进临床护理措施、优化护理程序具有重要意义。本研究探讨PDCA循环对乳腺癌化疗患者PICC置管并发症及带管维护的影响,现报道如下。
1 资料与方法
1.1 一般资料 经我院医学伦理委员会批准后,选取2017年1月至2019年2月我院收治的150例乳腺癌化疗患者为研究对象,纳入标准:病程不超过6个月;经肿瘤标记物、基因、影像学等检查确诊;均为首次置管;患者及家属自愿签署知情同意书。排除标准:穿刺部位严重感染者;临终姑息治疗者;精神疾病、沟通障碍者;有PICC置管禁忌证。采用随机数表法将患者等分为对照组和观察组,对照组年龄29~70岁,平均(54.10±3.85)岁;TNM分期:Ⅱ期40例,Ⅲ期35例;病理学分型:浸润性黏液腺癌20例,浸润性小叶癌32例,浸润性导管癌23例。观察组年龄30~72岁,平均(53.92±3.81)岁;TNM分期:Ⅱ期38例,Ⅲ期37例;病理学分型:浸润性黏液腺癌21例,浸润性小叶癌31例,浸润性导管癌23例。两组患者年龄、TNM分期、病理学分型比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 对照组行常规护理,由PICC置管护士评估患者血管及穿刺部位,完成置管操作;定期冲洗导管、更换肝素帽及敷料;重点关注穿刺部位,发现红肿、破损等问题及时予以处理。观察组在对照组基础上接受PDCA循环管理,具体方法:(1)制定护理实施计划(P)。组建置管管理小组,成员由肿瘤治疗中心患者主管医师、责任护士、护士长以及患者家属组成,定期培训,使小组成员明确PDCA循环护理模式的基本原理、实施意义和应用方法,同时认真查阅过往病例,分析引发PICC置管并发症的原因,评估患者整体情况,据此制定护理措施。(2)落实措施(D)。置管前由管理小组发放PICC宣传手册,详细讲解置管优势及注意事项,同时对所有患者进行置管前检查,充分了解其凝血情况、血栓史及血小板水平,明确责任护士,完成置管时间预约等操作。置管当日,由PICC置管护士利用CHISON iVis 20全数字彩色超声诊断系统探查患者肘关节血管横断面,并据此选取合适穿刺点、穿刺静脉及导管型号,完成置管操作,同时填写PICC记录单。置管后,由责任护士发放PICC自我护理手册,指导患者进行热敷、用药等自我护理,叮嘱其减少置管侧手臂活动,同时密切监测患者生命体征,注意观察导管通畅情况;按时更换敷贴,严格执行无菌操作,准确记录导管刻度,贴膜出现松动、变形时及时予以处理;合理安排输液顺序,输液前进行冲管护理,输液结束后进行封管处理;引导患者正确使用PICC套袖,通过观看视频、讲座等方式培养其日常导管观察能力及异常情况处理能力,通过一对一个性化指导等方式对患者带管维护技能进行评定、纠正。患者出院时,发放联系卡,同时重点说明PICC导管留置期间注意事项,叮嘱其按时更换敷料。置管过程中,责任护士多与患者及家属沟通,保持乐观的心理状态,增加营养,提高机体免疫力。(3)检查(C)。由护士长、置管管理小组组长等定期护理查房,查阅病例,在责任护士报告患者情况、护理计划、护理措施、护理问题等内容后,对患者展开询问,并行护理体检,结束后组织护士对相关问题进行讨论、分析。(4)评价(A)。护理检查后,召开全体置管管理小组成员例会,进行集体讨论、总结与讲评,同时制定进一步的护理措施,并将其运用于下一个PDCA护理循环中。
1.3 观察指标 (1)带管维护。采用PICC自我管理能力量表(CPPSM)评估两组患者干预前、后带管维护能力,该量表共计180分,分数越高则带管维护能力越好。(2)记录并比较两组患者PICC导管留置时间。(3)对比两组患者PICC置管并发症发生率,包括穿刺点感染、血栓形成、导管堵塞或脱出、机械性静脉炎等。
1.4 统计学处理 采用SPSS 21.0统计学软件,正态分布的计量资料比较采用两独立样本t检验,非正态分布的计量资料比较采用秩和检验,计数资料比较采用两独立样本χ2检验。检验水准α=0.05。
2 结 果
2.1 干预前后两组患者CPPSM评分比较 干预后,两组患者CPPSM评分均上升,且观察组更高,差异有统计学意义(P<0.05),见表1。
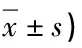
表1 干预前后两组患者CPPSM评分比较(分,
2.2 两组患者PICC导管留置时间比较 观察组PICC导管平均留置时间长于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组患者PICC导管留置时间比较[M(QR),min]
2.3 两组患者并发症发生率比较 观察组并发症发生率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组患者并发症发生率比较(例)
3 讨 论
乳腺癌多由乳腺上皮细胞增殖失控而引发,患者早期临床症状多为乳房肿块、乳头溢液等,晚期则可因癌细胞远端转移而出现多器官病变,威胁其生命安全。化疗为乳腺癌患者常用的全身治疗方案,在化疗过程中使用PICC置管,可有效保护患者上肢静脉,利用大静脉迅速冲稀化疗药物,进而减少药物刺激,减轻患者痛感[3-4]。但PICC置管易受静脉解剖个体差异因素影响,从而造成动脉及神经损伤,引发水肿、感染、渗血、静脉炎等并发症[5]。
常规护理通过对患者血管以及穿刺部位进行评估,降低置管风险;通过定期冲洗导管、更换敷料、查看穿刺部位等操作确保导管通畅,同时预防感染,降低医疗事故发生概率;但该护理模式单一,针对性不强,无法有效处理复杂置管问题,护理效果欠佳[6]。PDCA循环护理模式坚持以患者为中心,利用质量管理需要制定科学管理程序,为肿瘤化疗患者提供系统化、全方位的护理干预[7]。本研究结果显示,干预后,两组患者CPPSM评分均上升,且观察组更高,同时观察组PICC导管留置时间长于对照组,并发症发生率低于对照组,表明PDCA循环护理模式有利于提升乳腺癌患者带管维护能力,延长PICC导管留置时间,同时降低并发症发生概率。通过制定PDCA循环护理计划,明确护理目标及执行细则,有助于护理工作的有序展开,提升护理专业度[8]。依据计划给予患者护理干预,有利于减少护理人员工作的盲目性,提前了解可能出现的并发症并做好预防措施,利于提升护理质量[9]。通过讲解PICC注意事项、发放自我护理手册,可帮助患者深入了解PICC,加强其自我管理意识,掌握自我护理操作技巧,进而改善PICC导管日常维护质量,减少安全隐患。置管前充分了解患者凝血情况、血栓史等信息,可有效预防静脉血栓的发生,依据超声探查结果选取合适穿刺点、穿刺静脉及导管型号则利于减少穿刺部位渗血发生概率。置管后叮嘱患者减少置管侧手臂活动,可避免贴膜出现松动及变形,指导患者进行血管热敷护理,则利于促进局部血液循环。通过冲管护理,可有效预防导管堵塞,更换敷贴严格执行无菌操作,利于降低穿刺点感染发生概率。通过培养患者日常导管观察能力及异常情况处理能力,利于提升其自我带管维护能力,进而延长PICC导管留置时间。护理查房为置管管理中评价护理程序实施效果、提升护理人员业务水平的重要方法,同时也利于规范护理核心制度、及时解决护理难题。检查后定期进行总结及评价,并将改进护理措施应用于下一个PDCA护理循环中,则利于护理体系的不断完善[10]。
综上所述,PDCA循环护理模式有利于提升乳腺癌患者带管维护能力,延长PICC导管留置时间,同时降低并发症发生概率,在临床实践中值得推广使用。

