1例毗邻颗粒链球菌致急性化脓性甲状腺炎诊治的报道
田睿

[摘要]急性化脓性甲状腺炎在临床上较为罕见,其临床表现复杂多样,容易误诊、漏诊,如不及时诊断和治疗,延误病情,具有潜在致命性。本文对2019年8月5日入院的1例毗邻颗粒链球菌致急性化脓性甲状腺炎患者进行分析与总结,结合实际的发病及诊疗过程,对该病的临床表现、诊断、鉴别诊断及治疗措施进行探讨,提出临床医生应时刻警惕颈前疼痛患者,脓肿形成后应及早行脓肿穿刺引流或切开排脓及彻底清创。
[关键词]毗邻颗粒链球菌;急性化脓性甲状腺炎;颈前疼痛
[中图分类号] R581.4 [文献标识码] A [文章编号] 1674-4721(2020)7(b)-0201-04
Diagnosis and treatment of acute suppurative thyroiditis caused by Granulicatella adiacens:a case report
TIAN Rui
Department of Endocrinology, Dongguan Donghua Hospital, Guangdong Province, Dongguan 523110, China
[Abstract] Acute suppurative thyroiditis is rarely seen in the clinic, and its clinical manifestations are complex and diverse, and it is easy to be misdiagnosed or missed. If it is not diagnosed and treated in time, the whole condition will be delayed and it will develop to be potentially fatal. This article analyzes and summarizes a patient with acute suppurative thyroiditis caused by Granulicatella adiacens admitted to our hospital on August 5, 2019. Combining the actual morbidity and diagnosis and treatment process, the clinical manifestations, diagnosis, differential diagnosis and treatment measures of the disease are discussed. It is suggested that clinicians should always be alert to patients with anterior cervical pain, after abscess formation, drainage of the abscess or incision to drain the pus and complete debridement should be performed as soon as possible.
[Key words] Granulicatella adiacens; Acute suppurative thyroiditis; Anterior cervical pain
急性化膿性甲状腺炎(acute suppurative thyroidiits,AST)是一种临床上罕见的甲状腺非特异性感染性疾病[1-2]。由于其临床表现复杂多变、早期诊断困难、脓肿可在短时间内迅速长大、病情进展迅速,如不及时诊断和治疗,常具有潜在致命性。AST常见致病菌为金黄色葡萄球菌,也可见于链球菌、肺炎球菌、布鲁菌、真菌、病毒、寄生虫感染等。毗邻颗粒链球菌[3]是人口咽部、泌尿生殖道和肠道的正常菌群,机体免疫力低下时可引起感染性心内膜炎、中耳炎和菌血症等,极少发生在甲状腺,此类病例文献鲜有报道。本文报道1例我院经治的毗邻颗粒链球菌致AST,经甲状腺细针穿刺活检(fine needle aspiration bidpsy,FNAB)和细菌学培养明确诊断。
1病例资料
患者,男,25岁,因“反复颈前疼痛伴发热3周”于2019年8月5日入院。患者于入院3周前受凉后出现颈前区疼痛,吞咽及按压时加重,左侧为主,无耳后、枕部放射性疼痛,伴咽痛、发热,体温最高39.3℃,伴有乏力、纳差,发热时伴头晕、头痛,无明显咳嗽、咳痰、胸闷、气促,未介意。于1周前(2019年7月28日)至外院治疗,检查血常规:白细胞13.31×109/L,中性粒细胞绝对值10.03×109/L,中性粒细胞百分比75.3%;甲功:游离三碘甲状腺原氨酸4.848 pmol/L,游离甲状腺素22.95 pmol/L,促甲状腺素<0.01 mIU/L;胸部平片:未见明显异常;甲状腺彩超:甲状腺炎可能,诊断考虑急性咽峡炎及可疑亚急性甲状腺炎,予头孢类抗生素等对症治疗,症状改善后于2019年8月4日出院,未再服用药物。2019年8月5日再次出现颈前疼痛、发热,体温达38.3℃,遂至我院就诊,门诊检查血常规:白细胞21.65×109/L,中性粒细胞绝对值15.78×109/L,中性粒细胞百分比72.9%,红细胞沉降率43 mm/h;甲状腺彩超:甲状腺左侧叶肿大伴回声改变,结合病史考虑亚急性甲状腺炎可能,给予顿服泼尼松30 mg,同时以“亚急性甲状腺炎”为诊断收入我科。发病以来,患者精神、睡眠、食欲缺乏,大小便正常,近期体重下降约3 kg。
体格检查:体温36.5℃(此时已服用地塞米松约1 h),脉搏105次/min,呼吸频率19次/min,血压100/77 mmHg,身高168 cm,体重77 kg,体重指数(BMI)27.28 kg/m2,神志清晰。全身浅表淋巴结未触及肿大。眼球无突出,扁桃体Ⅰ°肿大,咽部充血红肿,咽后壁散在淋巴滤泡,无脓性分泌物及假膜,喉发音清晰。甲状腺左侧叶Ⅱ°肿大,质偏硬,有压痛,未触及震颤。心肺腹无异常,双手细颤征阴性。
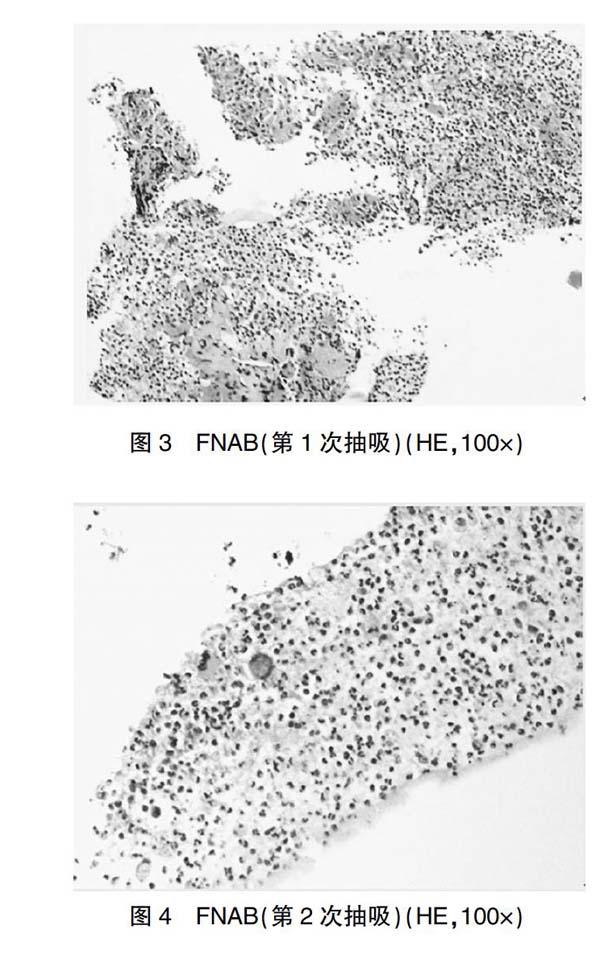
入院后检查:呼吸道病原体IgM抗体9项、流感A+B抗原、血培养均为阴性;降钙素原:0.07 ng/ml;快速C反应蛋白:71.49 mg/L;甲状腺功能9项:游离三碘甲状腺原氨酸2.26 pmol/L(参考范围3.1~6.8 pmol/L),游离甲状腺素14.12 pmol/L(参考范围12~22 pmol/L),三碘甲状腺原氨酸0.79 nmol/L(参考范围1.3~3.1 nmol/L),甲状腺素64.79 nmol/L(参考范围66~181 nmol/L),促甲状腺素0.268 μIU/ml(参考范围0.27~4.20 μIU/ml),甲状腺过氧化物酶抗体54.68 IU/ml(参考范围0~115 IU/ml),甲状腺球蛋白抗体10.42 IU/ml(参考范围0~34 IU/ml),促甲状腺素受体抗体<0.30 IU/L(参考范围0~1.75 IU/L);甲状腺摄碘率(碘131):3 h摄碘率4.38%(参考范围15%~30%),24 h摄碘率1.97%(参考范围25%~50%)。诊断为“亚急性甲状腺炎合并咽颊炎”,给予醋酸泼尼松片10 mg口服,3次/d;塞来昔布胶囊0.2 g口服,2次/d;左氧氟沙星注射液0.5 g联合治疗,患者未再发热及颈前疼痛。于2019年8月11日复查彩超:甲状腺左侧叶肿大伴回声改变,考虑亚急性甲状腺炎(体积55 mm×33 mm×37 mm,较前缩小),2019年8月13日复查血常规:白细胞总数16.80×109/L,中性粒细胞总数13.18×109/L,中性粒细胞百分数78.50%,C反应蛋白8.85 mg/L,红细胞沉降率35 mm/h,降钙素原<0.05 ng/ml;甲状腺功能3项:游离三碘甲状腺原氨酸4.37 pmol/L,游离甲状腺素13.10 pmol/L,促甲状腺素2.280 μIU/ml,拟次日出院。2019年8月13日晚,患者自觉颈前压迫感,伴声音稍嘶哑,甲状腺左侧叶触诊局部皮温较高、张力较大,遂于次日再次行彩超检查:甲状腺左侧叶肿大伴回声改变,可见片状混合回声区,范围约56 mm×37 mm×48 mm,形态饱满,轮廓不清,内部回声不均匀,可见不规则回声区(约占混合回声区30%),颈部未见异常淋巴结,考虑化脓性甲状腺炎可能。修整诊断为AST,治疗上予停用激素,调整方案为美洛西林舒巴坦2.5 g,q8h,联合甲硝唑0.5 g,q12h静脉滴注抗感染治疗。于2019年8月15日行甲状腺CT显示甲状腺左侧叶病变,结合临床病史,考虑炎性病变,脓肿形成;右侧梨状隐窝变窄,考虑炎性病变,如图1~2所示。遂至超声引导下甲状腺穿刺抽吸细胞学活检,术中示超声引导下先用注射器抽出脓性液体5 ml,再以22G穿刺针穿刺入甲状腺肿物内2次,每次来回抽吸5~10次,将吸出物推出涂片,送细胞学实验室检查,过程顺利。细胞学检查(HE,100×)示:少量滤泡上皮细胞,见个别多核巨细胞及大量中性粒细胞(图3~4)。穿刺液培养:毗邻颗粒链菌对多种抗生素敏感,未培养出真菌。考虑患者气管压迫、病情进展迅速,2019年8月16日转至甲状腺外科,体温波动于36.5~38.8℃,2019年8月17日行局麻下超声引导甲状腺脓肿穿刺引流术,脓液黏稠,给予敏感抗生素治疗后,仍引流效果欠佳,遂行脓肿切开引流术,术后予抗感染、换药、红外线照射等治疗,体温恢复正常,症状逐渐缓解,病情好转后出院。
2讨论
AST属于甲状腺的孤立性感染或全身性脓毒症在甲状腺的一种局部表现,在所有甲状腺疾病中所占比例仅为0.1%~0.7%[4],临床较罕见,其原因[5]与甲状腺有完整的纤维囊包膜、腺体内丰富的血液循环和淋巴引流、高濃度的碘离子有关,使其较难发生化脓性感染[6]。临床上AST易发生于四种情况:①甲状腺本身存在病变,如甲状腺囊肿、结节、肿瘤等,多见于成年人,因甲状腺局部血供不良、淋巴管减少、摄碘浓度降低,细菌容易滞留和繁殖从而并发感染。②先天发育异常,如梨状窝瘘,多见于小儿,上呼吸道感染时细菌经瘘管引起甲状腺化脓性感染。③免疫功能低下,如糖尿病、白血病、艾滋病等。④血行、淋巴或邻近器官蔓延,如严重呼吸道感染、咽颊炎、颈部软组织炎症等。本例患者为青年男性,既往体健,否认甲状腺相关疾病史,考虑与患者起病前急性咽颊炎有关。
引起AST的最常见致病菌为金黄色葡萄球菌,也见于链球菌、厌氧菌、布鲁菌、绿假单胞菌、真菌、病毒、寄生虫感染等。本例AST患者为咽峡炎毗邻颗粒链球菌感染所致。毗邻颗粒链球菌是颗粒链球菌属的重要菌种[3],为革兰阳性菌,触酶阴性,氧化酶阴性,兼性厌氧菌,是口腔、胃肠道与泌尿生殖道的定植菌,可引起感染性心内膜炎、菌血症、败血症和呼吸系统感染,极少发生在甲状腺。该患者入院后血培养阴性,但甲状腺穿刺脓液培养阳性,考虑其为起病前劳累,引起机体免疫力下降,毗邻颗粒链球菌致咽颊炎,早期抗生素治疗剂量不足,邻近组织器官蔓延而至AST。
AST典型临床表现为颈前肿胀、疼痛、发热,但在病变早期颈前皮肤红肿、波动感多不明显,易被误诊为咽喉炎、颈部软组织感染、亚急性甲状腺炎等,导致治疗不当、延误病情,如未能及时给予治疗,随着炎症进展,逐渐形成脓肿,可穿破周围组织,并发纵隔脓肿、气管或食道瘘,甚至引起吞咽或呼吸困难,危及生命。Dugar等[7]提出AST临床表现的三联征:多结节甲状腺肿、单侧的下咽炎、周围蜂窝组织炎,当临床出现以上三联征时,要考虑AST的可能。该患者起病前有咽颊炎感染史,颈部疼痛明显,伴有发热、血白细胞增高、红细胞沉降率增快、C反应蛋白增高,入院时摄碘率明显降低,当时考虑合并亚急性甲状腺炎,给予抗生素联合激素治疗,患者有症状缓解,复查彩超和血象均较前好转,但治疗1周后自觉左侧颈前肿胀明显、伴声音稍嘶哑,左颈前局部张力增加、皮温增高,复查彩超及CT均提示甲状腺脓肿形成,修正诊断为AST,立即停用激素,调整广谱抗生素治疗,后行甲状腺穿刺细胞学和穿刺液检查均支持化脓性甲状腺炎的诊断,考虑患者存在气管压迫和颈前压迫感明显,转至甲状腺外科行手术治疗。患者于2019年8月16日转至甲状腺外科后,再次发热,最高达38.8℃,次日行超声引导下甲状腺穿刺引流术,抽出少许脓性液体,同时根据药敏调整敏感抗生素,但患者脓液较黏稠,引流量较少,1周后行脓肿切开引流术,术后无声音嘶哑、口角歪斜等继续给予足量疗程敏感抗生素(头孢他啶+左氧氟沙星)治疗,颈前肿胀逐渐好转,未再发热、颈前疼痛,复查炎症指标正常、甲状腺功能正常后出院(2019年9月18),院外电话随访2周,诉颈前无不适。
AST临床表现复杂多变,其早期表现与亚急性甲状腺炎最难区分,易被误诊,对于以发热、颈前区单侧疼痛来就诊的患者,应警惕本病[8-10]。本例患者因发热、颈前疼痛、早期颈前区皮肤红肿不明显、波动感不明显、红细胞沉降率增快、降钙素原无明显增高、摄碘率、早期彩超检查等,被诊为亚急性甲状腺炎。后经临床演变(治疗1周后再次发热、颈前胀痛、血白细胞和中性粒细胞虽较前下降仍未恢复正常)、甲状腺动态彩超复查和CT等影像学检查(脓肿形成)、甲状腺细针穿刺活检(抽取脓液、大量的中性粒细胞及退变的滤泡上皮细胞,未见大量多核巨细胞及肉芽肿)和穿刺液病原学检查(阳性),修正诊断为AST,给予足量抗生素治疗[11]和外科穿刺引流后痊愈。在临床工作中,对于诊断亚急性甲状腺炎的患者,尤其是左侧颈前区肿痛为主、经糖皮质激素治疗效果欠佳者,应保持急性甲状腺炎的警惕性,及时复查血像、甲状腺彩超或CT[9]、超声引导下穿刺及细胞学活检和穿刺病原学检查[11-12],有助于明确AST。本例患者明确诊断后,予以穿刺引流和抗生素联合足量治疗4周,患者临床症状完全缓解,复查血象及甲状腺CT证实患者临床痊愈。
综上所述,在临床工作中,对于急性颈前区肿痛、发热的患者,要及时行甲状腺影像学检查、穿刺和培养,明确急性甲状腺炎的诊断、鉴别诊断及疾病进展,在急性炎症期应予广谱抗生素,兼顾革兰阳性菌、革兰阴性菌的同时,联用抗厌氧菌药物治疗,且抗生素应足量、足疗程。对于已形成甲状腺脓肿的患者,及早行脓肿穿刺引流或切开排脓及彻底清创[13-15],避免脓肿压迫气管导致窒息,危及生命。
[参考文獻]
[1]Sen S,Ramakant P,Paul MJ,et al.Acute Suppurative Thyroiditis Secondary to Urinary Tract Infection by E.Coli:A Rare Clinical Scenario[J].BMJ Case Rep,2016,2016:bcr20 15213231.
[2]Karanikolic A,Djordjevic M,Djordjevic N,et al.Acute Suppurative Thyroiditis with Thyroid Abscess and Bilateral Pneumonia:A Case Report[J].Arch Iran Med,2018,21(2):79-81.
[3]谈涛,胡庆丰,吕火烊,等.毗邻颗粒链球菌脑膜炎1例并文献复习[J].检验医学与临床,2016,13(17):2548-2550.
[4]Al-dajanin,Wootton SH.Cervical lymphadenitis,suppurative parotitis,thyroiditis,and infected cysts[J].Infect Dis Clin North Am,2007,21(2):523-541.
[5]Diao WW,Zhu YY,Zhu XL,et al.Congenital pyriform fistula with acute suppurative thyroiditis as the initial presentation[J].Lin Chung Er Bi Yan Hou Tou Jing Wai Ke Za Zhi,2018,32(19):1469-1471.
[6]Smith SL,Pereira KD.Suppurative thyroiditis in children:a management algorithm[J].Pediatr Emerg Care,2008,24(11):764-767.
[7]Dugar M,da GBA,Bruns J Jr,et al.Unilateral hypopharyngitis,cellulitis,and a muhinodular goiter:a triad of findings suggestive of acute suppurative thyroiditis[J].AJNR Am J Neuroradiol,2009,30(10):1944-1946.
[8]Karanikolic A,Djordjevic M,Djordjevic N,et al.Acute suppurative thyroiditis with thyroid abscess and bilateral pneumonia:a case repot[J].Arch Iran Med,2018,21(2):79-81.
[9]倪青,杜立娟.亚急性甲状腺炎的诊断与中医药治疗策略[J].中国临床医生杂志,2018,46(9):1009-1011,1006.
[10]龙娟,陈小燕,邓顺有,等.被误诊的“急性化脓性甲状腺”报道3例[J].广州医科大学学报,2017,45(1):95-96.
[11]于利平,王成元,帅瑛,等.化脓性甲状腺炎1例报道并文献复习[J].中国医刊,2019,54(8):843-847.
[12]Puthanpurayil SK,Francis GL,Kraft AO,et al.Papillary thyroid carcinoma presenting as acute suppurative thyroiditis:A case report and review of the literature[J].Int J Pediatr Otorhinolaryngol,2018,105:12-15.
[13]王广亭,方迎昕,邹运,等.第460例发热-颈前疼痛-甲状腺肿大[J].中华医学杂志,2019,99(10):787-789.
[14]Singla M,Gaba S,Bhinder K.Suppurative thyroiditis[J].Clin Case Rep,2018,6(5):951-952.
[15]Nicolè S,Lanzafame M,Cazzadori A,et al.Successful antifungal combination therapy and surgical approach for aspergillus fumigatus suppurative thyroiditis associated with thyrotoxicosis and review of published reports[J].Mycopathologia,2017,182(9-10):839-845.
(收稿日期:2020-01-14)

