无创通气治疗慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征的效果分析
蔡木泾 黄如坤 麦校敬
【摘要】 目的 觀察无创通气治疗慢性阻塞性肺疾病(COPD)合并睡眠呼吸暂停低通气综合征(SAHS)患者的临床疗效。方法 40例慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征患者, 根据医院接诊时间先后分为观察组与对照组, 各20例。对照组采用异丙托溴铵气雾剂联合茶碱缓释片治疗, 观察组在对照组基础上采取无创通气治疗。比较两组患者治疗前后肺功能指标, 血气指标、肺动脉压指标。结果 治疗前, 两组患者用力肺活量(FVC)、第 1秒用力呼气容积(FEV1)、FEV1/FVC比较, 差异无统计学意义(P>0.05);治疗后, 观察组患者FVC、FEV1、FEV1/FVC优于对照组, 差异有统计学意义(P<0.05)。观察组患者动脉血氧饱和度(91.38±9.12)%、动脉血氧分压(81.35±4.62)mm Hg(1 mm Hg=0.133 kPa)均高于对照组的(84.23±8.16)%、(76.47±5.31)mm Hg, 肺动脉收缩压(30.23±2.51)mm Hg、二氧化碳分压(39.74±3.56)mm Hg均低于对照组的(38.35±3.26)、(42.36±3.03)mm Hg, 差异有统计学意义(P<0.05)。结论 无创通气治疗慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征患者, 可稳定患者心率、呼吸频率, 改善患者肺功能, 提升治疗效果, 值得临床实践。
【关键词】 睡眠呼吸暂停低通气综合征;慢性阻塞性肺疾病;无创通气
DOI:10.14163/j.cnki.11-5547/r.2020.22.010
Effect analysis of noninvasive ventilation in patients with chronic obstructive pulmonary disease and sleep apnea/hypopnea syndrome CAI Mu-jing, HUANG Ru-kun, MAI Xiao-jing. Shanwei Peoples Hospital, Shanwei 516600, China
【Abstract】 Objective To observe the clinical efficacy of noninvasive ventilation in patients with chronic obstructive pulmonary disease (COPD) and sleep apnea/hypopnea syndrome (SAHS). Methods A total of 40 patients with chronic obstructive pulmonary disease and sleep apnea/hypopnea syndrome were divided into observation group and control group according to the hospital reception time, with 20 cases in each group. The control group was treated by ipratropium bromide aerosol combined with theophylline sustained release tablets, and the observation group was treated by noninvasive ventilation on the basis of the control group. The pulmonary function indexes, blood gas indexes and pulmonary arterial pressure indexes before and after treatment were compared between the two groups. Results Before treatment, there was no statistically significant difference in forced vital capacity (FVC), forced expiratory volume in the first second (FEV1) and FEV1/FVC between the two groups (P>0.05). After treatment, FVC, FEV1 and FEV1/FVC of the observation group was better than those of the control group, and the difference was statistically significant (P<0.05). The arterial oxygen saturation (91.38±9.12)%, pulmonary artery systolic blood pressure (81.35±4.62) mm Hg (1 mm Hg=0.133 kPa)
of the observation group were higher than those of the control group (84.23±8.16)%, (76.47±5.31) mm Hg, and pulmonary artery systolic pressure (30.23±2.51) mm Hg, partial pressure of carbon dioxide (39.74±
3.56) mm Hg were lower than those of the control group (38.35±3.26), (42.36±3.03) mm Hg, and the difference was statistically significant (P<0.05). Conclusion Noninvasive ventilation can stabilize the heart rate and respiratory frequency of patients with chronic obstructive pulmonary disease and sleep apnea/hypopnea syndrome, improve the pulmonary function and the efficiency of treatment. It is worth clinical practice.
【Key words】 Sleep apnea/hypopnea syndrome; Chronic obstructive pulmonary disease; Noninvasive ventilation
慢性阻塞性肺疾病的特征为持续气流受限, 睡眠呼吸暂停低通气综合征是由不同因素导致睡眠状态下出现反复的低通气, 引发睡眠结构紊乱, 造成间歇性低氧血症, 进而改变生理、病理结构。慢性阻塞性肺疾病与睡眠呼吸暂停低通气综合征同时存在时会起到相互作用, 危害患者机体, 增加患者死亡风险[1]。慢性阻塞性肺疾病患者出现高碳酸血症及低氧血症时会直接影响睡眠情况, 若夜间睡眠时通气不足, 会增加功能残气量, 加重缺氧情况, 会降低血氧, 增加上气道阻力, 需通过合理的治疗方式改善患者病情, 保证患者睡眠质量[2]。本文围绕无创通气治疗慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征患者的疗效进行分析, 研究内容报告如下。
1 资料与方法
1. 1 一般资料 选取本院2018年1月~2019年1月收治的40例慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征患者, 根据医院接诊时间先后分为观察组与对照组, 各20例。观察组男11例、女9例;年龄42~84岁, 平均年龄(63.59±10.24)岁。对照组男12例、女8例;年龄43~85岁, 平均年龄(64.20±9.17)岁。两组患者性别、年龄等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 纳入及排除标准[3] 纳入标准:临床症状以及病情诊断符合慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征患者;本研究经伦理委员会批准;家属和患者知情并同意签署治疗书患者。排除标准:伴有其他肺部疾病患者;伴有感染、恶性肿瘤等情况患者;伴有支气管疾病患者;合并心脏、肝脏等器官异常患者;伴有血液系统和神经系统异常患者。
1. 3 方法 给予所有患者抗感染、营养均衡、止咳、维持电解质平衡等常规治疗。依据患者病情特征, 考虑是否给予吸氧。在此基础上, 对照组给予异丙托溴铵气雾剂(华润双鹤药业股份有限公司, 国药准字H11021802)联合氨茶碱缓释片治疗, 异丙托溴铵气雾剂剂量40 μg, 4次/d;茶碱缓释片(华润紫竹药业有限公司, 国药准字H11020150)0.1 g/次, 2次/d口服。观察组在对照组的基础上行无创通气治疗, 通过鼻罩和面罩对患者进行正压通气, 维持合适的呼吸频率、氧流量, 治疗时间>5 h, 病情控制后依据患者身体情况合理调整呼吸頻率及氧流量。在进行无创通气治疗时应密切观察患者生命体征, 若有异常情况需及时告知主治医生做好相应处理。
1. 4 观察指标
1. 4. 1 治疗前后肺功能指标 包括者FEV1/FVC、FVC、FEV1。
1. 4. 2 血气指标及肺动脉压指标 采用血气分析仪检测二氧化碳分压、动脉血氧分压、动脉血氧饱和度, 观察肺动脉收缩压。
1. 5 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差 ( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
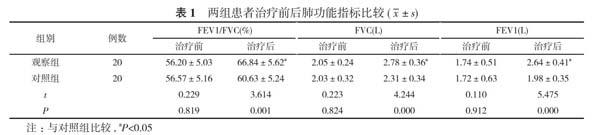
2. 1 两组患者治疗前后肺功能指标比较 治疗前, 两组患者FEV1/FVC、FVC、FEV1比较, 差异无统计学意义(P>0.05);治疗后, 观察组患者FEV1/FVC、FVC、FEV1优于对照组, 差异有统计学意义(P<0.05)。见表1。
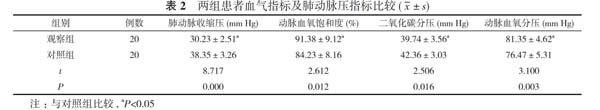
2. 2 两组患者血气指标及肺动脉压指标比较 观察组患者动脉血氧饱和度、动脉血氧分压均高于对照组, 肺动脉收缩压、二氧化碳分压均低于对照组, 差异有统计学意义(P<0.05)。见表2。
3 讨论
慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征为重叠综合征, 该疾病会伴有合并睡眠症状的低氧血症, 且会持续较长时间, 具有较高的危害性, 会引发组织器官缺血缺氧, 导致损伤多器官功能, 无法获取良好的预后效果[4]。相关研究表明, 伴有肥胖症状的慢性阻塞性肺疾病患者, 合并睡眠呼吸暂停低通气综合征的几率更高, 由此可见, 肥胖因素很可能引发重叠综合征[5]。慢性阻塞性肺疾病与睡眠呼吸暂停低通气综合征的共同患病因素较多, 在睡眠时均会使血氧及肺泡氧储备降低, 加重呼吸肌负荷, 增加上气道阻力, 很容易出现呼吸肌疲劳, 慢性阻塞性肺疾病患者发病后, 还会导致血流比例失调, 加重肺泡通气不良[6, 7]。阻塞性睡眠呼吸暂停低通气综合征的常规治疗手段包括抗感染、止咳、保持电解质平衡, 现阶段该疾病治疗中仍没有特效药, 需保证合理用药, 避免对患者生理代谢功能造成影响, 防止威胁患者生命安全, 应通过联合用药减轻应激反应, 但无法维持长期治疗效果, 容易形成呼吸肌疲劳, 基于此联合无创通气治疗, 通过正压通气引导患者自主呼吸, 对可能出现的不良反应行有效预防, 明显改善患者血氧情况, 减小呼吸阻力, 保证患者维持良好的呼吸功能[8-10]。本次实验主要对无创通气与常规治疗慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征的效果进行比较, 研究结果显示, 治疗前, 两组患者FVC、FEV1、FEV1/FVC比较, 差异无统计学意义(P>0.05);治疗后, 观察组患者FVC、FEV1、FEV1/FVC优于对照组, 差异有统计学意义(P<0.05)。观察组患者动脉血氧饱和度(91.38±9.12)%、动脉血氧分压(81.35±4.62)mm Hg均高于对照组的(84.23±8.16)%、(76.47±5.31)mm Hg, 肺动脉收缩压(30.23±2.51)mm Hg、二氧化碳分压(39.74±3.56)mm Hg均低于对照组的(38.35±3.26)、(42.36±3.03)mm Hg, 差异有统计学意义(P<0.05)。由此可见, 无创通气治疗可起到良好的治疗效果, 改善患者肺功能。
综上所述, 无创通气治疗慢性阻塞性肺疾病合并睡眠呼吸暂停低通气综合征患者, 可稳定患者心率、呼吸频率, 改善肺功能, 提升治疗效果, 值得临床实践。
参考文献
[1] 何正强, 傅应云, 刘盛国. 谷胱甘肽硫转移酶M1和谷胱甘肽硫转移酶P1基因多态性与阻塞性睡眠呼吸暂停低通气综合征合并慢性阻塞性肺疾病表型的相关性. 上海医学, 2016, 15(7):400-406.
[2] 李志杰, 杨爽, 许阳. 高压氧综合治疗对严重睡眠呼吸暂停低通气综合征患者睡眠质量的影响. 中华航海医学与高气压医学杂志, 2019, 26(3):206-209.
[3] 骆飞, 黎燕群, 杨瑞金. 持续气道正压通气治疗对脑卒中合并阻塞性睡眠呼吸暂停低通气综合征患者血糖、血脂、hs-CRP的影响研究. 医学信息, 2016, 29(36):54-55.
[4] 曹亚丽, 王涛, 姜志安, 等. 阻塞性睡眠呼吸暂停低通气综合征对冠状动脉慢血流患者血管内皮功能的影响. 临床合理用药杂志, 2017, 10(34):156-157.
[5] 蔡伟, 张秀伟, 武良权, 等. 双水平气道正压通气对OSAHS-COPD重叠综合征患者心肺、血管内皮功能及近期心肺事件的影响. 慢性病学杂志, 2016, 17(8):876-879.
[6] 曹燕, 郝巍巍, 陈素贞, 等. 阻塞性睡眠呼吸暂停低通气综合征患者疾病相关知识认知情况及健康教育需求调查. 中西医结合护理(中英文), 2016, 2(2):104-106.
[7] 黄骁燕, 余维巍, 刘建. 噻托溴铵喷雾剂对中重度稳定期慢性阻塞性肺疾病患者睡眠质量和肺功能的影响. 中国医师进修杂志, 2018, 41(3):197-200.
[8] 陈瑞英, 马小花, 孙婷, 等. 短期强化肺康复训练对OSA-COPD共存患者呼吸、运动功能及生活质量的影响. 中华物理医学与康复杂志, 2019, 41(5):353-358.
[9] 曹淼英, 孫健, 秦娥, 等. 老年稳定期慢性阻塞性肺疾病患者呼出气冷凝液sTREM-1水平与肺动脉高压的相关性研究. 中国现代医生, 2019, 4(19):113-114.
[10] 邹奇, 瞿明奎, 杜斌, 等. 重症慢性阻塞性肺疾病急性加重期患者血清降钙素原、超敏C反应蛋白和D-二聚体水平变化及意义. 中国基层医药, 2018, 25(23):3082-3085.
[收稿日期:2020-04-30]

