曲前列尼尔治疗肺动脉高压有效性、安全性和经济性的快速卫生技术评估
肖晓 周婧 杨敏 赖伟华 钟诗龙 曾英彤

中圖分类号 R543.2;R969 文献标志码 A 文章编号 1001-0408(2020)14-1762-08
DOI 10.6039/j.issn.1001-0408.2020.14.18
摘 要 目的:快速评价曲前列尼尔治疗肺动脉高压(PAH)的有效性、安全性和经济性,为临床药物选择和决策提供循证参考。方法:系统检索PubMed、Embase、Web of Science、Cochrane图书馆、Epistemonikos、英国约克大学卫生技术评估(HTA)数据库、中国知网和万方数据等中英文数据库,纳入曲前列尼尔对比安慰剂或其他药物治疗PAH的HTA报告、系统评价/Meta分析和药物经济研究,检索时限均为建库起至2020年5月1日。分别采用HTA checklist、AMSTA、卫生经济学评价报告标准共识量表评价纳入HTA、系统评价/Meta分析、药物经济学研究的文献质量,并进行描述性汇总分析。结果:共纳入文献18篇,其中HTA报告1篇、系统评价/Meta分析12篇、药物经济学研究5篇。有效性分析结果显示,相比于安慰剂,曲前列尼尔可显著延长PAH患者的6分钟步行距离(6-MWD)、降低其Borg呼吸困难评分(P<0.05),而对死亡率、临床恶化率、世界卫生组织(WHO)功能分级、入院治疗率和平均肺动脉压、肺血管阻力、心脏指数和平均右动脉压等指标无显著影响(P>0.05);此外,与安慰剂联合内皮素受体拮抗剂和/或磷酸二酯酶抑制剂比较,曲前列尼尔口服给药联合内皮素受体拮抗剂和/或磷酸二酯酶抑制剂能显著延长患者的6-MWD;与利奥西呱比较,曲前列尼尔可显著降低患者Borg呼吸困难评分。安全性分析结果表明,虽然接受曲前列尼尔治疗的患者因不能耐受不良反应(ADR)而停药的发生率有所增加(P<0.05),但严重不良事件(SAEs)的发生率与安慰剂和其他治疗药物比较均无显著性差异(P>0.05),且经吸入或静脉注射途径给药时患者的耐受性更好。经济性分析结果表明,虽然不同国家不同支付方的意愿支付阈值不同,但曲前列尼尔的增量成本-效果比高于意愿支付阈值。结论:曲前列尼尔治疗PAH具有良好的有效性,患者虽可能因不能耐受ADR而停药,但不会增加SAEs的发生风险;该药虽然价格偏高,但仍是临床治疗进展期或预后不良PAH患者的重要备选方案。
关键词 曲前列尼尔;有效性;安全性;经济性;快速卫生技术评估
Effectiveness, Safety and Economy of Treprostinil in the Treatment of Pulmonary Arterial Hypertension: A Rapid Health Technology Assessment
XIAO Xiao1,ZHOU Jing1,YANG Min2,3,LAI Weihua1,ZHONG Shilong1,ZENG Yingtong1(1. Dept. of Pharmacy, Guangdong Provincial Peoples Hospital,Guangdong Academy of Medical Sciences, Guangzhou 510080, China; 2. Dept. of Medical Research, Guangdong Provincial Peoples Hospital,Guangdong Academy of Medical Sciences, Guangzhou 510080, China; 3. Guangdong Provincial Cardiovascular Research Institute, Guangzhou 510080, China)
ABSTRACT OBJECTIVE: To provide evidence-based reference for clinical drug selection and decision by rapidly evaluating the effectiveness, safety and economy of treprostinil in the treatment of pulmonary arterial hypertension (PAH). METHODS: Retrieved from Chinese and English database such as PubMed, Embase, Web of Science, the Cochrane Library, Epistemonikos, HTA database (University of York), CNKI and Wanfang databases, included the health technology assessment (HTA) report, systematic/Meta-analysis and pharmacoeconomic evaluation of treprostinil compared with placebo or other drugs in the treatment of PAH. The search time limit is from the construction of the database to May 1st, 2020. HTA checklist, AMSTA and CHEERS were applied to evaluate the quality of the literatures about HTA, systematic review/Meta-analysis analysis and pharmacoeconomic evaluation and the inclusion studies was analyazed by descriptive summary. RESULTS: A total of 18 literatures were included, involving 1 HTA report, 12 systematic review/Meta-analysis, 5 pharma- coeconomic studies. The analysis results of effectiven- ess showed that compared with placebo, treprostinil could signifi- cantly increase 6-MWD while decrease Borg dyspnea score of PAH patients(P<0.05), but had no significant effect on mortality, the rate of clinical deterioration, WHO functional grading, the rate of hospitalization,mPAP, PVR, cardiac index and mRAP(P>0.05). In addition, compared with placebo combined with endothelin receptor antagonist and/or phosphodiesterase inhibitors, oral administration of treprostinil combined with endothelin receptor antagonist and/or phosphodiesterase inhibitors could extend 6-MWD significantly. Compared with riociguat, treprostinil could significantly reduce Borg dyspnea score of patients. The analysis results of safety displayed that, although the incidence of drug withdrawal due to cant tolerate ADR increased in patients receiving treprostinil, there was no significant difference in the incidence of serious adverse events compared with placebo or other treatments, and it was better tolerated when administered by inhalation or intravenous injection. The analysis results of pharmacoeconomic studies showed that ICER of treprostinil was higher than the willingness payment threshold, although the willingness payment threshold was different in different countries and different payers. CONCLUSIONS: Treprostinil treatment is effective for PAH. Patients may stop taking it due to cant tolerate ADR, but the risk of serious adverse events are not increase. Although the price is high, it is still an important alternative for PAH patients with clinical progress or poor prognosis.
KEYWORDS Treprostinil; Effectiveness; Safety; Economy; Rapid health technology assessment
肺动脉高压(Pulmonary arterial hypertension,PAH)是由多种原因引起的肺动脉压异常升高并超过一定界值的一种病理生理状态,最终可导致右心衰竭,患者预后极差且死亡率高[1]。目前,临床上用于PAH治疗的药物有钙通道阻滞剂、前列环素及其类似物、内皮素受体拮抗药、磷酸二酯酶抑制剂、可溶性鸟苷酸环化酶激动剂及其他新型靶向治疗药物。曲前列尼尔是一种前列环素类似物,其药理作用与内源性前列环素相似,国内外指南[2-4]均推荐其可用于世界卫生组织(WHO)功能Ⅲ~Ⅳ级的PAH患者。
快速卫生技术评估(Rapid health technology assessment,rHTA)是指在较短时间内对药品等卫生技术的技术特性、临床有效性、安全性、经济性和社会属性进行全面系统的评价,为相关决策者提供合理选择卫生技术的科学信息和决策依据。目前,国际上许多卫生行政部门和医院等已逐步将rHTA应用于药品等卫生技术的准入、支付与引进的决策过程中[5]。本次rHTA拟通过评价曲前列尼尔在治疗PAH时的安全性、有效性和经济性,以期为临床选择治疗药物以及医疗机构遴选新药提供循证参考。
1 资料与方法
1.1 纳入与排除标准
1.1.1 研究对象 PAH患者。
1.1.2 干预措施 干预组患者给予曲前列尼尔单药或联合其他常规药物治疗;对照组患者给予安慰剂或其他阳性对照药单药或联合其他常规药物治疗;剂量、疗程和给药途径均不限。
1.1.3 结局指标 包括(1)有效性指标:①死亡率,②临床恶化率,③WHO功能分级,④入院治疗率,⑤运动耐量[6分钟步行距离(6-MWD)],⑥Borg呼吸困难评分,⑦平均肺动脉压(mPAP),⑧肺血管阻力(PVR),⑨心脏指数,⑩平均右动脉压(mRAP);(2)安全性指标:11因无法耐受不良反应(ADR)而停药的发生率,12严重不良事件(SAEs)的发生率,13其他ADR的发生率;(3)经济性指标:最小成本分析、成本-效用分析、成本-效果分析结果。
1.1.4 研究类型 包括卫生技术评估(HTA)报告、系统评价/Meta分析和药物经济学研究。药物经济性评价纳入评价曲前列尼尔对比其他阳性对照药的经济学研究。
1.1.5 排除标准 排除不相关文献、研究类型不符合上述纳入标准、无法获得全文的文献。
1.2 检索策略
计算机检索PubMed、Embase、Web of Science、Cochrane图书馆、Epistemonikos、英国约克大学HTA数据库等英文数据库以及中国知网和万方数据等中文数据库。为全面获取相关研究,仅用“Treprostinil”和“曲前列尼尔”作为关键词进行全文检索或主题检索。检索时限均从建库起至2020年5月1日。同时,手工检索纳入研究的参考文献。
1.3 文献筛选、资料提取和质量评价
由2位评价者独立筛选文献并提取资料和数据,共同决定纳入的文献。如遇分歧通过讨论或咨询第3位评价者解决。按预先设计的资料提取表提取资料和数据,包括纳入研究人群、样本量、干预措施、对照措施、结局指标、经济学指标和结论等。评价研究质量时,对HTA报告按照国际卫生技术评估组织协会(International Network of Agencies for Health Technology Assessment,INAHTA)制定的HTA checklist进行评价,对系统评价/Meta分析采用评估系统性评价的测量工具AMSTAR量表进行评价;对药物经济学研究采用卫生经济学评价报告标准共识(Consolidated health economic evaluation reporting standards,CHEERS)量表进行评价。
1.4 数据处理
对于有效性和安全性指标,采用定量描述的方法汇总纳入研究的结局指标;当多篇文献均有该结局指标时,则选取纳入患者例数或原始研究数最大的文献。对于经济学评价,采用定性描述的方法汇总纳入研究的结论。
2 结果
2.1 文献检索结果
初检后获得189篇文献,经逐层筛选后,最终纳入18篇文獻[6-23],其中HTA报告1篇[6]、系统评价或Meta分析12篇[7-18]、药物经济学研究5篇[19-23]。文献筛选流程见图1。
2.2 纳入文献的质量评价结果与基本特征
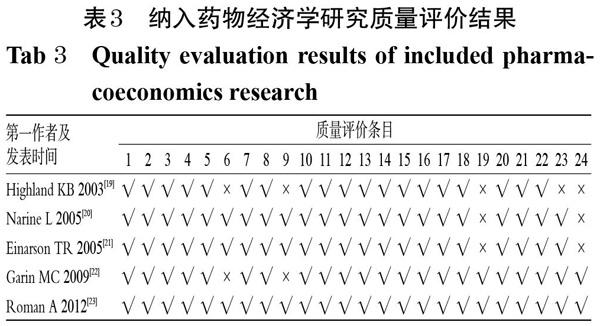
HTA报告的质量评价结果见表1(表中,“具体标准来源于文献[24-25]”;“√”表示“是”,“×”表示“否”,下表同)。系统评价和Meta分析的质量评价结果见表2(表中“~”表示“部分是”),表中各题项内容分别为:1.研究问题和纳入标准是否包含PICO组分(即人群、干预措施、对照组以及结果结论);2.是否包含明确声明提供了前期方案,并且该方案是否能解释显著的偏差;3.是否解释了选择纳入的研究设计;4.是否进行全面的文献检索;5.研究的选择是否具有重复性;6.数据提取是否具有重复性;7.是否提供纳入和排除的文献清单;8.是否充分地描述纳入的研究;9.是否使用符合要求的技术评估独立研究的偏倚风险;10.是否报告了纳入研究的经费来源;11.是否使用恰当的方法对结果进行合并统计;12. 是否评估了发表偏倚的可能性;13.作者在讨论结果时是否解释了偏倚;14. 作者是否为观察到的异质性提供了适当的解释和讨论;15.纳入研究的科学性是否恰当地运用在结论的推导上;16.是否说明相关利益冲突[26]。药物经济学研究质量评价结果见表3,表中各条目内容分别为:1.题目;2.摘要;3.背景与目的;4.目标人群与亚组;5.机构设置与地理位置;6.研究视角;7.对照组;8.研究时限;9.折现率;10.健康结局选择;11.有效性指标;12.基于偏好结局的评估;13.估计成本与资源;14.货币单位与价值时点;15.模型选择;16.假设;17.分析方法;18.研究参数;19.增量成本与结局;20.不确定性的说明;21.异质性的说明;22.研究的发现、局限、适用性及现有情况描述;23.资金来源;24.利益冲突[27]。由表1~表3可知,本研究纳入的HTA报告、系统评价和Meta分析的总体质量良好;药物经济学研究的总体质量欠佳,有3篇研究[19-21]缺少增量成本与结局部分。
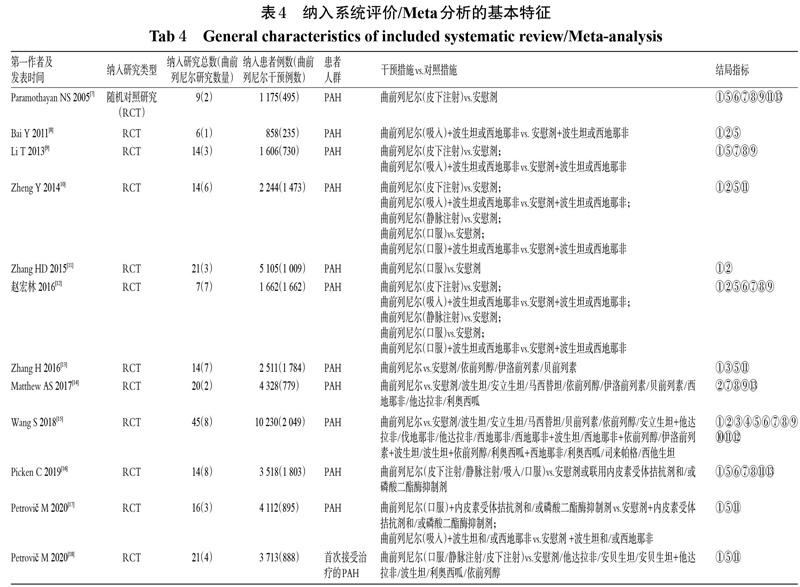
共有1篇HTA报告[6]和12篇系统评价/Meta分析[7-18]直接比较了曲前列尼尔与安慰剂的有效性和安全性,其中有5篇网状Meta分析[13-15,17-18]间接比较了曲前列尼尔和其他PAH治疗药物的有效性和安全性。纳入的HTA为波兰衛生技术评估局在2009年开展的针对PAH患者的一项评估,干预方案为曲前列尼尔(皮下注射)+传统治疗对比安慰剂+传统治疗,结局指标包括了“1.1.3”项下的①⑤⑥⑦⑧⑨1113。该HTA结论认为,曲前列尼尔与传统治疗联用的效果优于安慰剂+传统治疗,但曲前列尼尔组患者ADR发生率有所增加(突发性血管舒张、水肿、颌痛、疼痛、注射部位的血肿或硬结)。纳入的系统评价/Meta分析的基本特征见表4,纳入的药物经济学研究的基本特征见表5。
2.3 有效性评价
2.3.1 死亡率 纳入的HTA报告[6]和11篇系统评价/Meta分析[7-13,15-18]比较了曲前列尼尔与安慰剂、其他药物对PAH患者死亡率的影响。结果显示,曲前列尼尔组PAH患者的死亡率与安慰剂组比较,差异无统计学意义[比值比(OR)=0.73,95%置信区间(CI)(0.38,1.43),P>0.05];与西地那非联合依前列醇比较,曲前列尼尔可显著增加PAH患者的死亡率[OR=31.82,95%CI(2.89,1 299.84),P<0.05],而曲前列尼尔与其他用药方案比较差异均无统计学意义(P>0.05)[15]。
2.3.2 临床恶化率 有6篇Meta分析[8,10-12,14-15]比较了曲前列尼尔与安慰剂、其他药物对PAH患者临床恶化率的影响。结果显示,曲前列尼尔组PAH患者的临床恶化率与安慰剂组比较,差异无统计学意义[OR=0.8,95%CI(0.34,1.84),P>0.05][15];与波生坦[OR=3.1,95%CI(1.09,13.87),P<0.05]、伊洛前列素联合波生坦[OR=13.33,95%CI(1.93,183.09),P<0.05]比较,曲前列尼尔均显著增加了PAH患者的临床恶化率;而曲前列尼尔与其他用药方案比较差异均无统计学意义(P>0.05)[15]。
2.3.3 WHO功能分级 有2篇网状Meta分析[13,15]比较了曲前列尼尔与安慰剂、其他药物对PAH患者WHO功能分级影响。结果显示,与安慰剂比较,曲前列尼尔对PAH患者WHO功能分级的影响无统计学意义[OR=2.48,95%CI(0.66,22.2),P>0.05];间接比较结果显示,与其他治疗药物比较,曲前列尼尔对患者WHO功能分级的影响亦无统计学意义(P>0.05)[15]。
2.3.4 入院治疗率 有1篇网状Meta分析[15]研究结果表明,与安慰剂比较,曲前列尼尔对PAH患者入院治疗率的影响无统计学意义[OR=1.27,95%CI(0.1,17.12),P>0.05];间接比较结果显示,与其他治疗药物比较,曲前列尼尔对患者入院治疗率的影响亦无统计学意义(P>0.05)。
2.3.5 6-MWD 纳入的HTA报告[6]和10篇系统评价/Meta分析[7-10,12-13,15-18]比较了曲前列尼尔与安慰剂、其他药物对PAH患者6-MWD的影响。结果显示,与安慰剂比较,曲前列尼尔可显著延长PAH患者的6-MWD[均数差(MD)=32.71,95%CI(11.03,56.4),P<0.05][15],且静脉给药更为显著[MD=93.0,95%CI(8.3,178.0),P<0.05][18]。其中,网状Meta分析的间接比较结果显示,曲前列尼尔组患者的6-MWD与其他PAH治疗药物组比较差异均无统计学意义(P>0.05)[13,18];相比于安慰剂联合内皮素受体拮抗剂和/或磷酸二酯酶抑制剂,曲前列尼尔口服给药联合内皮素受体拮抗剂和/或磷酸二酯酶抑制剂能显著延长患者的6-MWD[MD=19,95%CI(10,27),P<0.05][18]。
2.3.6 Borg呼吸困难评分 纳入的HTA报告[6]和4篇系统评价/Meta分析[7,12,15-16]比较了曲前列尼尔与安慰剂、其他药物对PAH患者Borg呼吸困难评分的影响。结果显示,与安慰剂比较,曲前列尼尔可显著降低PAH患者的Borg呼吸困难评分[MD=-2.1,95%CI(-3.45, -0.79),P<0.05];与利奥西呱比较,曲前列尼尔可显著降低PAH患者的Borg呼吸困难评分[MD=-1.76,95%CI(-3.31,-0.21),P<0.05][15];而曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)[15]。
2.3.7 mPAP 纳入的HTA报告[6]和6篇系统评价/Meta分析[7,9,12,14-16]比较了曲前列尼尔与安慰剂、其他药物对PAH患者mPAP的影响。结果显示,与安慰剂比较,曲前列尼尔对PAH患者mPAP的影响无统计学意义[MD=-0.3,95%CI(-3.12,2.92),P>0.05][15]。有2篇网状Meta分析[14-15]间接比较了曲前列尼尔与其他PAH治疗药物,结果显示,与波生坦[MD=5.67,95%CI(2.15,9.75),P<0.05]、依前列醇[MD=6.39,95%CI(1.46,11.77),P<0.05]、伊洛前列素+波生坦[MD=13.7,95%CI(7.55,20.27),P<0.05]、波生坦+依前列醇比较[MD=13.19,95%CI(6.06,20.71),P<0.05],曲前列尼尔可显著升高PAH患者的mPAP;但曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)[15]。
2.3.8 PVR 纳入的HTA报告[6]和6篇系统评价/Meta分析[7,9,12,14-16]比较了曲前列尼尔与安慰剂、其他药物对PAH患者PVR的影响。结果表明,与安慰剂比较,曲前列尼尔对PAH患者PVR的影响无统计学意义[MD= -5.03,95%CI(-147.87,138.03),P>0.05];与波生坦[MD=429.33,95%CI(255.27,604.31),P<0.05]、伊洛前列素+波生坦[MD=673.05,95%CI(425.43,924.64),P<0.05]、司来帕格[MD=345.31,95%CI(40.75,652.37),P<0.05]比较,曲前列尼尔可显著升高PAH患者的PVR;而曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)[15]。
2.3.9 心脏指数 纳入的HTA报告[6]和5篇系统评价/Meta分析[7,9,12,14-15]直接比较了曲前列尼尔与安慰剂、其他药物对PAH患者的心脏指数的影响。结果显示,与安慰剂比较,曲前列尼尔对PAH患者心脏指数的影响无统计学意义[MD=0.35,95%CI(-0.33,1.02),P≥0.05][15]。2篇网状Meta分析[14-15]间接比较了曲前列尼尔与其他药物对PAH患者心脏指数的影响,结果显示,与波生坦联合依前列醇比较,曲前列尼尔可显著降低PAH患者的心脏指数[MD=-11.38,95%CI(-20.7,-1.47),P<0.05];而曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)[15]。
2.3.10 mRAP 有1篇网状Meta分析[15]比较了曲前列尼尔与安慰剂、其他药物对PAH患者mRAP的影响。直接比较结果表明,与安慰剂比较,曲前列尼尔对PAH患者mRAP的影响无统计学意义[MD=-1.03,95%CI (-5.5,3.44),P>0.05];间接比较结果显示,曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)。
2.4 安全性评价
2.4.1 因无法耐受ADR而停药的发生率 纳入的HTA报告[6]和7篇系统评价/Meta分析[7,10,13,15-18]比较了曲前列尼尔与安慰剂、其他药物对PAH患者因无法耐受ADR而停药的发生率的影响。结果表明,与安慰剂[OR=1.51,95%CI(1.01,2.16),P<0.05]、波生坦[OR=2.2,95%CI(1.11,4.57),P<0.05]、西他生坦[OR=2.41,95%CI(1.12,5.16),P<0.05]、伐地那非[OR=33.78,95%CI(4.39,1 436.55),P<0.05]比较,曲前列尼尔可显著增加PAH患者因不能耐受ADR而停药的发生率;而曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)[15]。其中,针对前列环素类的Meta分析显示,仅口服[相对风险比(RR)=3.37,0.95%CI(1.87,6.06),P<0.05]和皮下注射[RR=12.16,0.95%CI(2.48,59.61),P<0.05]给药会显著升高停药的发生率,而吸入[RR=1.75,0.95%CI(0.63,4.97),P>0.05]或静脉注射[RR=0.23,0.95%CI(0.02,2.36),P>0.05]給药则不会升高停药的发生率[10]。
2.4.2 SAEs发生率 有1篇网状Meta分析[15]的结果显示,曲前列尼尔组PAH患者SAEs发生率与安慰剂组比较差异无统计学意义[OR=0.81,95%CI(0.51,1.26),P>0.05];间接比较结果亦显示,曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)。
2.4.3 其他ADR发生率 纳入的HTA报告[6]和3篇系统评价/Meta分析[7,14,16]比较了所有在研究过程中观察到的ADR,包括注射部位疼痛、注射部位反应、注射部位出血淤青、注射部位血肿硬化、头痛、头晕、晕厥、失眠、下颌疼痛、四肢疼痛、腹泻、恶心呕吐、皮疹、突发性血管舒张、面部潮红、外周水肿、胃肠道出血、输血、低血压、心动过缓和血管迷走神经症状等。其中,曲前列尼尔引起患者注射部位疼痛[OR=8.7,95%CI(1.6,45.9),P<0.05]、注射部位反应[OR=14.84,95%CI(9.21,24.11),P<0.05]、注射部位血肿硬化[OR=56.00,95%CI(3.31,2 670.59),P<0.05]、头痛[OR=3.6,95%CI(2.4,5.4),P<0.05]、下颌疼痛[OR=3.14,95%CI(1.49,7.09),P<0.05]、突发性血管舒张[OR=2.46,95%CI(1.13,5.67),P<0.05]和外周水肿[OR=2.1,95%CI(1.2,3.8),P<0.05]的发生率均较安慰剂显著升高[16]。其中,注射部位疼痛大多与皮下注射给药[OR=17.5,95%CI(11.1,27.1),P<0.05]有关、头痛与静脉给药[OR=6.0,95%Cl(1.1,31.5),P<0.05]有关、外周水肿与皮下注射给药[OR=2.1,95%CI(1.2,3.8),P<0.05]有关[16]。有1篇网状Meta分析[14]的间接比较结果证实,曲前列尼尔与其他治疗药物比较差异均无统计学意义(P>0.05)。
2.5 经济学评价
曲前列尼尔的药物经济学研究主要分布在美国、加拿大、西班牙。美国早期的1项初步决策分析[19]报道,曲前列尼尔治疗PAH的成本高于波生坦和依前列醇,且不延长患者的质量调整生命年(QALYs)。然而,美国学者Narine L等[20]从医师和临床医疗技术提供者的角度进行的最小成本分析结果显示,相比于静脉注射依前列醇,皮下注射曲前列尼尔可降低口服波生坦治疗失败或无法使用波生坦的PAH患者的治疗成本,每年可为每位患者节省12 478美元。加拿大学者Einarson TR等[21]同期分别从医疗机构、全社会的角度进行了最小成本分析,结果显示,与静脉注射依前列醇相比,皮下注射曲前列尼尔每年可为每位患者分别节省14 504和15 452美元,最大的成本节约来自缩短患者住院时间和减少对药物相关ADR(如感染)的治疗费用。美国的1篇成本-效用分析结果显示,与波生坦、伊洛前列素、西地那非、西他生坦、安立生坦和依前列醇相比,曲前列尼尔用于PAH治疗的增量成本-效果比(ICER)均高于意愿支付阈值(50 000美元)[22]。西班牙的1项研究以支付方角度对伊洛前列素(吸入)、依前列醇(静脉注射)、曲前列尼尔(皮下注射)治疗PAH患者的成本-效果进行了分析,结果显示,伊洛前列素的成本最低,其次是曲前列尼尔;依前列醇的治疗效果最好,其次是伊洛前列素,3种治疗药物的ICER均高于意愿支付阈值(30 000欧元)[23]。
3 讨论
上述研究结果显示,与安慰剂及其他药物相比,曲前列尼尔可显著延长PAH患者的6-MWD、显著降低其Borg呼吸困难评分,而对死亡率、临床恶化率、WHO功能分级、入院治疗率、mPAP、PVR、心脏指数、mRAP等指标无显著影响;虽然接受曲前列尼尔治疗的患者因不能耐受ADR而停药的发生率有所增加,但SAEs的发生率无显著差异。此外,相比于安慰剂联合内皮素受体拮抗剂和/或磷酸二酯酶抑制剂,曲前列尼尔吸入给药联合内皮素受体拮抗剂和/或磷酸二酯酶抑制剂能显著延长患者的6-MWD;相比于利奥西呱,曲前列尼尔可显著降低PAH患者的Borg呼吸困难评分。
在欧洲和美国的PAH治疗指南[2-3]中,曲前列尼尔是唯一可经吸入、口服、皮下注射及静脉注射等4种途径给药的药物;在我国PAH治疗指南[4]中,仅推荐依前列醇、伊洛前列素和曲前列尼尔等3种药物可经静脉途径泵入使用,其中依前列醇尚未在我国上市,伊洛前列素仅有吸入剂型在我国上市,因此曲前列尼尔是目前经国家药品监督管理局批准的可供临床使用的唯一静脉用PAH治疗药物。对于稳定期患者,首选疗效显著的口服药物;然而对于疾病进展或预后不良、尤其是口服药物治疗失败的患者,静脉用前列环素类药物是重要的备选方案。在国内有限的可供选择药物(伊洛前列素和曲前列尼尔)中,仅有曲前列尼尔可经静脉泵入给药,能够灵活便捷地根据患者病情变化调整用药。回顾相关研究,患者因不耐受与曲前列尼尔相關的ADR而停药的主要原因为皮下注射时出现的注射部位疼痛及不适[6-18],而经吸入或静脉注射途径给药时患者耐受性良好[9]。因此,当患者口服或皮下注射曲前列尼尔不耐受时,可优先考虑吸入或静脉给药。
目前针对曲前列尼尔治疗PAH的经济学研究较少,且发表时间较早、研究时限较短,研究设计存在较大局限性。然而,虽然不同国家不同支付方的意愿支付阈值不同,即使考虑贴现率,包括曲前列尼尔在内的3种前列环素类药物的ICER也均高于意愿支付阈值。因此,如何降低ICER、提高意愿支付阈值是目前亟待解决的问题。
综上所述,曲前列尼尔治疗PAH具有良好的有效性,患者虽可能因不能耐受ADR而停药,但不会增加SAEs的发生风险,虽然该药价格偏高,但仍是临床治疗进展期或预后不良PAH患者的重要备选方案。本研究应用rHTA方法,简化了评价流程,可在短时间内为决策者提供决策依据,但可能在一定程度上存在偏倚,故本结论尚需要更多高质量研究证据予以确证。此外,rHTA只能应用于快速决策需求[28],不能替代卫生技术评估。
参考文献
[ 1 ] DODSON MW,BROWN LM,ELLIOTT CG. Pulmonary arterial hypertension[J]. Heart Fail Clin,2018,14(3):255-269.
[ 2 ] KLINGER JR,ELLIOTT CG,LEVINE DJ,et al. Therapy for pulmonary arterial hypertension in adults:update of the CHEST guideline and expert panel report[J]. Chest,2019,155(3):565-586.
[ 3 ] GALI? N,HUMBERT M,VACHIERY JL,et al. 2015 ESC/ ERS guidelines for the diagnosis and treatment of pulmonary hypertension[J]. Rev Esp Cardiol:Engl Ed,2016,69(2):177.
[ 4 ] 中华医学会心血管病学分会肺血管病学组.中国肺高血压诊断和治疗指南:2018[J].中华心血管病杂志,2018,46(12):933-964.
[ 5 ] 唐惠林,门鹏,翟所迪.药物快速卫生技术评估方法及应用[J].临床药物治疗杂志,2016,14(2):1-4.
[ 6 ] BECLA L,OSINSKA B,MALOTTKI K. Clinical effectiveness analysis of bosentan,epoprostenol,iloprost,sildenafil and treprostinil in the treatment of pulmonary arterial hypertension[R]. Warsaw,2009.
[ 7 ] PARAMOTHYAYAN NS,LASSERSON TJ,WELLS A,WALTERS EH. Prostacyclin for pulmonary hypertension in adults[J]. Cochrane Database Syst Rev,2005. DOI:10.1002/14651858.CD002994.
[ 8 ] BAI Y,SUN L,HU S,et al. Combination therapy in pulmonary arterial hypertension:a meta-analysis[J]. Cardiology,2011,120(3):157-165.
[ 9 ] LI T,CHEN Y,ZANG W,et al. Prostacyclin and its analogues in pulmonary artery hypertension:a meta-analysis[J]. Curr Med Res Opin,2013,29(8):889-899.
[10] ZHENG Y,YANG T,CHEN G,et al. Prostanoid therapy for pulmonary arterial hypertension:a meta-analysis of survival outcomes[J]. Eur J Clin Pharmacol,2014,70(1):13-21.
[11] ZHANG HD,ZHANG R,JIANG X,et al. Effects of oral treatments on clinical outcomes in pulmonary arterial hypertension:a systematic review and meta-analysis[J]. Am Heart J,2015,170(1):96-103.
[12] 赵宏林,姚亮,张兴道.曲前列尼尔治疗肺动脉高压临床疗效的系统评价[J].中国循证医学杂志,2016,16(2):212-218.
[13] ZHANG H,LI X,HUANG J,et al. Comparative efficacy and safety of prostacyclin analogs for pulmonary arterial hypertension:a network meta-analysis[J]. Medicine:Baltimore,2016. DOI:10.1097/MD.0000000000002575.
[14] MATTHEW AS,JENNIFER LD,RACHAEL D,et al. A mixed treatment comparison meta-analysis of pharmacotherapeuticmonotherapy and placebo for pulmonary artery hypertension[J]. Clin Pulm Med,2017,24(4):149-159.
[15] WANG S,YU M,ZHENG X,et al. A Bayesian network meta-analysis on the efficacy and safety of eighteen targeted drugs or drug combinations for pulmonary arterial hypertension[J]. Drug Deliv,2018,25(1):1898-1909.
[16] PICKEN C,FRAGKOS KC,EDDAMA M. Adverse events of prostacyclin mimetics in pulmonary arterial hypertension:a systematic review and meta-analysis[J]. J Clin Med,2019. DOI:10.3390/jcm8040481.
[17] PETROVI? M,LOCATELLI I. A Bayesian network meta-analysis of add-on drug therapies specific for pulmonary arterial hypertension[J]. Ann Pharmacother,2020,54(4):423-433.
[18] PETROVI? M,LOCATELLI I. Comparative effectiveness of pulmonary arterial hypertension drugs in treatment-naive patients:a network meta-analysis[J]. J Comp Eff Res,2020,9(1):7-22.
[19] HIGHLAND KB,STRANGE C,MAZUR J,et al. Treatment of pulmonary arterial hypertension:a preliminary decision analysis[J]. Chest,2003,124(6):2087-2092.
[20] NARINE L,HAGUE LK,WALKER JH,et al. Cost-minimization analysis of treprostinil vs. epoprostenol as an alternate to oral therapy non-responders for the treatment of pulmonary arterial hypertension[J]. Curr Med Res Opin,2005,21(12):2007-2016.
[21] EINARSON TR,GRANTON JT,VICENTE C,et al. Cost-effectiveness of treprostinil versus epoprostenol in patients with pulmonary arterial hypertension:a Canadian analysis[J]. Can Respir J,2005,12(8):419-425.
[22] GARIN MC,CLAR KL,CHUMNEY EC,et al. Cost-utility of treatments for pulmonary arterial hypertension a markov state-transition decision analysis model[J]. Clin Drug Invest,2009,29(10):635-646.
[23] ROMAN A,BARBER? JA,ESCRIBANO P,et al. Cost effectiveness of prostacyclins in pulmonary arterial hypertension[J]. Appl Health Econ Health Policy,2012,10(3):175-188.
[24] INAHTA. INAHTA HTA Checklist English[EB/OL].(2007- 05)[2020-06-01]. http://www.inahta.org/wp-content/uploads/2014/04/INAHTA_HTA_Checklist_English.pdf
[25] 王冬,許锋.卫生技术评估在医院层面的应用[J].中国医学装备,2017,14(11):147-149.
[26] SHEA BJ,REEVES BC,WELLS GA,et al. AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions,or both[J]. BMC,2017. DOI:10.1136/bmj.j4008.
[27] HUSEREAU D,DRUMMOND M,PETROU S,et al. Consolidated Health Economic Evaluation Reporting Standards (CHEERS) statement[J]. BMJ,2013. DOI:10.1186/1478-7547-11-6.
[28] WATT A,ALUN C,LANA S,et al. Rapid reviews versus full systematic reviews:an inventory of current methods and practice in health technology assessment[J]. Int J Technol Assess Health Care,2008,24(2):133-139.
(收稿日期:2020-04-10 修回日期:2020-06-15)
(编辑:孙 冰)

