剖宫产术后再次妊娠经阴道分娩的妊娠结局及相关因素分析
李认认 朱锦明


[摘要] 目的 探討剖宫产术后再次妊娠经阴道分娩的妊娠结局及影响因素。 方法 选取2019年1~12月在徐州市妇幼保健院分娩的符合剖宫产后阴道试产(TOLAC)条件的孕妇1024例,其中882例选择重复剖宫产(ERCS)为ERCS组,经阴道分娩(VBAC)者91例为VBAC组,TOLAC失败转剖宫产者51例为TOLAC失败组。比较ERCS与VBAC组新生儿及分娩情况,另探讨影响阴道分娩成功的相关因素。 结果 VBAC组新生儿窒息率显著高于ERCS组(P<0.05),产后出血率、产褥病率、住院费用和住院时间显著低于ERCS组(P<0.05)。VBAC组与TOLAC失败组阴道分娩史、宫颈评分及胎儿体重有显著差异(P<0.05),多因素Logistic回归分析显示,宫颈评分、胎儿体重是VBAC成功的影响因素。 结论 严格把握瘢痕子宫再次阴道分娩的适用证的情况下TOLAC是可行的,宫颈评分高及胎儿体重低是VABC成功的有利因素。
[关键词] 瘢痕子宫;再次妊娠;阴道分娩;妊娠结局
[中图分类号] R714.15 [文献标识码] B [文章编号] 1673-9701(2020)19-0072-04
Analysis of pregnant outcome and related factors of vaginal birth after cesarean section
LI Renren ZHU Jinming
Department of Obstetrics, Xuzhou Maternal and Children Health Care Hospital in Jiangsu Province, Xuzhou 221000,China
[Abstract] Objective To explore the pregnancy outcome and influencing factors of re-pregnancy vaginal delivery after cesarean section. Methods 1024 pregnant women meeting the conditions of trial of labor after cesarean(TOLAC) who delivered at Xuzhou Maternity and Child Health Care Hospital from January to December 2019 were selected. Among them,the 882 who chose elective repeat cesarean section(ERCS) were taken as the ERCS group,the 91 who had vaginal birth after cesarean section(VBAC) were taken as the VBAC group,the 51 who suffered the failure of TOLAC and transferred to cesarean section were taken as the TOLAC failure group. The newborn and delivery situation in the ERCS group and the VBAC group were compared, and the related factors affecting the success of vaginal delivery were also explored. Results The neonatal asphyxia rate in the VBAC group was significantly higher than that in the ERCS group(P<0.05), and the postpartum hemorrhage rate,puerperal morbidity, hospitalization expense and time were significantly lower than those in the ERCS group(P<0.05). There were significant differences in vaginal delivery history, cervical scores and fetal weight between the VBAC group and the TOLAC failure group(P<0.05). Multivariate Logistic regression analysis showed that cervical scores and fetal weight were the influencing factors of VBAC success. Conclusion TOLAC is feasible when the indications of vaginal delivery of scarred uterus are strictly grasped. High cervical scores and low fetal weight are favorable factors for VBAC success.
[Key words] Scarred uterus; Re-pregnancy; Vaginal delivery; Pregnancy outcome
我国的剖宫产率高达40%~60%[1,2],已远超国际标准,随着“二胎”政策的放开,有剖宫产史的孕妇明显增加,这部分孕妇再次面临着分娩方式的选择。1916年外国学者提出了“一次剖宫产,次次剖宫产”的说法[3],直接否定了瘢痕子宫再次妊娠后选择阴道分娩的可能性。然而随着医疗水平及剖宫产技术的显著提高,越来越多瘢痕子宫的孕妇再次妊娠选择经阴道分娩(trial of labor after cesarean section,TOLAC)。这也成为我们广大产科医生面临的新问题,本文回顾性分析了徐州市妇幼保健院2019年1~12月住院分娩的瘢痕子宫孕妇临床资料,探讨VBAC的妊娠结局及相关影响因素,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2019年1~12月住院分娩的孕周≥28周的瘢痕子宫孕妇,剔除不符合TOLAC标准及既往手术术式不详的病例,筛选其中符合TOLAC的孕妇共1024例,选择重复剖宫产(elective repeated cesarean section,ERCS)的882例孕妇为ERCS组;142例选择TOLAC,VBAC(vaginal birth after cesarean)者91例为VBAC组;失败转剖宫产者51例为TOLAC失败组。
根据2016年剖宫产术后再次妊娠阴道分娩管理的专家共识[4]制定纳入及排除标准。纳入标准:①孕妇及家属有阴道分娩的意愿;②既往有一次子宫下段剖宫产史,且手术顺利,无切口延伸、产后感染、愈合不良,且除剖宫产子宫无其他手术瘢痕;③单胎、头位;④前次剖宫产手术指征不复存在,且无新的手术指征出现;⑤两次分娩间隔超过18个月;⑥B超检查子宫下段肌层连续;⑦胎儿体重估计不超过4000 g。排除标准:①前次剖宫产为古典式剖宫产术;②已有2次及以上子宫手术史;③有穿透子宫内膜的子宫肌瘤剔除史、既往子宫破裂史;④前次剖宫产有子宫切口愈合不良、感染等并发症;⑤合并不适宜阴道分娩的内外科合并症及产科并发症;⑥既往手术方式不详、无法提供详细病史的。所有孕妇知情,且签署知情同意书,本研究经医院伦理道德委员会审核批准。
1.2 方法
所有ERCS组病例行择期剖宫产术,若提前发动宫缩则行急诊剖宫产术;所有TOLAC病例产程中严密监护,若出现先兆子宫破裂、胎儿窘迫、产程进展差或孕妇要求手术,则手术终止妊娠。
1.3 观察指标
观察ERCS组及VBAC组新生儿窒息率、产后出血率、产褥病率、住院时间、费用;并比较VBAC组与TOLAC失败组相关影响因素:孕妇年龄、既往阴道分娩史、宫颈Bishop评分、距上次剖宫产时间、胎儿体重、孕妇BMI。
1.4 统计学处理
采用SPSS21.0统计软件包进行统计分析,检验数据正态性及方差齐性后,各项计量资料以均数±标准差(x±s)表示,两个样本均数比较采用t检验,多个样本均数比较采用单因素方差分析;等级数据以例(%)表示,组间比较采用χ2检验;采用Logistic回归分析法分析影响瘢痕子宫经阴道分娩的因素,以P<0.05为差异有统计学意义。
2 结果
2.1 三组一般情况比较
ERCS组、VBAC组及TOLAC失败组的年龄无统计学差异(P>0.05),三组的孕周有统计学差异(P<0.05)。见表1。
2.2 ERCS组与VBAC组各指标比较
2019年度我院共收治符合TOLAC条件的孕妇1024例,其中142例选择TOLAC,选择TOLAC率为13.9%,VBAC 91例,VBAC成功率为64.0%。
2.3 ERCS及VBAC组的各指标比较
VBAC组新生儿窒息率明显高于ERCS组(P<0.05),VBAC组的产后出血率、产褥病率、住院费用、住院时间显著低于ERCS组(P<0.05)。见表2。
2.4 VBAC与TOLAC失败组相关因素比较
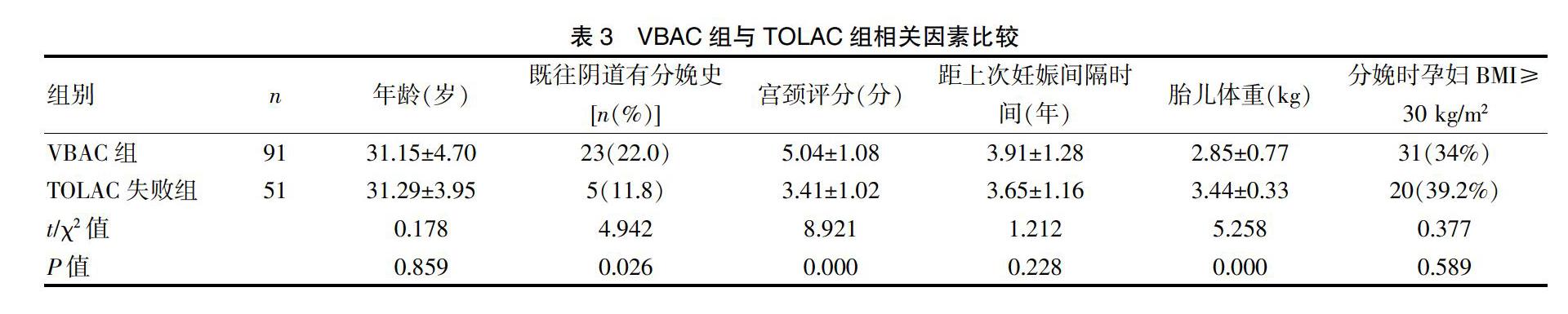
VBAC组的年龄、距前次妊娠间隔时间及分娩时孕妇BMI与TOALC失败组无统计学差异(P>0.05),既往阴道分娩史、宫颈评分及胎儿体重有统计学差异(P<0.05)。见表3。
2.5 多因素Logistic回归分析
以上述有统计学意义项:既往阴道分娩史、宫颈评分、胎儿体重为因变量,以阴道分娩成功为自变量,进行Logistic回归分析,结果显示:宫颈评分、胎儿体重是VBAC成功的影响因素(P<0.05)。见表4。
3 讨论
3.1 TOLAC率及VBAC率
美国在1980年率先提出了剖宫产术后再次妊娠阴道分娩的观念,在1995年其TOLAC率达到了51.8%,但2006年下降至最低点15.9%[5]。我院2019年TOLAC率为13.9%,高于报道的6%[6],VBAC成功率64%,这与现阶段有相关研究认为剖宫产术后再次妊娠经阴道分娩实际成功率在60%~80%是一致的[7]。我院已经开展了二胎门诊及助产门诊,分别由副主任以上医师和高年资的助产士坐诊。合理的利用二胎门诊及助产门诊,在早孕期筛选出符合经阴道分娩的孕妇全程跟踪进行宣教,使其树立起阴道分娩的信心,我院的高TOLAC率与这项工作密不可分。
3.2 VBAC与ERCS比较
瘢痕子宫孕妇再次分娩选择剖宫产,主要原因是不愿意承担子宫破裂的风险,但是大量的研究表明VBAC较ERCS存在诸多的益处[8-10]。从本研究的结果可以看出,VBAC组在产后出血率及产褥病率明显低于ERCS组,住院时间及费用也显著低于ERCS组,这与张凤[11]的研究结果是一致的,这样既可以促进孕妇产后恢复,减少手术带来的各种并发症,又能节省产妇的经济负担,也可以减少社会医疗资源的浪费,增加床位利用率。本研究中VBAC组新生儿窒息率明显高于ERCS组,与高宇洁等[12]的研究VABC与ERCS组新生儿窒息率、住院率及Apgar评分无差异的结果不符。考虑本研究中VBAC组中早产孕妇较多,小于34周的孕妇共25名,占27.4%,而ERCS组小于34周病例仅占3%,由此可见,早产的孕妇更愿意尝试阴道分娩。VBAC可以避免剖宫产手术带来的各种近远期并发症。且赵青玲等[13]研究证明瘢痕子宫孕妇再次选择阴道分娩其并发症与正常孕妇相比并无增加。由此可见,成功的VBAC明显优于ERCS。但是,VBAC必须严格把握适用证及禁忌证,有研究指出TOLAC发生子宫破裂率为0.5%~0.9%[14],尽管VBAC子宫破裂发生率较低,但一旦發生,孕妇大出血、子宫切除、胎儿死亡等风险大大增加,后果是灾难性的。我院TOLAC的孕妇规律宫缩即送入产房、予持续胎心监护及宫缩压力监测,产程中密切观察,若发现先兆子宫破裂或子宫破裂征象,予急诊中转剖宫产。我院产房内设有手术间,产科大夫和麻醉医师及助产士24 h值守产房,并且全体人员经常进行应急预案演练,一旦有胎儿窘迫、子宫破裂或先兆子宫破裂情况发生,可以在30 min甚至10 min内终止妊娠,为TOLAC提供了有力保障。
3.3 VBAC的影响因素
国外已制定出了许多TOLAC风险预测公式,如Flamm公式、Smith公式、Grobman公式等,但并不适用于我国国情。目前我国有许多学者研究影响VBAC的相关因素,但尚未有一套系统的评分系统供产科医生参考。本文结果显示,VBAC组的宫颈评分、既往阴道分娩史、胎儿体重与TOLAC组有明显差异,Logistic回归分析显示宫颈评分高、胎儿体重低是VBAC成功的有利因素。杨芳等[15]研究也表明宫颈Bishop评分能在一定程度上预测瘢痕子宫再次经阴道分娩的成功与否。Mirteymouri M等[16]研究发现VBAC成功组的胎儿体重明显低于失败组,与本研究一致,考虑胎儿体重是影响VBAC成功的一个关键因素。还有研究[17]发现自然临产孕妇其阴道分娩成功率明显高于引产孕妇,Kaboré C等[18]研究表明,自然临产中子宫破裂的发生几率最低。可见自然临产是TOLAC成功的重要因素。由于瘢痕子宫孕妇引产的安全性目前尚缺乏循证医学的证据,外加医患关系的紧张,目前我院对于未临产的瘢痕子宫孕妇未实行引产,故本研究中所有VBAC病例均为自然临产。但在产程中出现的子宫乏力,予以小剂量的缩宫素加强宫缩,并未出现子宫破裂的情况。2016年剖宫产术后再次妊娠阴道分娩的管理专家共识中指出:在全面评估母儿条件及充分与家属沟通后可选择小剂量缩宫素引产或水囊引产,但在引产过程中应严密监护母儿状况[3]。故在全面评估阴道分娩条件及与孕妇及家属充分的沟通后,可以考虑开展这项业务,这也会为有阴道分娩意愿而未自然临产的孕妇带来福音[19-21]。
综上所述,宫颈评分高、胎儿体重低是VBAC成功的有利因素,在严格把控TOLAC的适用证、严密观察产程进展、具有紧急救治能力的医疗机构,TOLAC是可行安全的,提高TOLAC的成功率对孕妇、家庭及社会带来诸多益处。
[参考文献]
[1] 金珈汐,仲莞,陈震宇,等.“全面二孩”政策开放后剖宫产指征变化情况及现状分析[J].中国实验诊断学,2020, 24(1):64-67.
[2] 林丽娟,张延丽,崔晓荣.妊娠合并瘢痕子宫经阴道分娩的安全性分析[J].临床与病理杂志,2019,39(10):2172-2176.
[3] Cragin EB.Concervatism in obstecrtics[J].NY Med J,1916, 104:1-3C.
[4] 中华医学会妇产科学分会产科学组.剖宫产术后再次妊娠阴道分娩管理的专家共识(2016)[J].中华妇产科杂志,2016,5l(8):561-564.
[5] Ryan GA,Nicholson SM,Morrison JJ.Vaginal birth after caesarean section:Current status and where to from here?[J].Eur J Obstet Gynecol Reprod Biol,2018,224: 52-57.
[6] 张家帅,程海东,张治萍,等.上海市剖宫产率及剖宫产指征调查分析[J].中国实用妇科与产科杂志,2019,35(3):325.
[7] Bhide A,Caric V,Arulkumaran S.Prediction of vaginal birth after cesarean delivery[J].Int J Gynaecol Obstet,2016,133 (3):297-300.
[8] 江秀敏,刘秀武,俞晓燕,等.剖宫产术后足月妊娠阴道试产的产程特征及母婴结局分析[J].中国妇产科临床杂志,2019,20(3):202-204.
[9] 孙东霞,郝亚宁,李毅飞,等.剖宫产术后瘢痕子宫妊娠至足月选择阴道试产成功孕妇与再次剖宫产孕妇临床资料分析[J].河北医科大学学报,2019,40(6):729-732.
[10] 李恒,李筱薇.剖宫产术后瘢痕子宫再次妊娠经阴道分娩方式对母婴健康的影响[J].中国医药科学,2019,9(23):126-128.
[11] 张凤.剖宫产术后再次妊娠分娩方式的临床分析[J].中国实用医药,2020,15(3):27-28.
[12] 高宇洁,施晓梅.瘢痕子宫再次分娩时不同分娩方式间各影响差异及其相关性研究[J].蚌埠医学院学报,2019, 44(8):1051-1055.
[13] 赵青玲,何兰娟.122例剖宫产术后再次妊娠阴道分娩的临床结局分析[J].中国性科学,2018,27(8):87-89.
[14] Sturzenegger K,Schffer L,Zimmermann R,et al.Risk factors of uterine rupture with a special interest to uterine fundal pressure[J].J Perinat Med,2017,45(3):309-313.
[15] 杨方,何曦,姚雪,等.Bishop评分和超声测量在首次剖官产术后再次妊娠适宜分娩方式选择的预测价值探讨[J].中国现代医学杂志,2015,25(16):94-99.
[16] Mirteymouri M,Ayati S,Pourali L,et al.Evaluation of Maternal-Neonatal outcomes in vaginal birth after cesarean delivery referred to maternity of academic Hospitals[J].J Family Repord Health,2016,10(4):26-210.
[17] 李燕,周平,王芬,等.剖宫产后阴道分娩的影响因素研究[J].中华疾病控制杂志,2018,22(9):978-980.
[18] Kaboré C,Chaillet N,Kouanda S,et al.Maternal and perinatal outcomes associated with a trial of labour after previous caesarean section in sub-Saharan countries[J].BJOG,2016,123(13):2147-2155.
[19] 胡玉新,杨恒,谢琴,等.瘢痕子宫专科门诊管理对剖宫产后再次妊娠孕婦分娩方式的影响[J].中国医学创新,2019,16(1):169-172.
[20] 刘伟武.剖宫产术后再次妊娠阴道试产的影响因素进展研究[J].中外医学研究,2019,17(2):182-184.
[21] 张珊珊,梁旭霞,韦艳芬.不同分娩方式对剖宫产术后再次妊娠妊娠结局和新生儿情况的影响[J].中国当代医药,2020,27(7):117-120.
(收稿日期:2020-03-11)

