应用Transtibial技术进行前交叉韧带生物力学止点重建的病例系列研究
张家豪 牛星跃 邵嘉艺 胡晓青 敖英芳
北京大学第三医院运动医学研究所,北京市运动医学关节伤病重点实验室(北京100191)
前交叉韧带(anterior cruciate ligament,ACL)重建是目前治疗ACL 断裂的主要方法,而股骨骨道定位是否准确是影响ACL 重建后效果至关重要的因素[1]。股骨骨道制备的主流方法在过去20年中发生了很大变化,经胫骨隧道(transtibial,TT)技术曾经是应用最广泛的术式,其优势为低创伤性、切口入路少、操作不需要额外入路,重建移植物等长性好,Lachman 试验结果稳定,股骨隧道轴线与ACL轴线相似、可最小化移植物与骨隧道原位撞击及髁间窝撞击,其劣势为股骨骨道制备受限于胫骨骨道、难以达到解剖定位[2]。而随着解剖重建理念的深入,独立于胫骨骨道外的股骨骨道制备技术,如前内侧入路(anterior medial portal,AMP)及由外向内(outside-in,OI)等技术,获得了更多关注和应用[3,4]。有研究表明在TT 技术中,通过小于9 mm 直径的胫骨骨道钻取股骨骨道无法达到解剖定位,但结合9 mm或以上直径的胫骨骨道及更加靠近胫骨近端的起始点,可以达到股骨骨道解剖定位[5]。本课题组前期研究[6]提出的ACL 生物力学止点重建手术优势之一即为依据理论值扩大胫骨骨道长径,以完成生物力学止点重建,同时可通过直径扩大的胫骨骨道增加股骨骨道定位的范围,以满足股骨骨道解剖定位的要求。本研究通过回顾30 例应用TT 技术进行ACL 生物力学止点重建患者的临床资料,分析其临床效果,并通过CT 评估骨道长短径是否与公式计算所得理论值匹配,以及是否满足解剖定位。
1 资料与方法
1.1 研究对象
本研究纳入分析了北京大学运动医学研究所2015年6月至2017年6月间应用TT技术进行ACL生物力学止点重建的患者30例。入选标准:(1)年龄18~50岁;(2)膝关节不合并骨折、其它韧带损伤;(3)膝关节无明显退变;(4)临床资料齐全,已完善术后CT检查。
患者平均年龄29.6±8.0 岁,男性19 例,女性11例,左膝16 例,右膝14 例,受伤时间为0.5~51月(5.5月),平均随访时间为24.5±3.5月。研究方案经北京大学第三医院伦理委员会审核通过。
1.2 手术方法
麻醉方式均采用常规连续硬膜外麻醉,仰卧位,患肢大腿根部扎气囊式止血带。移植物均采用自体同侧半腱肌腱和股薄肌腱,取胫骨结节内侧斜形切口,逐层分离暴露鹅掌,分离副腱,用取腱器取出半腱和股薄肌腱,修理肌腱后编织两端,对折成4股预备牵张用。
胫骨骨道定位以胫骨前嵴和内侧髁间嵴作为界定前界和内侧界的骨性标志,同时可参照与外侧半月板前角游离缘的关系及后交叉韧带前方纤维距离确认骨道中心点。选取直径5 mm骨道钻钻取小直径骨道,再依据理论值利用直径5 mm 骨道锉将近关节腔侧10 mm 骨道锉修为圆矩形。股骨骨道经胫骨骨道定位骨道中心点,屈膝90 度,4.5 mm 钻穿透股骨外侧皮质制备细骨道,粗骨道先选取6 mm 直径骨钻钻取,随后利用骨道锉依据理论值锉修为椭圆形,可根据骨道中心位点调节锉修方向,满足个性化重建需要。胫骨及股骨骨道制作过程中利用镜下比例尺辅助,并利用对应尺寸骨道扩孔器匹配以标准化骨道,使移植物与骨道完美匹配。
依据粗细骨道长度及宽度选取对应长度的固定装置,保证移植物在骨道内长度为20~25 cm。用导引线将连接Endo-button(Smith &Nephew Endoscopy,Andover MA,USA)的肌腱沿胫骨骨道引入关节内,股骨端待Endo-button 出骨道后翻转固定,胫骨端屈膝20°拉紧移植物,后推应力下利用Bio-absorbable In⁃tra-fix(Intra-fix,DepuyMitek)固定,骨道形态调整仅限于近关节腔侧10 mm 长的骨道,主要位于腱骨愈合区域,所以不影响胫骨及股骨端固定。伸屈膝关节确认移植物张力,检查与髁间窝是否撞击。
1.3 康复方案
患者术后均参照北京大学运动医学研究所制定的标准康复计划进行康复。术后膝关节支具伸直位保护,待麻醉恢复后即可开始股四头肌主动收缩、直抬腿、髌骨活动度练习。术后第2 天可于支具保护下拄拐行走,尽早练习屈膝角度。1 周后屈膝达90°,4~6周达120°,可去除支具。8~12 周后屈膝达正常角度。6个月可开始慢跑,依据肌肉力量恢复情况参加不同程度体育活动。
1.4 临床效果及影像学评估
患者术后1周内完成膝关节平扫+重建CT(西门子双源64 排螺旋CT,德国)进行影像学评估,采用PACS系统内置测量功能对术后骨道中心点位置、骨道长短径进行测量,并结合先前研究中提到的理论公式[6],将长短径测量值与公式计算得出的理论值进行比较分析。其中股骨骨道中心位置采用Bernard 和Hertel等[7]提出的四分法进行测量,如图1(A)所示,测量股骨外髁沿Blumensaat’s线的全长距离L、股骨髁间窝的高度H、骨道中心至最后外侧股骨髁软骨下边缘l 和骨道中心至Blumensaat’s 线距离h,并以l/L×100%和h/H×100%计算比例。胫骨骨道采用Taukada[8]等提出的方法,如图1(B)所示,测量胫骨平台内侧缘至外侧缘的水平距离L,前缘至后缘的垂直距离T,骨道中心点至胫骨平台前缘的距离t,骨道中心点至胫骨平台内侧缘的距离l,并以t/T×100%和l/L×100%计算比例。理论值依据既往发表研究中的公式进行计算[6],假设圆形骨道和改良后的骨道与移植物完全匹配,则两骨道截面积相等,因此我们可以利用面积公式计算理论值。D 代表圆骨道直径,Major代表锉修后骨道长径,Minor代表短径,根据面积公式可分别计算出胫骨骨道长短径与圆骨道直径的关系Maj=+4Min,股骨骨道长短径与椭圆骨道直径的关系D2=Maj×Min。例如,移植物直径为8 mm时,需要制备短径为5 mm 的圆矩形骨道,简称5 调8。胫骨骨道先用直径5 mm的骨钻钻取骨道,再用骨道锉依据圆矩形骨道理论值将骨道长径调整为11.1 mm,短径维持5 mm不变,骨隧道口即为圆矩形。
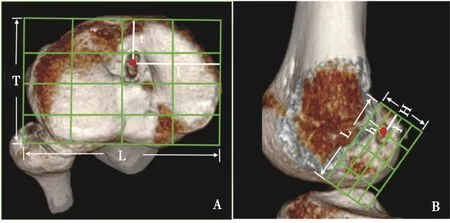
图1 骨道中心点位置数据测量示意图
图2 骨道长短径测量示意图
患者术前及术后2年随访获得的临床功能评分,包括Tegner 评分、Lysholm 评分、IKDC 主观功能评分。KT-2000(Knee Ligament Athrometer,Medmetric,USA)测量数据,评估膝关节前后向稳定性,统一取屈膝30°位,132 N拉力下胫骨前移的距离作统计分析。
1.5 统计学方法
采用SPSS 24.0 软件系统(SPSS,Chicago,IL,USA)进行数据统计分析。患者手术前后Tegner 评分采用Mann-Whitney 秩和检验,Lysholm 评分和IKDC评分,以及KT2000 的差异、骨道长短径测量值与理论值的比较采用配对样本t检验,数据描述采用中位数或均值±标准差表示,P<0.05为差异具有统计学意义。
2 结果
本研究纳入的30 例患者术中及术后随访过程中均未出现骨道破裂、关节感染、移植物断裂等情况。术后骨道长短径的CT 测量值如表1所示。纳入分析的30 例患者中移植物直径为7 mm 者为10 例,直径为8 mm者为20例。将CT实际测量值对比标准化计算所得理论值,发现胫骨端和股骨端长径测量值和理论值基本匹配,差异无统计学意义,而短径测量值和理论值相比偏大,且差异具有统计学意义(P<0.05)。
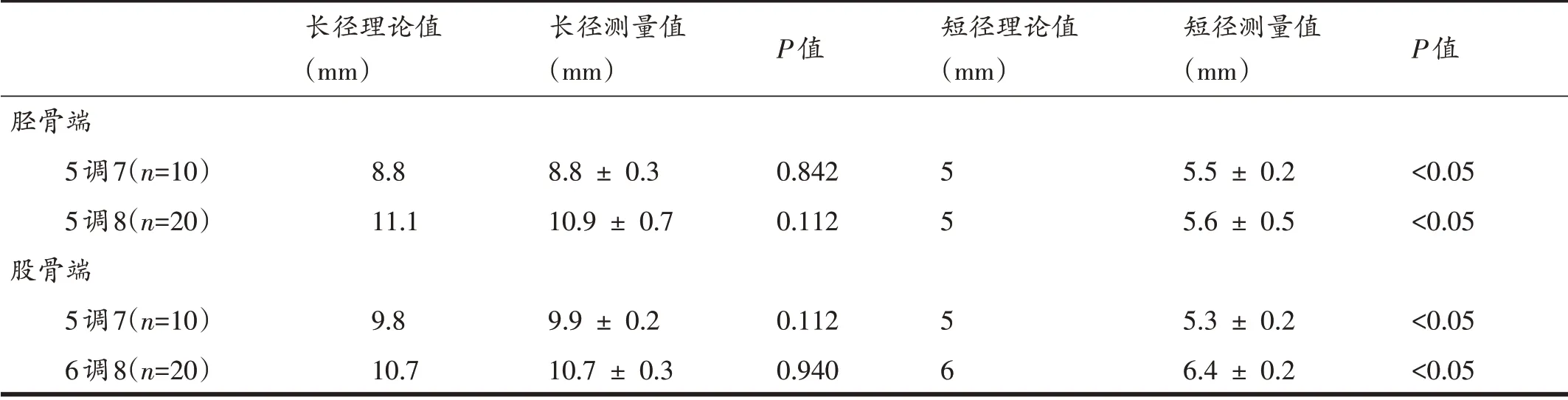
表1 骨道长短径CT测量值与理论值比较
股骨骨道中心点位置测量结果为:l/L 24.8±3.1%,h/H 33.2±2.0%;胫骨骨道中心点位置测量结果为:t/T 38.8±2.7%,l/L 43.4±1.8%,如表2所示。与既往研究数据进行比较,本研究中ACL-MIR术后胫骨及股骨骨道均基本达到解剖定位。
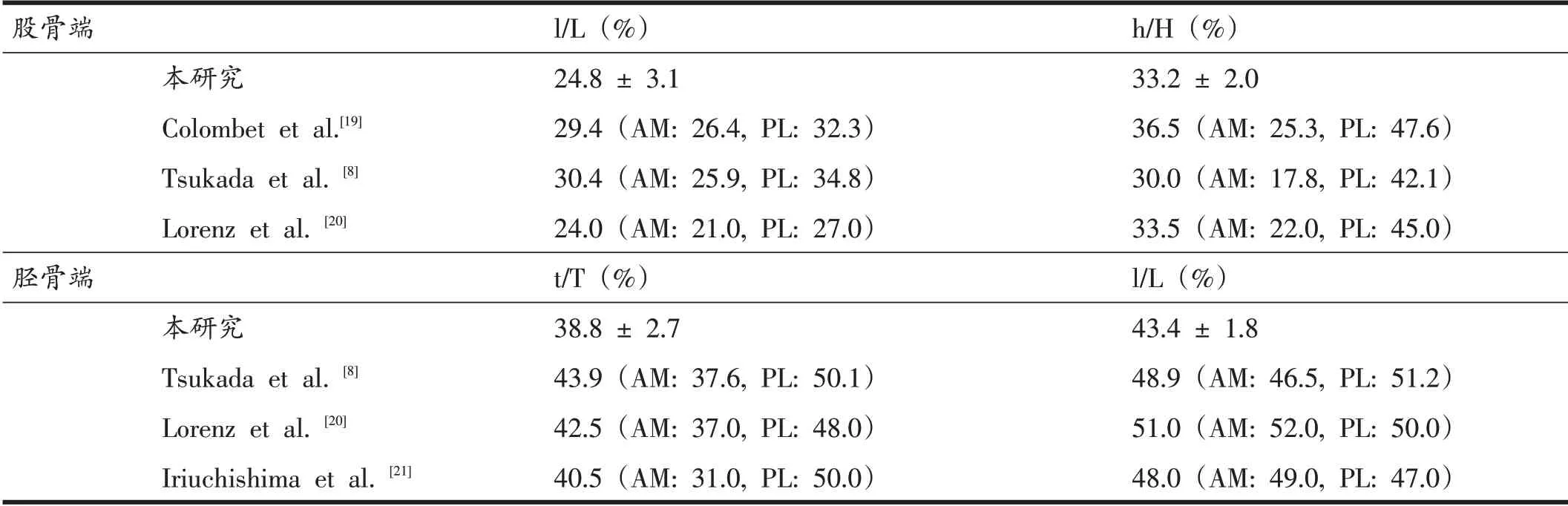
表2 本研究与既往研究中骨道中心点位置的比较
患者术后2年临床功能评分,包括Tegner 评分、Lysholm评分、IKDC主观功能评分,均较术前显著改善(P<0.001),达到满意临床效果,KT-2000术后2年随访结果为1.1±1.0 mm,较术前4.6±2.4 mm显著降低(P<0.001)。见表3。
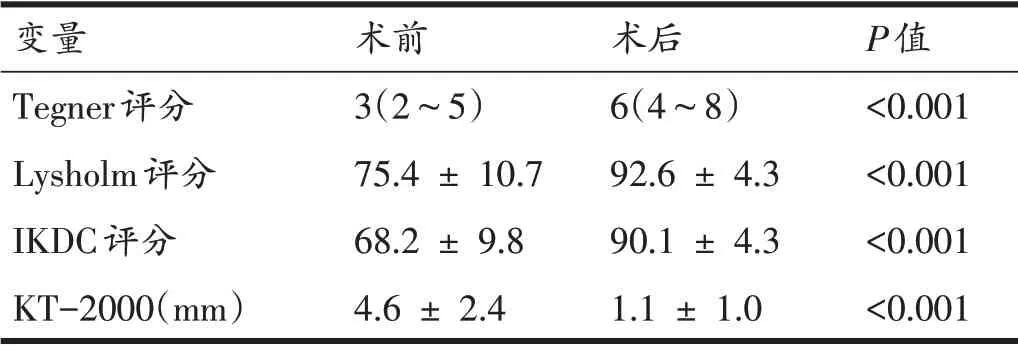
表3 患者手术前后临床功能评分及KT-2000比较
3 讨论
本回顾性研究中纳入的30例患者术后2年临床功能随访显示Tegner评分、Lysholm评分和IKDC 主观功能评分均较术前显著提高,达到满意的临床效果。KT-2000术后2年的随访数据表明,膝关节前后向稳定性亦较术前显著改善。关于双束ACL 重建技术,既往多数研究认为其相比单束ACL重建可以更好地恢复膝关节稳定性,认为双束重建技术的双骨道对于ACL 解剖止点的覆盖要优于单束重建[9-11],而解剖止点面积很大,只能将双束重建的四个骨道定位于双束各自中心点位置,通过在解剖位置重建来更大程度地恢复原始ACL 的生物力学特性[12]。生物力学止点重建并非首要以解剖中心点定位,而是首先考虑生物力学因素,通过模拟生物力学止点的形态改变了骨道的形态,同时也改变了移植物的形态,将移植物前后向直径增加,左右径减小,变得更加扁平,但这并未影响膝关节前后向稳定性,虽然理论上移植物左右径减小可能会影响抵抗膝关节前后向位移的力量,但生物力学止点为移植物抵抗应力集中区域,我们认为此止点区域覆盖面积的增加应该会更好地恢复ACL 的生物力学特性,包括抵抗前后向位移和抵抗旋转的力量。
ACL生物力学重建术中以骨道锉修据理论值进行骨道锉修,并辅以关节镜下比例尺标准化,本研究于患者术后CT 冠状面及矢状面对关节腔侧骨道口长短径进行测量分析,结果显示胫骨端和股骨端长径测量值和理论值基本匹配,无统计学差异,而短径测量值和理论值相比则偏大,此结果符合预期。分析原因如下:骨道长径最终为标准化锉修所得,理应与理论值相符,而短径为利用5 mm或6 mm直径骨道钻直接钻取所得,可能骨道口爆裂效应或骨道锉修过程对松质骨的挤压。但短径与理论值误差控制在0.5 mm左右,对临床效果影响甚微,动物实验验证了改良骨道形态有助于早期腱骨愈合,而未观察到骨道匹配误差会带来负面影响[13],且临床随访也证实椭圆形骨道术后移植物成熟度优于圆形骨道[14],本研究术后2年临床功能随访结果亦说明了这点。此部分结果表明应用TT 技术可以依据理论值调整骨道参数,顺利完成生物力学止点重建。
关于骨道定位,与AMP 技术或OI 相比,TT 技术具有其独特的优势,如更少的手术切口、更短的手术时间、平行的骨道、更低的翻修风险等[2,15,16]。然而,其最大的局限性来源于股骨骨道的定位依赖于胫骨骨道的方向和位置,往往使制备的胫骨骨道位于足印区偏后,而股骨骨道偏高至髁间窝顶,甚至偏离足印区[17]。理想的定位结果是移植物重建于ACL 止点的解剖中心点,然而这将会使胫骨骨道制备的起始点非常靠近胫骨近端[17],研究显示这个起始点位置距离关节线仅有11.10 mm[18],这必然会对胫骨端移植物固定产生影响。如果采用骨-髌腱-骨重建,还会造成移植物与骨道不匹配的问题[18]。Bhatia 等通过在膝关节标本上应用TT 技术制备股骨骨道发现,当胫骨骨道小于9 mm时,股骨骨道难以达到解剖定位,而当结合靠近近端的胫骨骨道起始点及9 mm或以上直径的胫骨骨道时,股骨骨道可以实现解剖定位[5]。应用TT技术进行生物力学止点重建时,当移植物直径大于7 mm 时,短径为5 mm 或6 mm 的骨道对应的长径均大于9 mm,给予了股骨骨道定位时充足的空间,以完成更准确的股骨骨道定位。本研究利用Bernard 和Hertel[7]提出的四分法以及Taukada 提出的方法分别测量了股骨骨道中心点的位置和胫骨骨道中心点的位置,并与既往利用CT对膝关节标本进行骨道定位评估的系列研究进行对比[8,19-21](见表2)。股骨骨道中心点位于Blumensaat’s 线水平的股骨外侧髁长度的后24.8%和高度的上33.2%,与文献中前内侧(anteromedial,AM)束和后外侧(pos⁃terolateral,PL)束中心点位置数据对比,并未出现股骨骨道偏高至髁间窝顶,而是位于解剖中心点范围。胫骨骨道中心点位于胫骨长度的前38.8%和宽度的内43.4%,与文献数据对比,胫骨骨道中心点较ACL 整个止点的中心点偏前,较AM 束中心点偏后,且更偏近内侧,我们考虑这主要与生物力学止点中心并非在AM束和后PL束正中,而是略偏向AM束,而且应力集中区域靠近内侧,沿内侧髁间嵴狭长分布有关。
本研究为病例系列研究,主要对应用TT技术进行生物力学止点重建的患者进行研究,不足之处为未采用对照组对比分析,而是将自身作为对照,对比术前、术后的临床功能,而骨道测量方面是与理论值和既往文献进行比较分析,利用AMP 技术进行生物力学重建与解剖单束重建进行对比研究将是进一步研究的方向。
综上,本研究通过分析30例应用TT技术进行生物力学止点重建的患者的临床资料,发现生物力学止点重建患者术后可以取得良好的临床效果,术后CT评估显示骨道锉修效果基本与理论值匹配,胫骨骨道定位更偏内侧,而经TT 技术定位股骨骨道时,可充分利用胫骨骨道长径增加后的空间,完成股骨骨道解剖定位,对生物力学止点重建及习惯选择TT 技术进行ACL重建的术者具有一定的临床指导意义。

