特发性黄斑裂孔手术前后黄斑区脉络膜厚度变化
韩 悠,席瑞洁,陈鹏飞,史俊芳,戴 丽,郝玉华
0 引言
近年来随着频域相干光断层深度增强成像技术(enhanced depth imaging spectral-domain optical coherence tomography,EDI SD-OCT)的出现,人们在许多视网膜或脉络膜疾病中均观察到了脉络膜厚度的变化,并提示脉络膜厚度的变化与脉络膜血供及炎症有关[1-4]。特发性黄斑裂孔(idiopathic macular hole,IMH)可严重侵害患者的中心视力降低生活质量,但其确切发病机制尚未完全明了。有研究者应用EDI SD-OCT测量IMH患者脉络膜厚度,并推测脉络膜厚度及脉络膜血流的变化和IMH的发病之间可能存在着一定联系[5]。但少有研究观察IMH患者玻璃体切割术后中心凹周围脉络膜厚度的变化规律。本研究观察了IMH手术前后黄斑区脉络膜厚度的变化,探讨玻璃体切割手术联合气体填充对IMH黄斑区脉络膜血流的影响,为IMH的治疗提供理论指导。
1 对象和方法
1.1 对象收集2014-05/2015-12就诊于我院的单眼IMH患者56例56眼纳入本研究,其中男8例8眼(14%),女48例48眼(86%)。右眼32只,左眼24只。年龄44~86(平均63.80±6.74)岁。病程7d~24mo(平均4.02±4.42)mo。根据Gass分期:Ⅱ期黄斑裂孔11眼,Ⅲ期黄斑裂孔22眼,Ⅳ期黄斑裂孔23眼。病例入选标准:(1)经SD-OCT确诊为IMH;(2)具有手术依从性;(3)随访时间大于6mo。病例排除标准:(1)屈光度>-6.00D;(2)合并其他眼部疾病,如视网膜脱离、年龄相关性黄斑变性、视网膜色素变性、炎症、外伤、眼部手术史等;(3)合并影响眼部的全身性疾病者,如肾功能衰竭、糖尿病等;(4)心、脑血管等全身疾病不能耐受手术者。所有入选患者均签署知情同意书,并通过伦理委员会审批。
1.2 方法所有患者术前均行病史采集、最佳矫正视力、眼压、双眼裂隙灯检查、双眼间接眼底镜检查、双眼光学生物测量(IOL Master)检测人工晶状体度数,利用EDI SD-OCT测量脉络膜厚度。所有患者均采用传统三通道平坦部玻璃体切除术(par plana vitrectomy,PPV),内界膜(internal limiting membrane,ILM)吲哚菁绿染色,剥除ILM,并注入12%C3F8,封闭手术切口,嘱患者保持面朝下低头体位。术前检查存在晶状体混浊者行玻璃体手术的同时联合超声乳化吸出+人工晶状体植入。术后随访6mo。
术前和术后1、3、6mo在EDI模式下以8.8mm线段对后极部黄斑中心凹处进行0度,90度扫描,且每张图像均由100张扫描图叠加成像。视网膜色素上皮细胞(retinal pigment epithelium,RPE)层外界缘和巩膜内界之间的垂直距离定义为脉络膜厚度。所有测量均由两位经验丰富的医生独立完成,并分别测量3次,最后取平均值作为测量数据。脉络膜厚度测量位点包括:黄斑中心凹下脉络膜厚度(subfoveal choroidal thickness, SFCT)和距中心凹1、3mm的鼻侧(NCT1mm、NCT3mm)、颞侧(TCT1mm、TCT3mm)、上方 (SCT1mm、SCT3mm)和下方(ICT1mm、ICT3mm)脉络膜厚度值。
统计学分析:采用SPSS 21.0分析数据,计量资料采用均数±标准差表示, 重复测量的数据分析采用重复测量方差分析法,若差异有统计学意义,则进一步采用LSD-t法进行多个样本均数间的两两比较,以P<0.05为差异有统计学意义。对研究对象的年龄、性别、眼别、病程、裂孔分期及术前SFCT进行Spearman相关分析,以P<0.05为差异有统计学意义。
2 结果
2.1 手术前后SFCT比较手术前后不同时间平均SFCT比较差异有统计学意义(F=4.907,P=0.006)。术后1mo SFCT值与术前相比明显升高,差异有统计学意义(P<0.05),之后便逐渐降低,到术后6mo时基本降至术前,术后1、3、6mo SFCT值变化两两相比差异均无统计学意义(均P>0.05),见表1。
2.2 手术前后距中心凹1和3mm各方位脉络膜厚度比较术前及术后1、3、6mo时距中心凹下方3mm处的脉络膜厚度值呈逐渐增高趋势,但是各个测量时间点的ICT3mm值两两比较差异均无统计学意义(P>0.05)。而NCT1mm、NCT3mm、TCT1mm、TCT3mm、SCT1mm、SCT3mm、ICT1mm脉络膜厚度均未出现类似ICT3mm脉络膜厚度逐渐增高的情况,见表1,图1。ICT1mm手术前后不同时间相比差异有统计学意义(F=4.016,P=0.01)。术后1mo ICT1mm最厚,但与术前相比差异无统计学意义(P>0.05),术后6mo与术后1mo ICT1mm相比差异有统计学意义(P<0.01),脉络膜厚度再次变薄。TCT1mm术前与术后不同时间相比差异有统计学意义(F=3.487,P=0.027);术后3mo时脉络膜厚度增厚,与术前相比差异有统计学意义(P<0.05),但术后6mo脉络膜厚度逐渐变薄。NCT1mm和SCT1mm手术前后各时间点相比差异无统计学意义(P>0.05),见表1。
2.3 IMH患者患眼术前SFCT值与年龄、性别、眼别、病程、裂孔分期相关分析患者年龄、性别、眼别、病程、裂孔分期与术前SFCT的相关分析显示,均无明显相关性(rs年龄=0.214,P=0.23;rs性别=0.323,P=0.16;rs眼别=0.258,P=0.21;rs病程=0.351,P=0.13;rs裂孔分期=0.274,P=0.19)。
3 讨论
近年来,随着眼科诊疗技术及设备的不断提高和完善,人们推测脉络膜、视网膜的血管改变可能与IMH的发生有关[6-8], 有文献发现脉络膜血流和IMH发病之间存在着一定的联系,脉络膜血流降低可能是IMH形成的诱因[8]。EDI SD-OCT能方便、直观、清晰地观察到脉络膜的全层结构,并测量其厚度,引起了脉络膜厚度和IMH发病机制的研究热潮。本研究通过测量玻璃体手术治疗IMH后脉络膜血流的变化,进一步推测IMH形成和脉络膜厚度变化之间的因果关系,并探讨气体填充术对黄斑区脉络膜血流的影响。

图1 同一患者手术前后EDI SD-OCT A:术前;B:术后1mo;C:术后3mo;D:术后6mo。
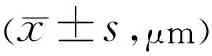
表1 手术前后各位点脉络膜厚度值
研究显示IMH患者SFCT值术后1mo时一过性增加,3、6mo时下降并接近术前水平。我们分析术后1mo SFCT值明显升高的原因为手术过程影响了脉络膜血流进而造成脉络膜厚度一过性增加。Nobuaki等[9]研究发现在玻璃体手术治疗IMH后,视盘周围RNFL的厚度会发生短暂性的增长,在术后1mo时盘周RNFL厚度较术后3、6mo时明显增厚,认为这种短暂性的增厚是术后内层视网膜发生一过性的水肿所致。我们前期研究结果也显示:玻璃体手术治疗IMH后中心小凹视网膜厚度有一过性的增长,考虑其与内层视网膜水肿有关[10]。视网膜水肿的原因可能是手术过程中内界膜撕除时对中心凹处视网膜的机械损伤,进而刺激炎症因子,如NO、前列腺素E2、白细胞介素-1β等生成增加,从而促使血管扩张视网膜组织水肿。脉络膜血管同视网膜血管一样可进行收缩和舒张,故在术后早期炎症因子同样作用于脉络膜毛细血管,造成脉络膜血管扩张,进而导致脉络膜的增厚。术后3、6mo时随着黄斑区各层结构的逐渐愈合SFCT值反而呈逐渐降低的趋势,术后6mo时SFCT值接近术前水平。从另一方面证明IMH形成过程中,脉络膜血流下降、厚度降低在先,进而发生IMH。因为若脉络膜厚度降低是由IMH形成造成的话,那么随着IMH术后逐渐的解剖愈合,脉络膜厚度也应随之出现不同程度的升高。但本研究未出现上述现象。
进一步观察发现,ICT3mm在术后1、3、6mo时呈逐渐升高的趋势,但各个时间点之间两两相比均无明显差异。Seong等[11]对黄斑前膜(macular epiretinal membrane, MEM)和IMH两类疾病进行手术,观察术后脉络膜厚度变化,发现MEM组术后早期(1wk)各观察位点的脉络膜厚度值均暂时性升高,而IMH组术后早期仅黄斑区下方脉络膜厚度明显升高,余位点无明显差异。分析原因认为与有无填塞气体相关。即IMH术后玻璃体腔内填充的长效气体对脉络膜有压迫的作用,而脉络膜本身也有收缩的功能[12]。因为患者体位的影响,下方位点受气体压迫作用最小,且在气体逐渐吸收的过程中,下方脉络膜是最先解除气体压迫作用的,故脉络膜厚度相应增厚。本研究采用12%C3F8眼内填充,术后15~25d气体完全吸收,术后1mo时各位点脉络膜厚度仍有差异,充分说明长效气体尽管增加手术成功率,但其对脉络膜血流的影响应受到重视。
我们进一步分析了距中心凹周围1mm处的脉络膜厚度值变化规律,发现距中心凹周围1mm处各位点脉络膜厚度在术后早期均有增高趋势,TCT1mm在术后3mo达到峰值,ICT1mm在术后1mo达到峰值,但随着术后时间延长,脉络膜厚度逐渐变薄,其中尤以ICT1mm变化明显,几乎恢复到术前水平,术后6mo与术后1mo脉络膜厚度差异显著。中心凹周围1mm处脉络膜厚度变化之所以与中心凹周围3mm处不同,可能与距离中心凹较近有关,其变化规律接近SFCT值变化规律。
术后黄斑中心凹周围不同区域脉络膜厚度不同,是否对视功能产生影响,空气填充与长效气体相比是否有类似现象均有待于进一步对比观察。本研究仍有一定局限性,术后随访时间较短,术后更长时间内脉络膜厚度的变化还有待进一步研究。
综上所述,脉络膜厚度降低可能是IMH形成的原因,玻璃体手术治疗IMH后脉络膜厚度值变化与位置有关,可能与术中填塞气体的压迫作用有关。

