宫腔镜手术治疗子宫内膜息肉的效果观察及并发症发生率影响分析
辽宁省本溪市中心医院妇一病房 (辽宁 本溪 117000)
内容提要: 目的:分析子宫内膜息肉患者行宫腔镜手术治疗的临床价值。方法:择取本院于2016年1月~2017年1月接收的100例子宫内膜息肉患者,采用随机数字表法的形式分为研究组和对照组,每组50例。研究组实施宫腔镜处理,对照组实施基础治疗。记录两组治疗的临床指标,治疗效果以及并发症发生率。结果:研究组治疗后月经量评分、TNSS、TESS分值以及子宫内膜厚度优于对照组;研究组治疗后总有效率高于对照组(P<0.05);研究组并发症发生率低于对照组(P<0.05)。结论:宫腔镜治疗子宫内膜息肉的临床价值显著,其临床指标合理改善。
子宫内膜息肉的发病原因目前并不十分确定,只是认为患者出现内分泌失衡情况,可能会造成月经紊乱,从而引发子宫内膜息肉[1]。目前对子宫内膜息肉治疗的主要方法为吸刮术,但是复发率较高,出血情况也十分严重。在宫腔镜技术的不断发展下,对子宫内膜息肉的治疗得到提升[2]。针对于此,文章以100例子宫内膜息肉患者为研究,评定宫腔镜治疗价值。
1.资料与方法
1.1 临床资料
在2016年1月~2017年1月,本院纳入子宫内膜息肉患者100例,以随机数字表法形式均分为研究组(n=50)和对照组(n=50)。研究组中,年龄区间24~56岁,平均(25.6±2.7)岁;对照组中,年龄区间27~61岁,平均(29.4±3.3)岁,基线资料对比,组间无统计学意义(P>0.05)。
入选标准:①经过检查确诊;②对研究知情,签署同意书。排除标准:①子宫内膜癌;②器官衰竭;③凝血功能障碍。
1.2 方法
对照组治疗流程:手术前进行妇科检查,患者需要确保手术前6h内禁食禁饮,护理人员引导患者排空膀胱,对患者阴道和宫颈消毒后,进行局部麻醉。对宫腔深度探查,宫腔镜记录子宫内膜息肉体积和数量。
研究组治疗流程:术前半日患者行米索前列醇或者宫腔插管,以此软化宫颈管,切除息肉。如果出现多发息肉情况,患者希望有生育能力,则切除浅层内膜,对不需要生育能力的患者,息肉切除时,联同切除内膜2~3mm。对绝经患者,切除息肉时,切除增厚内膜。
1.3 观察标准
(1)月经量分值评定[3]:其中在21~35d正常月经周期,经量正常,判定为0分;月经周期提前或者延迟7~14d,月经量增多或者减少50.00%,判定为1分;月经周期推迟或者提前时间>14d,月经量增多或者减少>80.00%判定为2分;月经不规律判定为3分;(2)TNSS以及TESS分值判定[4]:分数越低表明临床反应等越低。(3)子宫内膜厚度评定[5]:通过B超测定子宫内膜变化,医师进行分值记录;(4)总有效率判定:有效为患者经期正常,经量正常;改善为患者经期延迟以及提前较轻;无效为无任何好转。(5)记录并发症发生情况。
1.4 统计学分析
以SPSS17.0软件作为评定100例数据的基准。两组治疗前后月经量分值、TNSS、TESS分值、子宫内膜厚度对比用±s表达,采用t检验;两组总有效率和并发症发生率比较用率(%)表达,行χ2检验,P<0.05为统计学意义存在。
2.结果
2.1 研究组和对照组治疗前后月经量评分对比
研究组治疗后月经量评分优于对照组,两组对比具有统计学意义(P<0.05),具体见表1。

表1.两组治疗前后月经量分值比较(分)
2.2 两组治疗前后TNSS、TESS分值对比
表2数据分析,治疗后研究组TNSS、TESS分值优于对照组,两组对比存在统计学意义(P<0.05)。
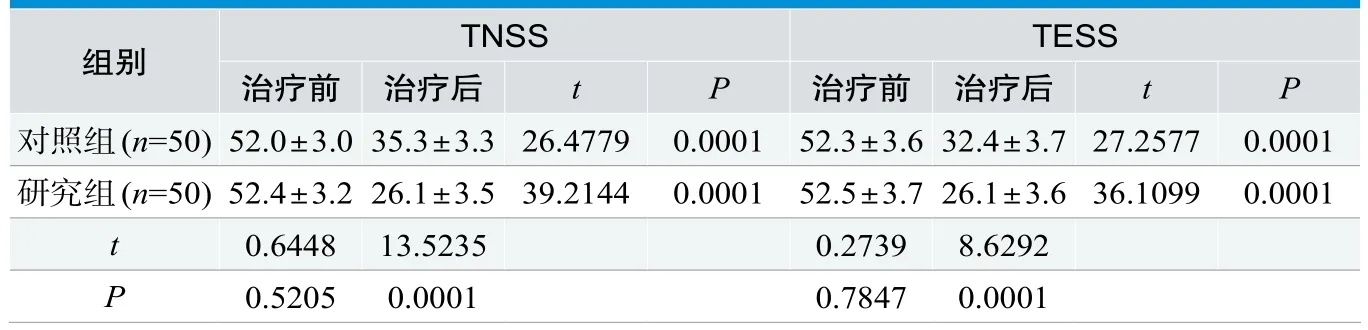
表2.两组治疗前后TNSS、TESS评分比较(分)
2.3 研究组和对照组子宫内膜厚度对比
治疗后研究组子宫内膜厚度改善优于对照组(P<0.05),具体见表3。

表3.两组子宫内膜厚度比较(mm)
2.4 研究组和对照组总有效率分析
研究组治疗后总有效率高于对照组(P<0.05),具体由表4可知。

表4.两组总有效率对比
2.5 两组并发症发生率对比
研究组总并发症发生率2例(4.00%)低于对照组9例(18.00%),组间比较χ2=5.0051,P=0.0252。其中研究组出现1例宫腔感染,1例尿潴留;对照组出现2例宫腔感染,3例尿潴留,1例子宫穿孔,3例一过性发热。
3.讨论
子宫内膜息肉的常见反应为月经紊乱,阴道出血,经期疼痛甚至是不孕不育。基础药物救治无法达到治疗作用。因此目前手术治疗为主要方式,但是手术所采用的吸刮以及摘除手术等方法严重损伤患者子宫,同时摘除息肉也不完全,术后依然会出现息肉残存的问题,导致复发率提升。所以在宫腔镜技术的不断完善下,临床开始大力普及这一方式。
通过宫腔镜手术处理,定位准确,损伤程度轻,安全性高。同时并发症也较少,本文研究中,研究组总并发症发生率2例(4.00%)低于对照组9例(18.00%),组间对比具有统计学意义,证实宫腔镜治疗的合理性。同时研究组治疗后月经量评分、TNSS、TESS分值以及子宫内膜厚度优于对照组;研究组治疗后总有效率高于对照组(P<0.05),通过这一数据也说明宫腔镜相比较于其他方法,更为准确,对患者损害更小。
综合上述结论,子宫内膜息肉患者行宫腔镜手术治疗的效果可行,提升总有效率的同时,降低并发症,这对于临床研究具有重要参考意义。

