连续性肾脏替代治疗对Ⅰ型心肾综合征患者心肾功能及预后的影响
韦华璋,傅 帆,鄢永安,刘小俭,周秋根,方全凤
(井冈山大学附属医院a.重症医学科; b.妇产科,江西 吉安 343000)
心肾综合征(CRS)是指心脏或肾脏出现急慢性功能衰竭,导致相应的肾脏或心脏功能受损的综合征,具有较高的发生率和死亡率[1]。CRS发病机制复杂,包括神经内分泌系统过度激活、肾血流状态改变、氧化应激和炎症反应等,以上事件共同导致肾小球滤过率下降,机体容量超负荷[2-4]。Ⅰ型CRS是指急性心力衰竭导致急性肾损伤出现的综合征[5]。随着心力衰竭发病次数的增加,心脏泵功能逐渐下降,机体容量负荷逐渐加重,药物治疗已不能改善病情[6]。连续性肾脏替代治疗(CRRT)可以连续、缓慢、等渗的清除体内过多的水分、毒素及炎症介质等,平衡交感神经系统和肾素血管紧张素醛固酮系统,维持心血管系统稳定[7]。目前,CRRT已成为CRS的主要治疗方法之一,可以有效移除患者体内过多的液体负荷,改善利尿剂抵抗[7]。但是关于CRRT对CRS患者心肾功能及预后的影响仍不明确[8]。为此,本研究通过回顾性分析42例Ⅰ型CRS患者临床资料,探讨CRRT对Ⅰ型CRS患者心肾功能及预后的影响。
1 资料与方法
1.1 一般资料
选取2017—2019年井冈山大学附属医院收治的Ⅰ型CRS患者42例,依据是否行CRRT,将患者分为CRRT组(n=23)和对照组(n=19)。纳入标准:1)符合Ⅰ型CRS诊断以及分型标准[9];2)血肌酐≥26.5 μmol·L-1;3)年龄≥18岁;4)患者签署知情同意书并经本院医学伦理委员会批准。排除标准:1)非Ⅰ型CRS患者;2)慢性肾脏病患者;3)肾移植患者;4)造影剂肾病患者;5)恶性肿瘤患者。
1.2 治疗方法
根据《中国心力衰竭诊断和治疗指南》[10]及病情需要,对照组患者限制每日液体入量2000 mL及摄入钠盐4.5 g,给予血管紧张素转化酶抑制剂或血管紧张素受体拮抗剂、β受体阻滞剂、地高辛、利尿剂等常规药物治疗。CRRT组在对照组治疗基础上联合CRRT,根据患者病情需要决定治疗次数。CRRT方法如下:采用右侧股静脉置管(双腔管路),使用费森尤斯血滤机及血液滤过器,血流量100~200 mL·min-1,前稀释方式,置换液流量30~35 mL·kg-1·h-1,使用枸橼酸钠抗凝,选择南昌大学第一附属医院置换液配方。治疗期间根据患者生命体征、中心静脉压、血气分析等病情需要调整CRRT参数及治疗时间,以维持内环境稳定。
1.3 观察指标
收集2组基线资料,包括性别、年龄、ICU住院时间、入科后第一个24 h的APACHE-Ⅱ评分和心力衰竭病因;记录2组治疗前及治疗后24、48、72 h一般情况指标(包括心率、呼吸频率、收缩压、体重)、心功能指标[包括左室舒张末期容积(LDV)、心输出量(CO)、左室射血分数(LVEF)、心指数(CI)]、肾功能指标[包括肌酐(Cr)、尿素氮(BUN)、B型钠尿肽(BNP)]的变化情况;观察2组住院病死、出院透析依赖发生情况。对2组患者进行随访,随访终点为在院死亡或者出院,出院时透析依赖定义为需要定期行血液透析。
1.4 统计学方法
2 结果
2.1 基线资料
2组患者的性别、年龄、APACHE-Ⅱ评分等基线资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。
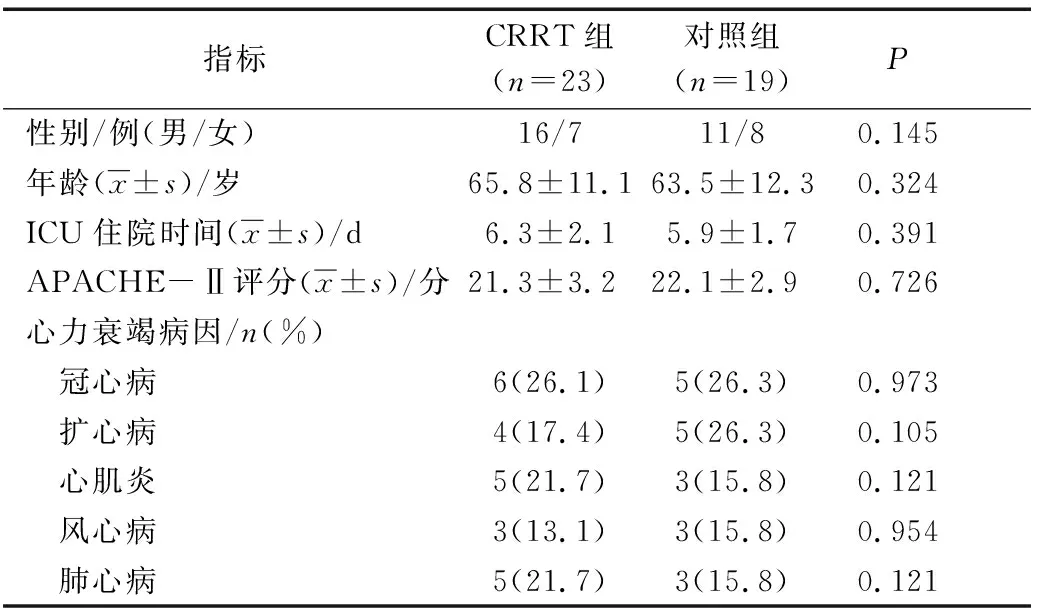
表1 2组基线资料比较
2.2 生命体征与心肾功能
与对照组相比,CRRT组心率、Cr、BUN、BNP值在治疗24 h后显著降低,呼吸频率在治疗72 h后显著降低,差异均有统计学意义(P<0.05或P<0.001);2组治疗后心功能各项指标比较差异均无统计学意义(P>0.05)。见表2。
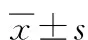
表2 2组治疗前后生命体征与心肾功能比较
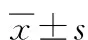
表2(续)
2.3 预后
CRRT组住院病死率、出院透析依赖率分别为17.4%(4/23)、13.0%(3/23),对照组分别为26.3%(5/19)、31.6%(6/19),2组住院病死率、出院透析依赖率比较差异无统计学意义(P>0.05)。
3 讨论
心脏和肾脏在内环境的动态平衡过程中具有重要作用,在生理功能上相互依存,在病理状态下也相互影响[11]。在美国开展的一项全国性急性失代偿性心力衰竭注册研究(ADHERE)[12],调查了105 000例急性左心衰竭住院患者,发现其中30%患者有慢性肾功能不全病史,21%患者血清肌酐水平高于2.0 mg·dL-1,9%患者肌酐水平高于3.0 mg·dL-1。MC ALISTER等[13]发现在754例门诊心力衰竭患者中,17%患者血清肌酐清除率<90 mL·min-1,31%心功能Ⅲ级和39%心功能Ⅳ级(纽约心脏病协会分级,NYHA)患者的肌酐清除率<30 mL·min-1。心力衰竭和肾功能不全常常共存于同一患者,即CRS,是ICU内常见的急慢性疾病,显著增加疾病的复杂程度、死亡风险及医疗费用[14]。CRS分为5型,其中Ⅰ型CRS是指心功能的急剧恶化,引起急性肾损伤[15]。此类患者往往因液体超负荷,利尿剂抵抗,需行CRRT治疗以滤除过多的水分,纠正内环境紊乱。BART等[16]研究发现使用CRRT超滤治疗急性失代偿性心力衰竭患者,发生急性肾损伤的风险更高。本研究回顾性分析了42例Ⅰ型CRS患者的临床资料,发现从CRRT治疗24 h后开始,血Cr、BUN等肾功能指标明显改善;但是,CRRT组患者的出院存在透析依赖的情况并没有明显改善,与PRINS等[17]研究一致。
既往研究[18]发现Ⅰ型CRS发病机制与交感神经激活、免疫炎性爆发反应有关。CRRT优势在于连续、缓慢地清除体内过多的水分、毒素及炎症介质等,较袢利尿剂更快地纠正钠盐平衡,对血清电解质几乎没有影响,可精确地移除水分[19]。本研究发现患者在CRRT治疗24 h后心率下降明显,在治疗72 h后呼吸更平稳,其与CRRT减少液体负荷及清除炎症介质有明显的相关性。有研究[19]表明心率是心力衰竭患者病死率的重要危险因素之一。虽然本研究的CRRT组患者心率比对照组明显减慢,但是预后却没有明显差异。由此推测,Ⅰ型CRS患者心率下降只是症状有改善,并不能预测患者的预后。
BNP主要由心室分泌,是心力衰竭患者发生其他心血管事件的独立预测因素,同时也是肾脏滤过的重要标志[19]。BNP水平下降可降低心力衰竭患者的死亡率[11]。本研究CRRT组患者经治疗24 h后BNP已明显下降,但是其死亡率并没有明显下降。同时,本研究使用的心脏功能的相关指标LDV、CO、LVEF、CI等,在2组间并没有明显差异,提示CRRT组患者的心功能并没有得到有效改善,考虑原因可能与本研究的研究周期短、样本量小相关,有待于进一步研究。
综上所述,Ⅰ型CRS患者经CRRT治疗后短期内部分临床症状及肾功能明显改善,但是心功能无明显好转,住院病死率及出院后透析依赖情况依然较高。

