1例亚急性肝衰竭继发肝硬化患者非肿瘤性CA19-9水平显著升高
王春妍 张彦 郭远强 文君 李嘉
董某,男性,41岁,主因乏力、厌食、尿黄、发热1周于2016年5月23日入院。患者于发病前1周前无明显诱因出现乏力,伴周身酸懒,厌食,伴厌油腻,尿色加深至浓茶水色,同时出现发热,体温最高达37.6 ℃,伴畏寒,未予特殊处置体温可降至正常,无其他伴随不适,就诊于外院,查肝功能异常,收入院治疗。入院查体:体温36.5 ℃,神志清楚,精神可,皮肤巩膜中度黄染,未见肝掌及蜘蛛痣,心肺听诊未闻及异常,腹平软,无压痛及反跳痛,肝脾肋下未及,腹部移动性浊音阴性,双下肢无水肿。否认高血压、心脏病史,否认糖尿病、脑血管疾病病史,否认肝炎、结核、疟疾病史,否认手术、外伤、输血史,否认食物、药物过敏史。否认家族性遗传病史。发病前无明确肝损药物应用史。外院化验检查:肝功能(2016.5.23):ALT 1 054 U/L,AST 244 U/L,Alb 38.4 g/L,TBil 154 μmol/L。HBV血清标志物(2016.5.23):HBsAb阳性,HBsAg、HBeAg、HBeAb、HBcAb阴性。入院后,予以诊断急性肝炎 病因未定。
入院后各项检查结果回报:血常规(2016.5.24):白细胞计数8.31×109/L,中性粒细胞计数4.21×109/L,血红蛋白浓度165 g/L,血小板148×109/L。腹部彩超(2016.5.24):肝、胰、脾未见异常,胆囊情况结合临床,双肾未见明显异常。自身抗体(2016.5.24):抗dsDNA抗体阳性,余均阴性。甲状腺功能(2016.5.24)未见异常,肝硬度(2016.5.24)9.8 KPa,肝脏四维弹性(2016.5.24)F1,肝功能(2016.5.24)ALT 2 203 U/L,AST 1 032 U/L,GGT 212 U/L,ALP 186 U/L,Alb 38.9 g/L,TBil 162.6 μmol/L,DBil 137.9 μmol/L ,凝血功能(2016.5.24)15.9 s,INR 1.28。病毒分型(2016.5.24)均阴性,CMV-DNA(2016.5.24)<400 copies/mL,EMV-DNA(2016.5.24)<400 copies/mL,予保肝降酶退黄促肝细胞再生对症治疗。
虽经积极治疗,患者不适症状明显,黄疸逐渐加深,仍存在乏力、厌食,出现腹胀,6月5日复查肝功能ALT 546 U/L,AST 500 U/L,GGT 95 U/L,ALP 114 U/L,Alb 36.8 g/L,TBil 386.2 μmol/L,DBil 309.6 μmol/L ,凝血酶原时间19.2 s,INR 1.60。依据2018年版肝衰竭诊治指南,此患者予以诊断亚急性肝衰竭 原因不明[1],在内科保肝降酶退黄基础上,于6月5日行血液净化治疗。经5次血液净化治疗,患者症状缓解,复查腹部彩超(2016.6.17):肝脏形态大小正常,包膜光滑,肝实质回声均匀,肝内管道显示清晰,胆囊轮廓显示欠清,壁明显分离,腔内透声差,双肾未见明显异常。6月19日复查黄疸较前未见升高,凝血功能恢复正常,停用血液净化治疗,继续内科保守治疗。
因患者住院期间黄疸持续不退,数次查CA19-9水平逐渐明显升高,为除外消化系统肿瘤情况,患者于天津市某综合医院行腹部核磁(2016.7.18):肝右叶S7结节,肝左叶S2小囊肿,未提示消化系统肿瘤。PET-CT(2016.7.24)检查,结果提示 1.双肺尖,左肺下叶局限性气肿,双肺下叶局限性不张,双侧胸膜增厚;2.双侧肺门区及纵膈内多发淋巴结,代谢增高,考虑炎症;3.肝门区、腹膜后腹主动脉旁、肠系膜区多发小淋巴结,代谢未见异常;4.肝左叶S2小囊肿,脾大,前列腺增生伴钙化;5.中轴骨代谢弥漫增高,考虑反应性改变,未出现肿瘤性病灶。
经继续治疗,患者肝功能明显改善,发病2月余复查ARFI(2016.8.5):F4,肝硬度(2016.8.5):24.6 KPa,胃镜示(2016.8.5):食管静脉曲张(轻度),门脉高压性胃病,慢性非萎缩性胃炎,超声内镜(2016.8.5):食管黏膜下、食管周围、食管旁静脉曲张,胃底周围、旁静脉曲张。腹部CT(2016.8.18)提示考虑肝硬化,食管胃底静脉曲张,肝内多发小囊肿,脂肪肝?肝水肿?右肾小囊肿,腹腔内及腹腔后多发小淋巴结。依据上述检查结果,明确诊断为肝硬化。其肝功能、凝血功能及CA19-9、AFP水平变化见表1。
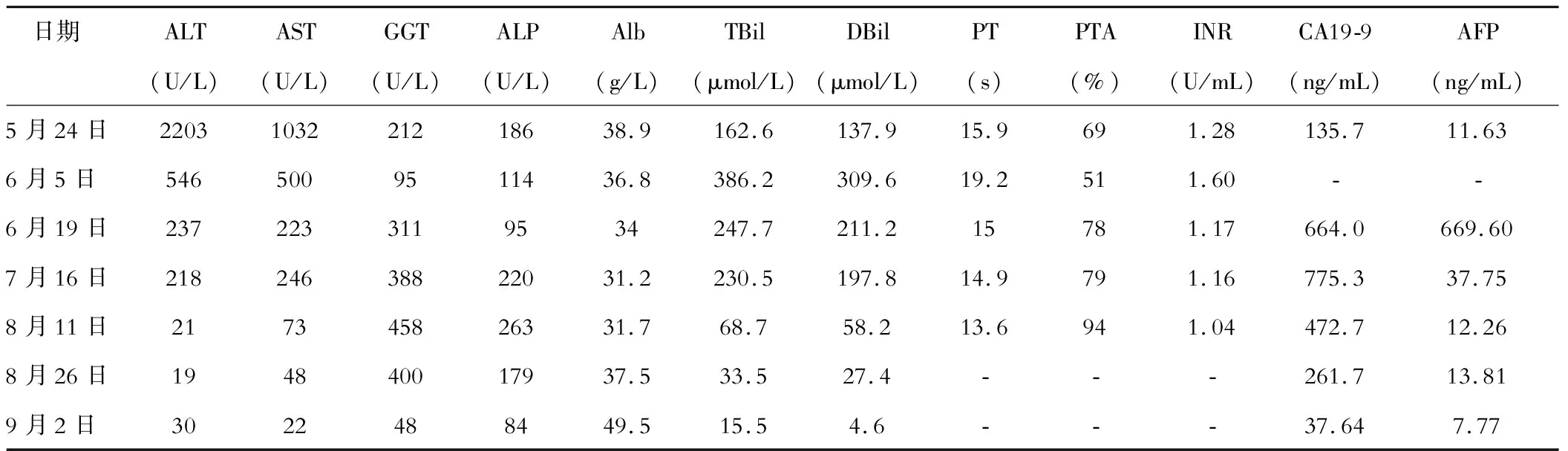
表1 肝功能、凝血功能及CA19-9、AFP水平变化
经治疗,患者肝功能明显恢复,于2016.8.30肝穿病理:肝穿组织中度炎症G3重度纤维化S4伴淤胆及轻度脂肪变性,不除外药物(或肝毒)性肝损伤可能性大。将患者肝脏病理送至复旦大学病理会诊,结果回报:肝穿刺标本相当于10余个小叶范围,小叶结构紊乱,小叶内散在点灶状坏死,肝细胞脂肪变性,以小泡为主,肝细胞内胆汁淤积伴毛细胆管扩张胆栓形成,门管区中度炎症水肿伴界面肝炎,小胆管扩张胆汁淤积伴胆栓形成,炎症坏死区可见嗜酸性白细胞浸润。Masson染色显示网状支架广泛塌陷,纤维间隔形成及个别假小叶形成。提示亚急性肝衰竭继发早期肝硬化伴重度胆汁淤积,高度怀疑由DILI所致。
讨论CA19-9 是一种黏蛋白型的糖类抗原,首次被 Koprowski 等于1979年从人结肠癌细胞株中提取出来,在血清中它以唾液黏蛋白形式存在,分布于正常胎儿胰腺、胆囊、肝、肠和正常成年人胰腺、胆管上皮等处,是存在于血液循环的胃肠道肿瘤相关抗原,作为肿瘤标志物被广泛运用于消化道肿瘤的诊断及预后判断。但有大量研究发现,CA19-9 在某些良性疾病中也可以升高,包括肝脏疾病(原发性硬化性胆管炎、原发性胆汁性胆管炎、慢性肝炎)、阻塞性黄疸、胰腺炎等[2-4]。国外有研究报道血清糖类抗原19-9水平与肝脏炎症程度轻重及肝脏纤维化程度密切相关[5]。
此例患者以不明原因肝功能异常入院,入院后病情进展迅速,出现肝脏功能衰竭,并继而进展至肝硬化。肝穿结果提示其发生原因可能与药物有关。随着病情迅速进展,患者CA19-9水平也明显升高,最高可达775.3 U/mL,且黄疸持续不退,一度认为与肿瘤相关,先后行腹部CT、腹部核磁及PET-CT检查后排除消化系统肿瘤,后期随着患者肝功能恢复,CA19-9水平逐渐下降至正常。
CA19-9在良性疾病中升至如此高的水平,尚不多见。其与AFP非癌性水平升高意义相似,提示肝脏损伤程度重,存在肝细胞再生及组织纤维化的可能,后期出现肝硬化可能性大,应及早预估患者病情发展并积极予以干预。