食管异物127例临床诊治分析
席克虎,侯赟
(兰州大学第一医院 耳鼻咽喉头颈外科,甘肃 兰州 730030)
食管异物(esophageal foreign body,EFB)是耳鼻咽喉科的常见急症之一,多见于儿童及中老年人,常见并发症有咽喉部及食管黏膜组织划伤、出血、溃疡,食管周围炎,食管穿孔、食管瘘形成,继而发生纵隔感染、纵隔脓肿甚至死亡,甚至损伤大血管致死亡。基于以上原因,对于EFB患者,应尽早行相应手术治疗取出[1]。2002年美国消化内镜学会(ASGE)指南建议所有EFB均应在24 h之内取出[2]。本文选取收治的127例EFB患者,对其临床特点进行分析,报道如下。
1 资料和方法
1.1 临床资料
回顾性分析2017年9—2019年12月于兰州大学第一医院以“EFB”为诊断住院治疗的127例患者的临床资料,其中,男64例,女63例,男女比例1.02∶1;年龄1~85岁,平均年龄(35.5±27.1)岁。≤6岁40例(31.5%),7~14岁9例(7.1%),15~40岁7例(5.5%),41~59岁45例(35.4%),≥60岁26例(20.5%);发病到医院24 h内就诊者103例(81.1%),24~72 h内10例(7.9%),>72 h共14例(11.0%)。
1.2 方法
入院时详细询问患者误吞病史、临床症状及行相关的体格检查可初步诊断为EFB,并进行必要的胸片、食管吞钡造影、胃镜、CT等辅助检查明确诊断,根据患者年龄、一般情况、异物种类、嵌顿时间及部位、有无相关并发症而分别采取硬质食管镜、颈侧切开、开胸手术等不同治疗方案。收集资料后,对其性别、年龄、异物种类、术前检查方法、嵌顿部位、嵌顿时间、临床症状、并发症及住院日等资料进行整理回顾性分析。
1.3 统计学处理

2 结果
2.1 临床症状
127例患者中,主诉和首诊症状发生率由高到低依次为:吞咽疼痛22例(17.3%),胸骨后疼痛20例(15.7%),恶心、呕吐18例(14.2%),吞咽困难13例(10.2%),余患者则兼有这几种症状。
2.2 术前诊断
127例患者中,术前经普通X线检查发现异物者63例(49.6%),食管吞钡造影检查44例(34.6%),电子胃镜检查14例(11.0%),CT检查102例(80.3%)。典型病例见图1~4。
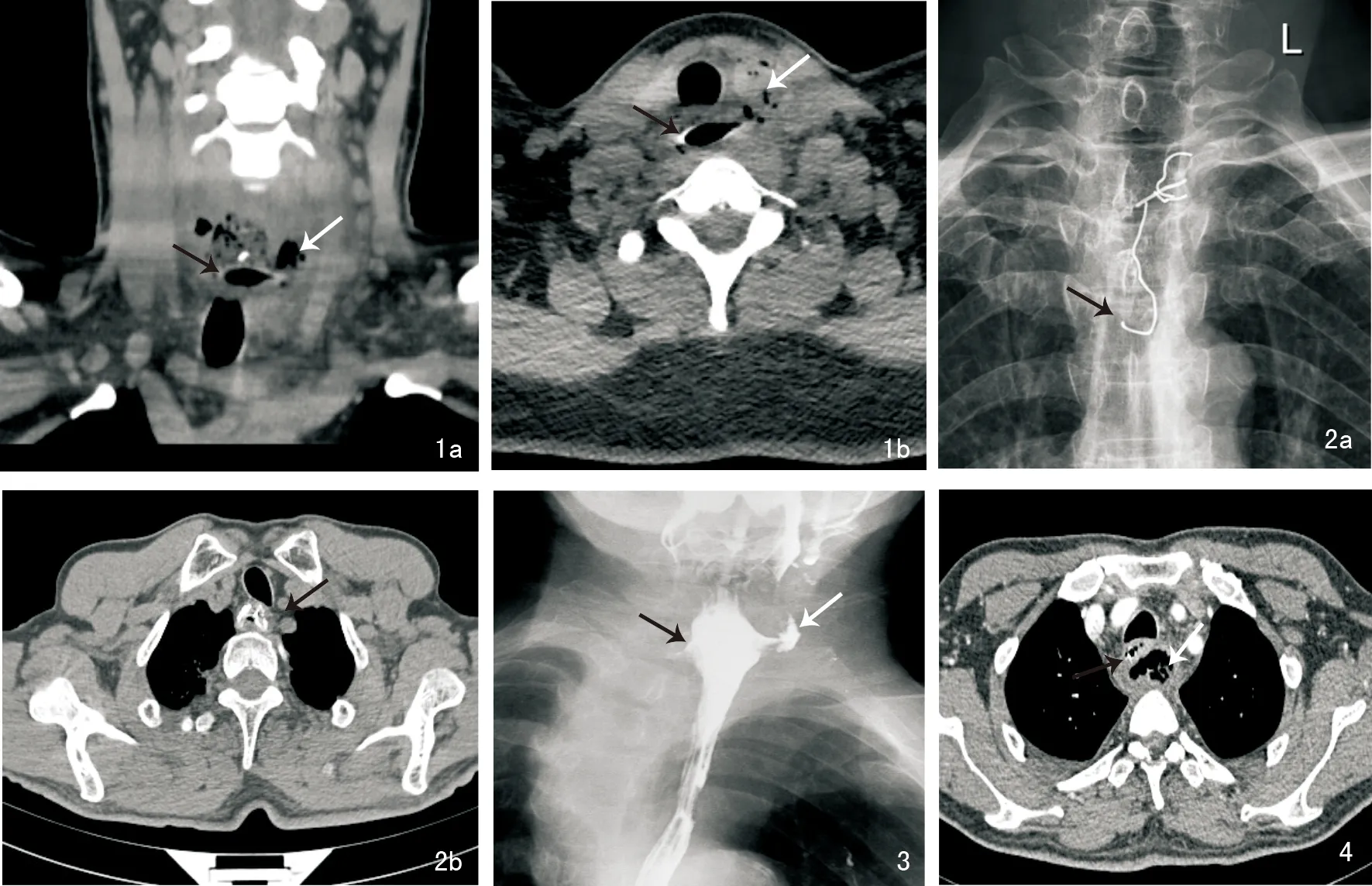
图1 冠状位CT(1a)显示枣核异物横向嵌顿于颈段食管(黑色箭头)并刺破左侧食管壁,枣核上方高密度异物影(术中证实为骨片),食管周围积气(白色箭头); 水平位CT(1b)显示枣核异物横向嵌顿于颈段食管并刺破左侧食管壁(黑色箭头),食管周围及左侧甲状腺积气(白色箭头) 图2 X线平片(2a)显示义齿挂钩嵌顿于主动脉弓上方食管内(黑色箭头),但不能显示义齿情况; 水平位CT(2b)显示义齿嵌顿食管内,并刺入食管壁(黑色箭头) 图3 食管钡餐检查显示食管上段钡剂潴留(黑色箭头),部分钡剂进入食管周围(白色箭头) 图4 水平位CT显示食管内异物(黑色箭头),食管周围后纵隔积气(白色箭头)
2.3 手术处理
119例(93.7%)患者经硬性食管镜检查后成功取出异物,食管内未见2例(1.6%),随访进入胃内后自行排出。6例(4.7%)中5例因假牙金属钩刺穿食管壁、1例因骨性异物嵌顿较紧,食管损伤严重,请胸外科医生分别行颈侧切开或开胸手术取出异物。本组病例住院日中位数为3 d,最短1 d,最长32 d,平均住院(4.21±4.46)d。
2.4 并发症的处理及预后情况
术前未见明显并发症者70例(55.1%),并发食管溃疡及食管周围炎者44例(34.7%),术后给予鼻饲饮食、广谱抗生素、质子泵抑制剂及胃黏膜保护剂治疗,2周后复查CT均治愈。食管穿孔者9例(7.1%),8例较小穿孔者予金属夹夹闭及鼻饲饮食、广谱抗生素、质子泵抑制剂及胃黏膜保护剂治疗后治愈,1例穿孔较大者请胸外科医生协助处理修补后治愈。颈部及纵隔气肿、脓肿2例(1.6%),请胸外科医生处理,放置引流装置,其中1例治愈,1例死亡。食管纽扣电池化学性烧伤者3例(2.4%),2例经留置胃管等治疗后无明显后遗症,其中1例患儿术后4个月并发食管瘢痕性狭窄,经反复4次食管镜下气囊扩张后治愈。
2.5 异物种类及嵌顿部位
根据异物的特质将EFB的种类分为:植物类(枣核)27例(21.3%),动物类(鱼骨、鸡骨、肉块)33例(26.0%),金属类(硬币、金属发卡、图钉)28例(22.0%),腐蚀性(纽扣电池)3例(2.4%),其他(义齿或义齿套、酒瓶盖、玉佩、笔帽、纽扣、围棋子等)36例(28.3%)。常见的EFB发生率由高到低分别为:枣核27例(21.3%),鸡骨25例(19.7%),义齿或义齿套23例(18.1%),硬币22例(17.3%),其他金属物品10例(7.8%),肉块5例(3.9%),纽扣电池3例(2.4%),其他12例(9.5%)。本组嵌顿部位位于第1狭窄 84例(66.1%),第2狭窄 43例(33.9%)。 具体见表1。
3 讨论
3.1 EFB嵌顿的生理解剖学基础
食管是连接口咽与胃的平滑肌肌性管道,全长有3个狭窄,第1狭窄位于食管入口处,为食管最狭窄部位,因而是EFB最好发的部位[3]。本组127例EFB患者,66.1%(84/127)的患者异物卡在食管第1狭窄部位,与文献报道相符[4-5]。儿童(≤14岁)患者中91.8%(45/49)的异物位于第1狭窄,而中老年(≥40岁)患者异物位于第1狭窄及第2狭窄各占50.0%(39/78)。Koirala等[6-7]报道儿童EFB好发于食管上段,中老年人则好发于食管中段,本组研究与之略有差异,但中老年人EFB嵌顿于第2狭窄的几率明显于儿童。

表1 不同年龄段异物类型与嵌顿部位
3.2 病因分析及异物类型与年龄分布的关系
EFB可发生在各个年龄阶段,但儿童及中老年人是高发年龄段,本组127例患者中,120例(94.5%)属于此年龄范围。儿童常见的原因如下:因好奇将各种物品含于口中,缺乏对危险物品的认识,因此儿童常见的异物类型有硬币等金属物品、纽扣电池、小玩具等;口腔防御反射未发育健全[8];小儿食管狭窄,受刺激时易发生痉挛而导致异物嵌顿[9];监护人缺乏正确引导及看护。本组研究的40例儿童食管异物中,22例为硬币,说明硬币类异物高发于儿童,与沈小飞等[10]报道的138例儿童食管异物中,74.2%为硬币的结果基本一致。成人常见的异物类型有动物骨头、肉团等食物类异物,与Umihani'c等[11]文献中报道一致。分析其原因可能有:成年人生活节奏快,进食速度快致咀嚼不充分,较大的肉块堵塞无法下咽;饮食时注意力不集中发生误吞;或大量饮酒后认知障碍吞食酒瓶盖。老年人则以枣核、义齿多见,老年人由于认知能力退化,吞咽器官神经、肌肉敏感性和收缩能力下降,在食用带有细小骨头肉类和带有枣核的粽子、年糕、茶水时易发生嵌顿;食管胃肠蠕动能力减弱;牙齿或义齿脱落,且食管穿孔高发[12]。
3.3 CT在EFB诊断中的应用价值
既往临床主要采用X线平片、食管钡餐等方法进行检查。X线片敏感性、阳性率较低,且不能显示异物与周围组织的关系。本组127例患者中,术前行普通X线检查发现异物者仅63例(49.6%)。食管钡餐虽能进一步明确在无异物存在,但无法对机体食管壁受损程度进行有效评估,存在一定局限性。若患者进行食管钡餐检查过程中出现食管破裂,导致钡剂渗入纵隔,会加重感染程度,且难以被吸收,清理较为困难,本组1例80岁患者在外院行食管钡剂检查,因合并食管穿孔食管周围脓肿致钡剂进入食管周围脓腔,加重纵隔感染,最终导致死亡。CT检查用于EFB检查中具有较高灵敏度、特异性,诊断精准性较高。薄层CT扫描及三维重建后可直观、 清晰显示出食管内异物部位、形态、向等信息,并可对异物周边组织损伤程度作出评估,如周边组织是否存在损伤或脓肿等并发症[9]。可为临床进一步制定手术治疗方案提供有力依据,减少漏诊、误诊几率,对提升治疗效果、改善患者预后有重要意义。
在检查方式的选择上,像硬币等金属异物首选胸片,胸片可快速明确异物位置及形状;对于动、植物性异物,常规CT检查。对于食管出血或可疑食管损伤穿孔患者,钡餐反而会引起大出血、钡剂会进入纵隔加重纵隔感染、呛入肺部加重病情等[13]。故EFB特别是怀疑食管穿孔的患者,钡餐检查应列为禁忌证。对非规则金属异物,结合X线平片及CT检查,利用CT扫描后的多种重建技术的联合应用,够发现普通X线检查不能发现的易透X线异物及其并发症征象,显示食管损伤程度,为食管异物的快速准确诊断提供可靠依据,对指导临床制定诊疗计划具有很好的价值[14]。本组中除22例硬币患者及3例酒瓶盖患者单纯行X线平片检查外,其余102例均行CT检查,明确了异物嵌顿的部位、方向及并发症,为临床治疗方案的选择提供有力的支撑。
3.4 治疗
EFB的取出方法包括:硬质食管镜下异物取出、Foley管法取出、外科手术切开取出术、电子纤维食管镜下异物取出等。而硬质食管镜下取异物是临床上最常用治疗手段。因其具有容易操作、成功率高、损伤小的优势。本组127例患者中,119例(93.7%)患者经硬质食管镜检查后成功在内镜下发现异物并取出。2例1.6%,经硬质食管镜检查后在内镜下未发现异物,后经检查证实异物掉入胃内,随访后自行排出。Foley管法取EFB较适用耳鼻咽喉科技术薄弱或无耳鼻咽喉科的基层医疗卫生机构,且适用于外形规则、表现平滑的异物(如硬币、钮扣、围棋子等),常在无麻或表面麻醉下进行,需要患者的配合。且往往“扑空”,不能一次成功,需要多次偿试,往往加重患者的痛苦。本组22例硬币异物患者均儿童,由于食管直径狭小,食管肌肉蠕动力量弱,因此EFB较成人可有更为严重的呼吸道及气管阻塞症状,故术中需要更为严格的气道保护,故我们均选择全麻插管下硬质食管镜检查异物取出术,手术操作简单、快捷,视野相对开阔,成功率高[10]。绝大多数EFB可经食管镜下异物取出术取出,行外科手术干预约占全部的 1%~5%[ 15 ]。对于一些特殊类型异物(如假牙)及异物嵌顿,伴有食管黏膜严重损伤、可疑穿孔,或已合并纵隔感染等并发症的异物,则需多科协作处理,甚至外科手术切开取异物,本组有6例(4.7%)患者(其中义齿5例,骨性异物1例)因异物嵌顿较紧,周围组织损伤重,出现食管穿孔、食管瘘、纵隔感染等并发症而行颈侧切开或开胸手术取出异物。电子纤维食管镜下EFB取出一般由消化内镜医生完成,多用于一些较小的无明显嵌顿的异物(如鱼刺、图钉、硬币、纽扣等)。本组有14例成人患者行电子纤维食管镜检查发现异物而不能取出遂来我科就诊。对于像义齿这类极其不规则的多刺异物行电子食管镜检查取异物时应特别谨慎。本组中1例特殊义齿食管异物,患者义齿已进入胃内,在当地医院行纤维胃镜检查并试图取出,结果致使异物嵌顿于主动脉弓平面下方并刺破食管壁而未能成功。
3.5 并发症的相关因素分析
EFB患者发生并发症的因素较为复杂,除患者自身因素外,还包括异物位置、大小、轴向等方面因素[15-16]。陈灼等[17]对653例EFB患者的并发症相关危险因素进行分析后发现,患者就诊时间≥48 h、存在强行吞咽史与摄入枣核、动物骨头以及摄入异物为横向的比例发生并发症的几率明显高于对照组。其他研究表明,边缘锋利、欠规则异物、异物滞留时间过长是造成重大并发症的危险因素,具有该特点的均属于危险EFB[18-19]。本研究中结果也显示,出现并发症者多发生于嵌顿异物为枣核、动物骨头等尖锐异物以及就诊时间≥48 h的患者,特别是假牙金属钩易嵌入,甚至穿透食管壁,损伤邻近组织,较难拖入食管镜中取出,需开胸手术。就诊时间晚导致异物滞留,食管壁继发水肿、炎症可能性大,且长时间压迫食管黏膜会造成黏膜缺血缺氧性坏死,致使食管糜烂溃疡发生几率增加[17]。有报道无论异物为何种类型,只要滞留时间超过24 h,食管穿孔、食管瘘形成的几率将明显增高[20]。此外,食管局部的水肿使食管腔变窄,黏膜本身质地变脆,在进行食管镜操作时也增大了机械损伤及黏膜撕裂伤的风险。本组9例食管穿孔患者均存在强行吞咽试图咽下,其中1例枣核心异物患者强行吞肉类(内带少许骨质)加重食管梗阻致食管穿孔,食管周围及甲状腺周围积气。2例食管周围及纵隔脓肿患者就诊时间均超过72 h。故发生EFB后及时有条件的医院就诊。误吞纽扣电池引起的食管化学性灼伤需引起看护人和临床工作者的特别关注。本组3例均为3岁以下幼儿,其中1例1岁男童误咽碱性电池行异物取出术后4个月,出现进食哽咽、呛咳,食管镜探查后发现距门齿9 cm食管入口处狭窄,遂于电子胃镜下行球囊扩张术,共进行4次扩张方治愈。食管化学性灼伤愈合后因瘢痕组织收缩,易致食管腔狭窄发生功能障碍,因此更应加强看护,避免出现严重并发症需二次手术。发生食管异物后应及时就诊,尽早取出,切忌自行吞服馒头、食团,饮醋等,加重损伤从而加大操作难度,影响愈合。
3.6 多学科协作处理,降低严重并发症
对于复杂的EFB,像假牙、大块不规则骨性异物,术前多学科讨论会诊是非常必要的,为患者提供最佳的治疗方案。术前我们邀请放射科、胸外科、小儿外科、重症监护病房等多学科讨论,优选出最为合理的治疗方案及术后最佳的护理模式。本组中有6例患者术前经多学科讨论后由胸外科行颈侧切开或开胸手术取出异物。本文中有1例假牙患者因术前对病情估计不足,术中发现异物嵌顿,不能经食管镜取出,遂紧急求救胸外科而行开胸异物取出术、术后入住重症监护病,经精心护理后治愈出院。127例患者中有58例患者术前均进行多学科讨论。
综上所述,预防是避免EFB的关键[21]。对患者及其看护人加强防护和宣教,避免误服异物是根本。老年人在进食大枣时可先去核,减慢进食速度,减少并发症的发生。EFB的类型具有多元化特点,传统的X线检查已难以满足临床需要,CT可成为EFB诊断的首选检查方法,硬质食管镜成功率高,可作为首选治疗方案。基层医院应逐步建立统一、规范的EFB诊治流程,对于疑难重症病例开展多科会诊,加强多学科间交流合作,从而提高疾病诊治水平,提高临床治愈率,减少并发症发生。

