全身麻醉复合硬膜外麻醉对胃癌根治术患者术后感染及TLR4/NF-κB信号通路的影响
谢丹 毕聪杰 于东海 赵慧

【摘要】 目的:研究全身麻醉復合硬膜外麻醉对胃癌根治术患者术后感染及TLR4/NF-κB信号通路的影响。方法:选取本院2019年1月-2020年1月收治的胃癌患者120例为研究对象。采用抽签方式将患者分为研究组与对照组,每组60例。两组均采用胃癌根治术进行切除治疗,其中研究组利用全身麻醉复合硬膜外麻醉进行麻醉,对照组采用单纯全身麻醉。比较两组患者免疫功能、应激反应水平、感染发生情况、TLR4、NF-κB表达水平。结果:干预前,两组CD3+、CD4+、CD4+/CD8+、Cor、IL-6、TNF-α、Glu、TLR4、NF-κB比较,差异均无统计学意义(P>0.05);干预后,两组CD3+、CD4+、CD4+/CD8+均较干预前降低,但研究组CD3+、CD4+、CD4+/CD8+均显著高于对照组,差异均有统计学意义(P<0.05)。干预后,研究组Cor、IL-6、TNF-α、GLU均显著低于对照组,差异均有统计学意义(P<0.05)。干预后,研究组感染发生率显著低于对照组,差异有统计学意义(P<0.05)。干预后,研究组TLR4、NF-κB均低于对照组(P<0.05)。对照组干预前后TLR4比较,差异有统计学意义(P<0.05)。结论:全身麻醉复合硬膜外麻醉与单纯全麻相比,能有效减少患者应激反应与感染,改善患者免疫功能、TLR4、NF-κB信号通路,值得临床推广。
【关键词】 全身麻醉复合硬膜外麻醉 胃癌 围手术期
[Abstract] Objective: To investigate the effect of general anesthesia combined with epidural anesthesia on postoperative infection and TLR4/NF-κB signaling pathway in patients undergoing radical gastrectomy. Method: A total of 120 patients with gastric cancer admitted to our hospital from January 2019 to January 2020 were selected as the research objects. The patients were divided into study group and control group by lotting, 60 cases in each group. Both groups were treated with radical gastrectomy, in which the study group was treated with general anesthesia combined with epidural anesthesia, while the control group was treated with general anesthesia alone. The immune function, stress response level, infection incidence, TLR4, NF-κB expression levels were compared between two groups. Result: Before intervention, there were no significant differences in CD3+, CD4+, CD4+/CD8+, Cor, IL-6, TNF-α, Glu, TLR4 and NF-κB between the two groups (P>0.05). After intervention, CD3+, CD4+ and CD4+/CD8+ in both groups were decreased compared with before intervention, while CD3+, CD4+ and CD4+/CD8+ in the research group were significantly higher than those in the control group, with statistical significance (P<0.05). After intervention, Cor, IL-6, TNF-α and Glu in the study group were significantly lower than those in the control group, with statistical significance (P<0.05). After intervention, the incidence of infection in the study group was significantly lower than that in the control group, with statistical significance (P<0.05). After intervention, TLR4 and NF-κB in the study group were lower than those in the control group (P<0.05). Comparison of TLR4 before and after intervention in the control group, the differences was statistically significant (P<0.05). Conclusion: Compared with simple general anesthesia, general anesthesia combined with epidural anesthesia can effectively reduce the stress response and infection of patients, improve the immune function, TLR4, NF-κB signaling pathway in patients, which is worthy of clinical promotion.
[Key words] General anesthesia combined with epidural anesthesia Gastric cancer Perioperative period
First-authors address: Dalian Central Hospital Affiliated to Dalian Medical University, Dalian 116033, China
doi:10.3969/j.issn.1674-4985.2021.03.010
胃癌是临床中常见的恶性肿瘤之一[1],致死率在恶性肿瘤中居于第三位[2],由于近年来我国经济的发展,人们生活习惯和环境的改变,我国已成为全球胃癌发病最高的国家之一,且呈逐年上涨趋势[3]。手术是胃癌主要的有效治疗方式之一[4]。无论放疗、化疗、手术等方式,在发挥疗效的同时均具有显著的并发症[5]。感染是胃癌根治术后较常见的并发症。术后感染的发生会延长患者的住院时间,增加住院费用,甚至导致呼吸衰竭直至死亡[6]。同时术后感染增加了多器官功能障碍的发生风险和围手术期死亡率[7]。传统全身麻醉是应用于癌症手术常用的方式之一,因其利用大量药物引起交感神经肾上腺髓质轴大量释放血管活性物质,造成血管收缩,降低供氧,对患者肺功能造成严重伤害[8]。同时由于麻醉插管让呼吸道与外界直接接触,提高了病原菌的入侵概率,从而导致感染的发生[9]。研究显示,全身麻醉复合硬膜外麻醉能通过降低麻醉药物的使用量[10],同时阻断部分因麻醉过程中生成的应激反应,且效果较好,已普遍应用于肺癌等各种疾病麻醉中[11],但在胃癌根治术中针对感染及TLR4/NF-κB信号通路目前研究较少,缺乏可靠性。因此笔者利用全身麻醉复合硬膜外麻醉对胃癌根治术患者术后感染及TLR4/NF-κB信号通路进行研究,旨在探讨不同麻醉方式对感染及TLR4/NF-κB所造成的影响,为临床中胃癌根治术选择麻醉方式提供理論依据,现报道如下。
1 资料与方法
1.1 一般资料 选取本院2019年1月-2020年1月收治的胃癌患者120例为研究对象。(1)纳入标准:①符合2010年卫生部发布的《胃癌诊断标准》[12],美国麻醉师协会(ASA)分级1、2级,且无相关麻醉禁忌证;②经胃组织病理学活检或胃镜检查确诊;③意识清醒,生命体征正常,能配合进行评估。(2)排除标准:①精神疾病史,慢性精神抑制治疗;②合并严重心、肝、肾疾病;③孕妇或哺乳期妇女;④合并严重凝血功能、免疫系统异常;⑤术前放化疗、胃部感染;⑥严重心律异常。采用抽签方式将患者分为研究组与对照组,每组60例。经本院伦理委员会批准,患者知情同意愿意配合本研究并签署知情同意书。
1.2 方法
1.2.1 基础治疗 所有患者均在手术前8 h禁食、禁饮,同时进行严密的血压、心电、脉搏监测,并建立静脉通道。肌肉注射咪达唑仑(生产厂家:江苏恩华药业股份有限公司,批准文号:国药准字H20031071,规格:5 mL︰5 mg)2 mL,阿托品(生产厂家:新乡市常乐制药有限责任公司,批准文号:国药准字H41020226,规格:2 mL︰1 mg)0.5 mL。
1.2.2 对照组 采用单纯全身麻醉,药物使用芬太尼(生产厂家:宜昌人福药业有限责任公司,批准文号:国药准字H42022076,规格:2 mL︰0.1 mg)4 μg/kg,咪达唑仑0.04 mg/kg,顺阿曲库铵(生产厂家:江苏恒瑞医药股份有限公司,批准文号:国药准字H20060869,规格:10 mg)0.2 mg/kg,丙泊酚(生产厂家:AstraZeneca UK Limited,批准文号:H20130535,规格:50 mL︰500 mg)1 mg/kg,静脉输送进行麻醉诱导,药物注射2~3 min后进行气管插管,手术过程中按照顺序给予丙泊酚5~8 mg/(kg·h)、芬太尼0.05~0.25 μg(kg·h)以及顺阿曲库铵0.12 mg/(kg·h)维持麻醉直到手术结束,术后给予常规麻醉复苏与镇痛,患者清醒后方能送回病房。
1.2.3 研究组 采用全身麻醉复合硬膜外麻醉方式,以T8~9椎间隙部位作为穿刺点,头端置管,取2%利多卡因(生产厂家:上海朝晖药业有限公司,批准文号:国药准字H31021071,规格:20 mL︰0.4 g)5 mL缓慢注入,初测T4~12为麻醉平面后随即进行麻醉诱导,药物使用与对照组一致,术中维持麻醉用药在对照组基础上加用1.6%布比卡因(生产厂家:上海禾丰制药有限公司,批准文号:国药准字H31022839,规格:5 mL︰37.5 mg)行硬膜外阻滞维持麻醉,硬膜外补药时间为45 min/次,4 mL/次。手术过程中严密监控患者脉搏、血压、经皮氧饱和度,维持呼吸,直到手术结束,术后给予复苏与阵痛。
1.3 观察指标 比较两组干预前后免疫功能、应激反应水平、感染发生情况及TLR4、NF-κB表达水平。(1)免疫功能:采集患者外周血使用CytoFLEX流式细胞仪[贝克曼库尔特商贸(中国)有限公司],于麻醉干预前30 min与麻醉干预后24 h对CD3+、CD4+、CD4+/CD8+进行检测。(2)应激反应:采集患者空腹外周血,使用博科BK-200全自动生化分析仪,并利用赛默飞试剂盒进行酶联免疫吸附实验检测麻醉干预前与干预后2 h白介素6(IL-6)、肿瘤坏死因子α(TNF-α)。使用化学发光法检测皮质醇(Cor)水平;使用试纸法检测空腹血糖(Glu)。(3)感染发生情况,对术后3 d感染情况进行统计,包含肺部感染与下呼吸道感染。采用X线进行检测观察。(4)TLR4、NF-κB,分别在术前与术后24 h监测TLR4、NF-κB,采取患者静脉血,取50 μL EDTA2K2抗凝全血加入10 μL PE-抗人-TLR4单抗,混匀后采用避光温育15 min,使用红细胞裂解液,裂解红细胞,并温育10 min,使用离心机离心后弃上清液,加入2 mL PBS后离心后弃上清,再次加0.4 mL PBS,使用流式细胞仪进行检测。
1.4 统计学处理 采用SPSS 21.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 研究组男33例,女27例;年龄30~65岁,平均(44.61±5.72)岁;病变部位:胃体34例,胃底26例;体质量44~75 kg,平均(54.35±10.81)kg;对照组男32例,女28例;年龄32~64岁,平均(43.73±6.27)岁;病变部位:胃体35例,胃底25例;体质量42~74 kg,平均(53.87±9.35)kg。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组干预前后免疫功能比较 干预前,两组CD3+、CD4+、CD4+/CD8+比较,差异均无统计学意义(P>0.05);干预后,两组CD3+、CD4+、CD4+/CD8+均较干预前降低,但研究组CD3+、CD4+、CD4+/CD8+均显著高于对照组,差异均有统计学意义(P<0.05)。见表1。
2.3 两组患者干预前后应激反应比较 干预前,两组Cor、IL-6、TNF-α、Glu比较,差异均无统计学意义(P>0.05);干预后,研究组Cor、IL-6、TNF-α、Glu均显著低于对照组,差异均有统计学意义(P<0.05)。见表2。
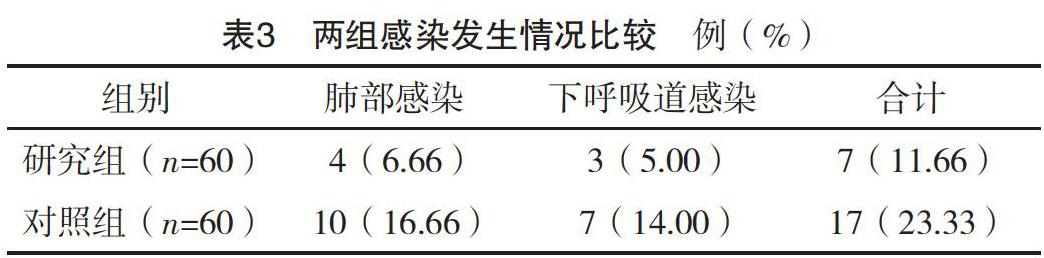
2.4 两组感染发生情况比较 干预后,研究组感染发生率显著低于对照组,差异有统计学意义(字2=5.208,P=0.022),见表3。
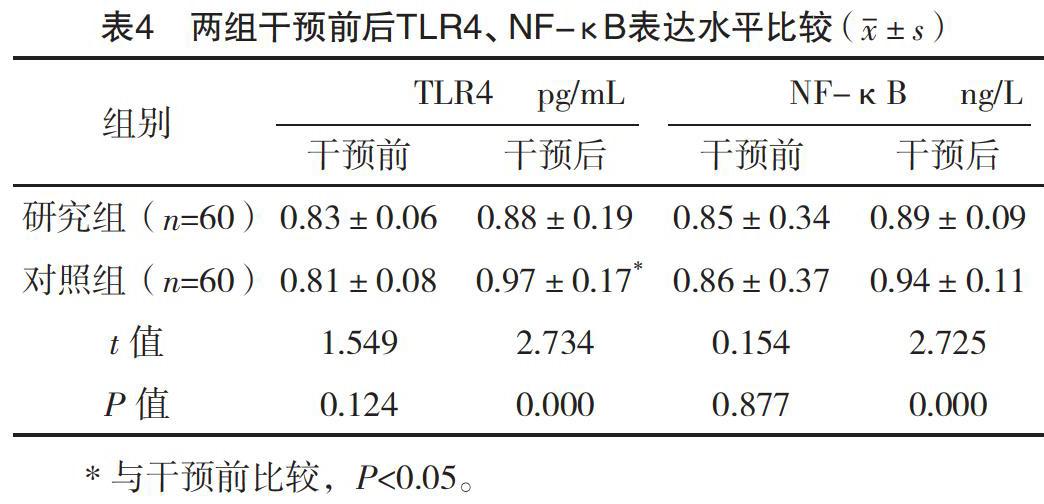
2.5 两组干预前后TLR4、NF-κB表达水平比较 干预前,两组TLR4、NF-κB表达水平比较,差异均无统计学意义(P>0.05)。干预后,研究组TLR4、NF-κB表达水平均低于对照组(P<0.05);对照组干预前后TLR4表达水平比较,差异有统计学意义(P<0.05)。見表4。
3 讨论
胃癌的发生与多种因素有关[13],最为常见的因素为遗传因素、感染幽门螺杆菌、饮食因素、环境因素等共同作用造成[14]。胃癌根治术是临床上治疗胃癌最常用的手术,同时也是强烈的应激源之一。且能通过各种刺激引发炎症反应与应激反应,而此类表现能损坏患者机体代谢平衡,给患者术后造成较大威胁[15]。研究显示,在胃癌根治术中选择不同的麻醉方式患者应激反应则大不相同[16]。良好的麻醉方案能降低应激反应和控制异常的炎性因子表达。
对于胃癌患者而言,免疫抑制极易导致术后残留癌细胞的复发与转移[17]。由于胃癌根治术是手术应激的一种,对免疫功能会造成一定程度的影响,因此利用T淋巴细胞亚群水平来评价免疫功能情况,有研究证实[18],在肿瘤手术中使用区域麻醉能抑制神经内分泌的反应,减少肿瘤复发的可能。此外,TLRSs属于天然免疫受体家族[19],而信号通路在免疫调节与炎症调节中起到重要作用。TLR4作为内毒素受体,是炎症信号转导的重要分子,是调控炎性反应重要靶点[20]。NF-κB是一种存在于胞核与胞浆中的信号蛋白质,是反应炎症最后通路。TLR4能识别脂多糖(LPS),将信号传导至胞内,最后活化NF-κB,造成TNF-α大量释放于生成,最终导致炎症反应。本研究结果显示,干预后,两组CD3+、CD4+、CD4+/CD8+均较干预前降低,但研究组CD3+、CD4+、CD4+/CD8+均显著高于对照组,差异均有统计学意义(P<0.05)。干预后,研究组Cor、IL-6、TNF-α、Glu均显著低于对照组,差异均有统计学意义(P<0.05)。干预后,研究组TLR4、NF-κB均低于对照组(P<0.05);对照组干预前后TLR4比较,差异有统计学意义(P<0.05)。此结果提示与常规全身麻醉相比,全身麻醉复合硬膜外麻醉能有效降低手术应激对免疫功能的影响,可能是通过复合麻醉后,内源性阿片类物质、肾上腺激素、儿茶酚胺、下丘脑激素、垂体释放与分泌降低,减少应激激素,进而改善手术应激对免疫功能的影响。而TLR4的降低可能与免疫功能的降低存在相关性。此外,由于LPS可提高TLR4的表达,增加NF-κB活性,而全身麻醉复合硬膜外麻醉能有效抑制LPS诱导上调TLR4及NF-κB活性,从而抑制TNF-α的释放。下呼吸道与肺部感染是胃癌手术后常见的并发症,由于手术时需使用气管插管或麻醉药物等创伤性辅助操作,导致呼吸系统与污浊空气直接接触,同时手术刺激内脏,抑制膈肌反射,通气形式改变,限制了自发性的深呼吸,肺活量降低,痰液无法排出。此外麻醉后机体血液调节受到神经内分泌影响抑制处于高凝状态,影响了血流动力学稳定,从而直接或间接对患者下呼吸道与肺部感染造成损害。本研究结果显示,研究组肺部感染4例、下呼吸道感染3例,对照组肺部感染10例、下呼吸道感染7例,研究组感染发生率显著低于对照组,差异有统计学意义(P<0.05)。此结果提示利用全身麻醉复合硬膜外麻醉后能有效减少感染的发生,可能是由于全身麻醉复合硬膜外麻醉使用剂量较少,操作较为简单,对呼吸系统影响较小,减少了呼吸疼痛感染,与其他研究基本一致。体内药物代谢较快,利于患者自主呼吸,术后肺功能改善,咳痰功能提高,减少了痰液累积,患者肺感染率降低。
综上所述,全身麻醉复合硬膜外麻醉于单纯全麻相比,能有效减少患者应激反应与感染,改善患者免疫功能、TLR4/NF-κB信号通路,值得临床推广。但由于本次研究样本较少,且全为本院患者可能影响可靠性,还需多中心大样本研究证实。
参考文献
[1] Hou J Y,Xiang R Y,Chen S F,et al.Expression of Foxp3Tregs and PD1 in gastric cancer tissues and their correlation with clinicopathological factors and prognosis[J].Chin J Pathophysiol,2015,31(10):1744-1749.
[2]罗晓东,李晓辉.术后早期肠内免疫营养对老年胃癌患者营养状况及免疫功能的影响[J].中国医学创新,2015,12(17):56-58.
[3] Chen Y,Chen B,Yang T,et al.Human fused NKG2D-IL-15 protein controls xenografted human gastric cancer through the recruitment and activation of NK cells[J].Cell Mol Immunol,2017,14(3):293-307.
[4]汪维佳,廖志波.p53、β-连环蛋白与IL-10联合检测对EB病毒相关性胃癌患者的预后评估的临床研究[J].中国医学创新,2018,15(11):31-35.
[5]陈志强.腹腔镜胃癌根治术与开腹胃癌根治术治疗胃癌的临床效果比较[J].中外医学研究,2016,14(35):31-33.
[6]刘凤林,陈凌.腹腔镜胃癌手术并发症的预防与处理原则[J].国际外科学杂志,2015,42(7):475-477.
[7]杨昌东,石彦,谢绍辉,等.达芬奇机器人手术系统胃癌根治性全胃切除术后并发症及危险因素分析[J].中华消化外科杂志,2019,18(9):864-872.
[8]贺桂文,王才英.右美托咪啶对胃癌根治术后吗啡静脉自控镇痛患者T免疫细胞亚群的临床价值[J].检验医学与临床,2016,13(3):117-119.
[9]燕建新,于晶,赵爽.硬膜外麻醉联合全麻对胃癌根治术患者炎症、应激反应及并发症的影响[J].现代消化及介入诊疗,2018,23(5):615-617.
[10]王艳,张光明.全身麻醉联合硬膜外阻滞对腹腔镜胃癌根治术患者POCD的影响[J].医学研究杂志,2018,47(4):118-120.
[11] Chen W K,Ren L,Wei Y,et al.General anesthesia combined with epidural anesthesia ameliorates the effect of fast-track surgery by mitigating immunosuppression and facilitating intestinal functional recovery in colon cancer patients[J].International Journal of Colorectal Disease,2015,30(4):475-481.
[12]姜可伟.规范全球第二大致死率疾病的诊断——《胃癌诊断标准》解读[J].中国卫生标准管理,2010,1(4):26-28.
[13]王杨阳,张逸寅,顾康生.炎性细胞因子与胃癌关系的研究进展[J].临床肿瘤学杂志,2020,25(5):466-471.
[14]姜宁,黄宣,范一宏,等.中西医结合治疗胃癌前病变疗效的系统评价[J].中华中医药学刊,2015,33(1):149-154.
[15]吴丽春,陈茂顺.血清PG检测在胃癌早期筛查及术后监测中的应用[J].中外医学研究,2018,16(4):53-54.
[16]王晓君,滕敬华,张珍艳,等.老年冠心病胃癌手术麻醉诱导前应用参附注射液预处理对患者心脏的保护作用效果观察[J].临床和实验医学杂志,2018,18(5):528,562.
[17] Liu X,Xiu L J,Jiao J P,et al.Traditional Chinese medicine integrated with chemotherapy for stage IV non-surgical gastric cancer: a retrospective clinical analysis[J].Journal of Integrative Medicine,2017,15(6):469-475.
[18]贺明,姜丽春,唐禹.右美托咪定对硬膜外麻醉胃癌根治术患者围手术期外周血T淋巴细胞亚群的影响[J].中国肿瘤临床与康复,2019,26(3):57-60.
[19]刘静,庄振杰,田静,等.复方楂金颗粒对NASH小鼠肝脏内TLR4信号通路的影响[J].中国中西医结合杂志,2016,36(4):460-465.
[20]于锦超,于敏,莫炜.NF-κB信号通路在肿瘤发生和炎症反应中的作用[J].药物生物技术,2016,23(1):82-85.
(收稿日期:2020-05-15) (本文編辑:姬思雨)

