躯干肌功能与骨质疏松性椎体骨折的相关性研究进展
张树宝,王善金,徐浩伟,潘雅琴,刘 铮,易宇阳,吴德升
同济大学附属东方医院脊柱外科,上海 200120
骨质疏松性椎体骨折(OVF)是老年人骨折的常见类型,是骨质疏松症的标志。OVF 的发生条件复杂且受多种因素的影响,如年龄增长、骨密度(BMD)下降、糖尿病等[1-2]。骨质疏松症患者常伴有躯干肌功能的减退。躯干肌是指人体躯干上的肌肉群,包括腰背肌、胸肌及腹肌等,其中腰背肌在维持椎体正常负荷和保护局部椎体骨量中发挥重要作用。因此,骨质疏松症患者躯干肌肌量下降,肌肉脂肪浸润,背伸肌肌力及肌肉耐力的减退也是导致OVF发生的重要危险因素。
骨质疏松症患者的躯干肌功能减退主要包括肌量下降及肌肉功能的改变。肌肉与骨骼位置相邻,相互调节,两者之间存在共同的机械感受通路和内分泌因子作用通路,肌肉功能的减退常伴随椎体骨量的下降[3]。同时,躯干肌肌量及功能的减退会引起脊柱负荷的改变,对椎体骨的微结构产生影响,导致OVF 的发生[4]。本文通过查阅近年相关文献,对躯干肌的测量及躯干肌功能与OVF 之间的关系作如下综述。
1 躯干肌测量
1.1 影像学测量
临床影像学测量可获取躯干肌组织在体内的状态信息,随着患者年龄的增加,其测量结果发生相应变化,并对OVF 的发生产生影响。人体躯干肌的测量包括肌肉量和形态的改变及组成成分的变化,测量多依赖影像及超声手段。①MRI:选取L3下终板处的横断面MRI 进行测量,分析椎旁肌肉的横截面积和脂肪浸润程度。MRI 测定的躯干肌横截面积随着年龄的增长而降低[5]。②双能X 线吸收测定仪(DXA):DXA 不仅可以对BMD 进行定量测定,还可对肌肉和脂肪进行定量分析。DXA 测量所包含的信息量相对较少,对椎旁肌肉组织和脂肪组织的组成单元的测量并不精确。③定量CT(QCT):与DXA 相比,QCT 可对不同部位的肌肉和脂肪进行定量测定,是评估肌肉和脂肪分布的金标准[6]。基于QCT 测定的躯干肌CT 值(HU 值)的衰减也与年龄增加呈负相关,表明肌肉中脂肪浸润增加[7]。④超声:定量超声所测得的老年人椎旁肌肉肌束与深层筋膜所成角度较年轻人明显下降,这一改变使椎体应力增加[8-9]。QCT具有实时、方便、低成本的优点,可广泛应用于对椎体骨折高风险人群的筛查。
1.2 功能测量
躯干肌功能的评估包括肌力、耐力和活动能力。①肌力是指在骨骼肌进行随意收缩时产生的力量峰值,多采用较为准确和客观的等速肌力测试方式,通过等速测试仪所产生的负荷阻力与肌肉收缩的实际力矩相匹配进而获得肌肉肌力[10]。肌力在老年人维持正常机能中发挥的作用要大于肌肉强度[11],老年椎体骨折患者握力的减退与椎体增强术后再骨折发生风险增加密切相关[12]。②肌肉耐力是肌肉力量的组成部分,肌肉耐力的测定多采用定时负重试验,试验结果代表了肌肉在一段时间内保持运动的能力,其中下肢肌肉耐力是影响老年人步态稳定性和发生跌倒的重要因素[13]。③肌肉的活动能力是通过肌电图所测得的肌电信号来量化的,进而对肌肉健康和运动能力进行评估。Greig 等[14]对躯干肌电生理功能的研究结果表明,老年人躯干肌共同收缩的程度强于年轻人,这一改变可能会增加脊柱负荷、破坏身体平衡,对骨质量下降的骨质疏松症患者产生较大的负面影响。
躯干肌功能的测定是对躯体综合能力的评估,但在临床工作中,肌肉功能的检测常因设备缺乏及操作过程复杂等原因而未能广泛开展,握力检测及简易机体评估可作为临床工作中重要的替代工具。
2 躯干肌功能与OVF发生的关系及其机制
肌少症是一种以全身肌肉量减少、肌力减退为特征的慢性疾病,患有肌少症的人群常合并躯干肌力量的减弱。Cangussu-Oliveira 等[15]的研究表明,骨质疏松症患者合并肌少症时骨折风险明显增高,OVF患者躯干肌横截面积下降且脂肪浸润程度均大于非OVF 患者。另有研究表明,肌力下降及肌肉电生理功能改变也是OVF 发生的重要危险因素[16-17]。有学者在排除了年龄和激素影响的基础上,构建了椎旁肌肉破坏的大鼠模型,发现椎旁肌肉遭破坏的大鼠局部BMD 以及椎体骨强度明显下降,可见椎旁肌对椎体具有重要保护作用[18]。大量研究表明,躯干肌功能的下降使骨质疏松症患者发生OVF 的风险明显增加(表1)。
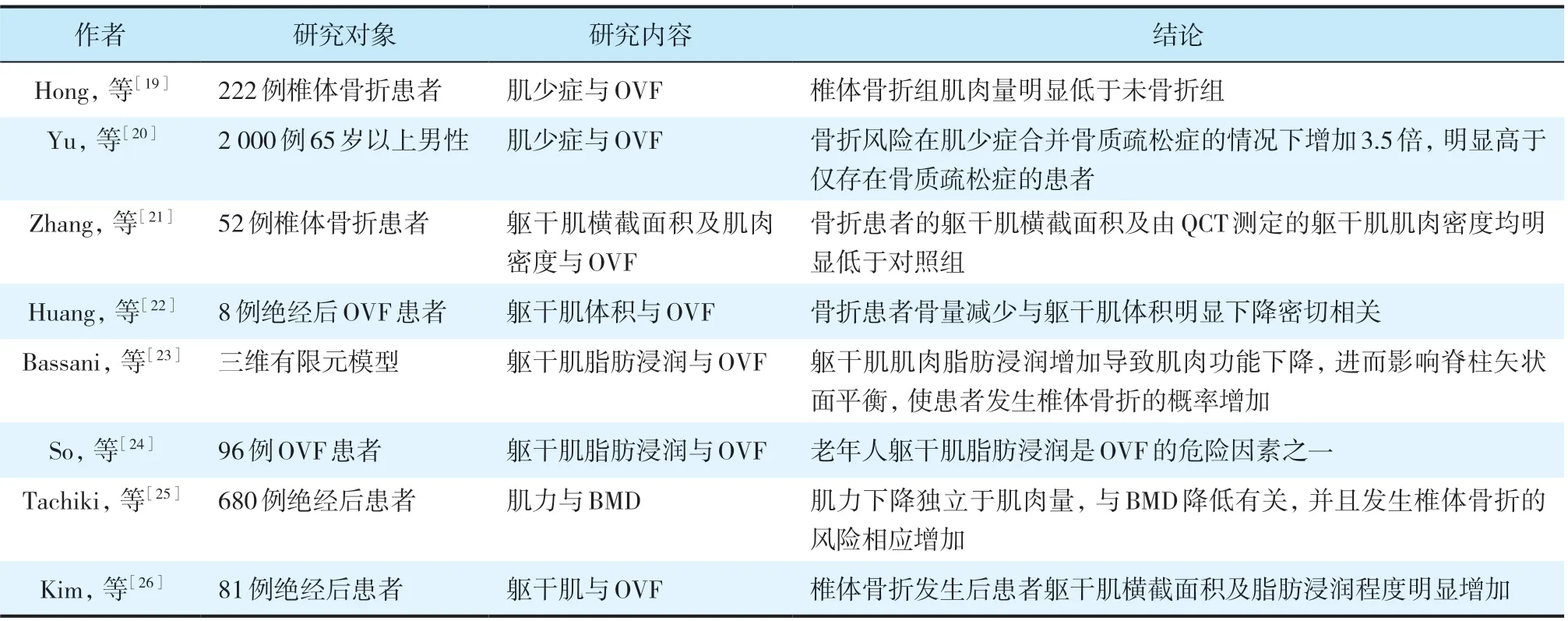
表1 躯干肌功能的改变对OVF发生的影响
OVF患者在骨折后躯干肌横截面积以及脂肪浸润程度发生明显改变,使患者跌倒后发生再骨折的风险明显增加[26]。OVF 患者腰背部肌肉功能下降的同时引起躯干肌矢状位参数改变,患者维持平衡的代偿能力下降,是引发再骨折的另一危险因素[27]。OVF 初次发生后,患者应尽早进行躯干肌功能锻炼,预防椎体再骨折的发生。
躯干肌功能下降通过改变椎体负荷、降低椎体骨强度增加OVF 发生的风险。躯干肌强度对维持脊柱内外负荷的平衡具有重要意义,这一平衡依赖于躯干肌对椎体所承受的机械性负荷的调节[28]。躯干肌力量下降导致躯体运动过程中产生的应力不完全传递,引起椎体负荷异常增加,使骨微结构发生改变的骨质疏松性椎体更易发生骨折[4]。躯干肌功能下降还有可能通过其他方式增加椎体负荷,一项对老年人脊柱后凸畸形危险因素的研究发现,躯干肌功能减退引起脊柱后凸畸形及矢状位失衡的同时也会改变椎体前柱的应力负荷,增加OVF 发生的风险[23,29]。
肌肉与骨骼存在密切关系,躯干肌功能下降使骨骼发生生物力学结构的适应性改变。肌肉收缩是作用于骨的机械负荷的来源,这一机械负荷作用于骨骼产生的应力对成骨细胞具有重要的刺激作用,可促使成骨细胞不断地在原位形成新骨,增加骨量[30]。老年人肌肉萎缩、肌力下降和肌肉功能减退,施加于骨组织的轻微机械刺激产生的成骨效果降低,使骨量减少、骨强度下降,发生骨质疏松。躯干肌功能下降引起骨量减少的同时对患者的活动能力及平衡能力也有影响,患者发生跌倒的风险增加,更易发生OVF[31]。
3 躯干肌功能锻炼的意义及原则
OVF 高风险人群早期进行功能锻炼可降低椎体骨折的发生率。躯干肌功能锻炼可通过增加患者BMD 及降低跌倒风险来发挥作用。成年人和老年人的一些锻炼可以增加骨量,并减少与衰老有关的骨量丢失。对绝经后女性患者BMD 的长期随访研究发现,接受定期锻炼的绝经后女性患者腰部和髋部BMD 均高于未接受定期锻炼者,且随着随访年限的增加差异愈加显著[32]。一项荟萃分析结果显示,运动干预对腰椎、股骨颈、全髋关节和全身BMD 以及预防绝经后骨量丢失均有积极影响[33]。
跌倒是椎体骨折的重要危险因素之一,规范的躯干肌功能锻炼对降低跌倒风险也有重要意义。躯干肌功能在维持躯体平衡中发挥重要作用,躯干肌功能减退的老年人多有跌倒史且发生再跌倒的风险也明显增加[34]。在对老年人进行阻力训练的研究中发现,进行6 个月训练后,下肢肌力和肌肉量明显增加,进而改善了躯干稳定性,有效降低社区老年人跌倒发生率[33]。虽然目前还没有证据证明功能锻炼可作为单一干预因素预防跌倒的发生,但对不同功能锻炼方式的荟萃分析表明,长时间、高强度的功能锻炼对跌倒的预防效果更显著[35]。
骨质疏松症患者进行躯干肌功能锻炼前要对全身状况、跌倒风险及肢体功能等进行全面的评估并制订个性化运动方案,避免运动过程中脆性骨折的发生。骨质疏松症患者进行躯干肌功能锻炼时的总体目标为预防跌倒、安全有效及延缓骨量丢失[36]。常见的运动方式包括有氧运动、阻力训练及多模式锻炼。多模式锻炼包括力量和平衡能力锻炼,可有效增强肌肉力量,改善平衡能力,降低跌倒风险,是最适合骨质疏松症患者的运动方式[37]。此外,单纯的有氧运动对躯干肌功能改善效果并不显著,并且有椎体骨折史的患者在进行有氧运动时发生跌倒的风险明显增加,不推荐有椎体骨折史的患者进行有氧运动[38]。
骨质疏松症患者应保证每周锻炼时间≥5 d、≥30 min/d 的中等强度锻炼或≥3 d、20 ~ 60 min/d的高强度锻炼,每组时间>10 min;平衡功能障碍或容易跌倒的人群每周进行2 次及以上的改善平衡和预防跌倒的练习,每2 d的主要肌群力量锻炼[39]。锻炼过程中应重视动作规范性,避免因姿势不当和平衡障碍引发跌倒或椎体骨折。
4 总结与展望
综上所述,躯干肌功能减退主要通过影响肌肉-骨骼的相互作用、脊柱应力负荷异常分布及增加跌倒风险导致OVF 及椎体再骨折的发生,但目前对上述作用机制的研究证据仍然有限。通过对躯干肌影像学指标及肌肉功能指标的测量可有效预测OVF 发生的风险,临床中可利用相关指标开发简易的评估工具对骨质疏松症患者中OVF 的高风险人群进行筛查。躯干肌功能锻炼对预防OVF 的发生具有重要意义,指导骨质疏松症患者进行科学有效的躯干肌功能锻炼是预防OVF 发生的重要措施。为了更好地理解躯干肌功能的改变对OVF 发生的影响,临床工作中需要更多的研究和思考,对高风险人群尽早进行干预,降低骨折发生率。

