高血糖与老年结直肠癌患者临床病理特征及术后并发症分析
徐敏,李兴旺,卢海龙,杨荣礼*
(1徐州医科大学研究生院,江苏 徐州 221004;2中国人民解放军东部战区总医院干部病房二科, 南京 210002;3徐州医科大学附属医院老年医学科,江苏 徐州 221004)
在全球恶性肿瘤中,结直肠癌发病率位居第三,死亡率位居第二[1],而老年人是结直肠癌高发人群[2]。由于现代人饮食热量高、体力活动缺乏和中心性肥胖发生率增多,糖代谢异常的发病率在逐年上升。国外有学者发现,高血糖者罹患恶性肿瘤的风险较血糖正常者平均增加了20%~30%[3],高糖水平能够促进肿瘤细胞增殖、侵袭和迁移、诱导凋亡抵抗,加速肿瘤的发生发展[4]。我们旨在分析老年结直肠癌临床资料、病理特点、相关肿瘤标志物水平和术后并发症,探讨高血糖与老年结直肠癌临床病理特征及术后并发症的关系。
1 资料与方法
1.1 研究对象
回顾性分析2019年7月至2020年7月于徐州医科大学附属医院诊治的老年结直肠癌患者78例,根据血糖水平,分为高血糖组(36例)和血糖正常组(42例)。纳入标准:(1)病理确诊为结直肠癌;(2)均行手术治疗;(3)年龄≥60岁;(4)病史及病理资料齐全。排除标准:(1)家族性结肠息肉病;(2)肛管鳞癌;(3)2个及以上原发肿瘤;(4)术前或术后行放化疗的结直肠癌;(5)伴有严重心脑血管疾病及多器官功能衰竭。术后1个月第1次复查的检测结果为术后肿瘤标志物水平。
1.2 方法
通过搜索电子病历系统,记录2组患者性别、年龄、手术记录、住院天数、病理资料、血糖情况及术前术后相关肿瘤标志物水平等,随访术后并发症,如手术切口感染、肺部感染、吻合口瘘、肠梗阻、尿潴留、深静脉血栓形成及伤口裂开情况。
1.3 统计学处理
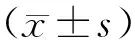
2 结 果
2.1 2组患者临床资料比较
2组患者在性别、年龄、吸烟、饮酒、基础病、住院时间、手术时间及术中出血量情况比较,差异均无统计学意义(均P>0.05);在体质量指数(body mass index, BMI)和首发症状方面比较,差异均有统计学意义(均P<0.05)。见表1。
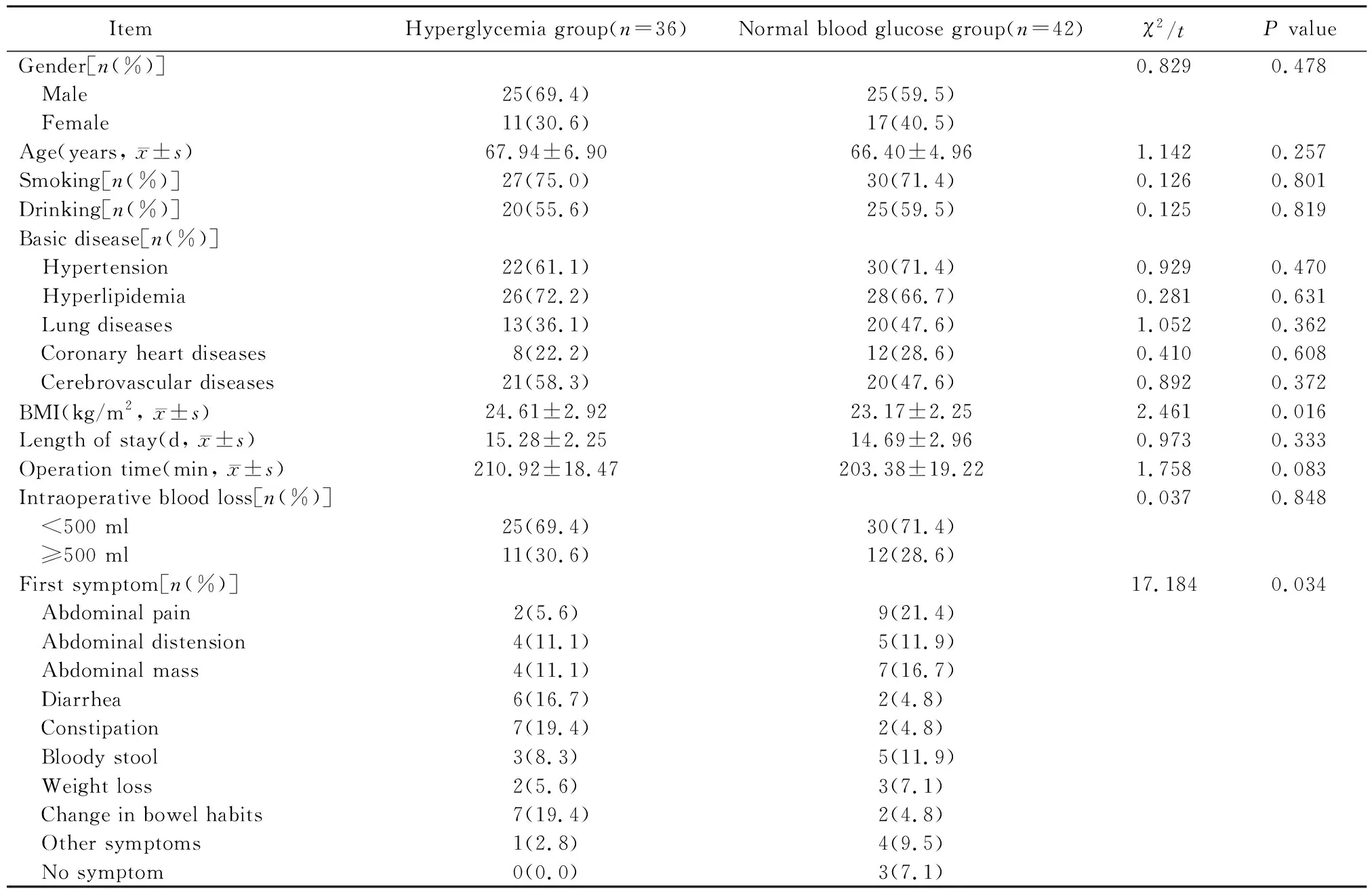
表1 2组患者临床资料比较
2.2 2组患者病理特征比较
高血糖组结肠癌多位于左半结肠,血糖正常组结肠癌多位于右半结肠,差异有统计学意义(P<0.05);高血糖组病理分期多位于Ⅲ、Ⅳ期,血糖正常组病理分期多位于Ⅱ、Ⅲ期,差异有统计学意义(P<0.05);与血糖正常组相比较,高血糖组更易出现淋巴结转移(P<0.05);2组直肠癌、组织类型、分化程度、肿瘤大小及大体形态比较,差异均无统计学意义(均P>0.05)。见表2。
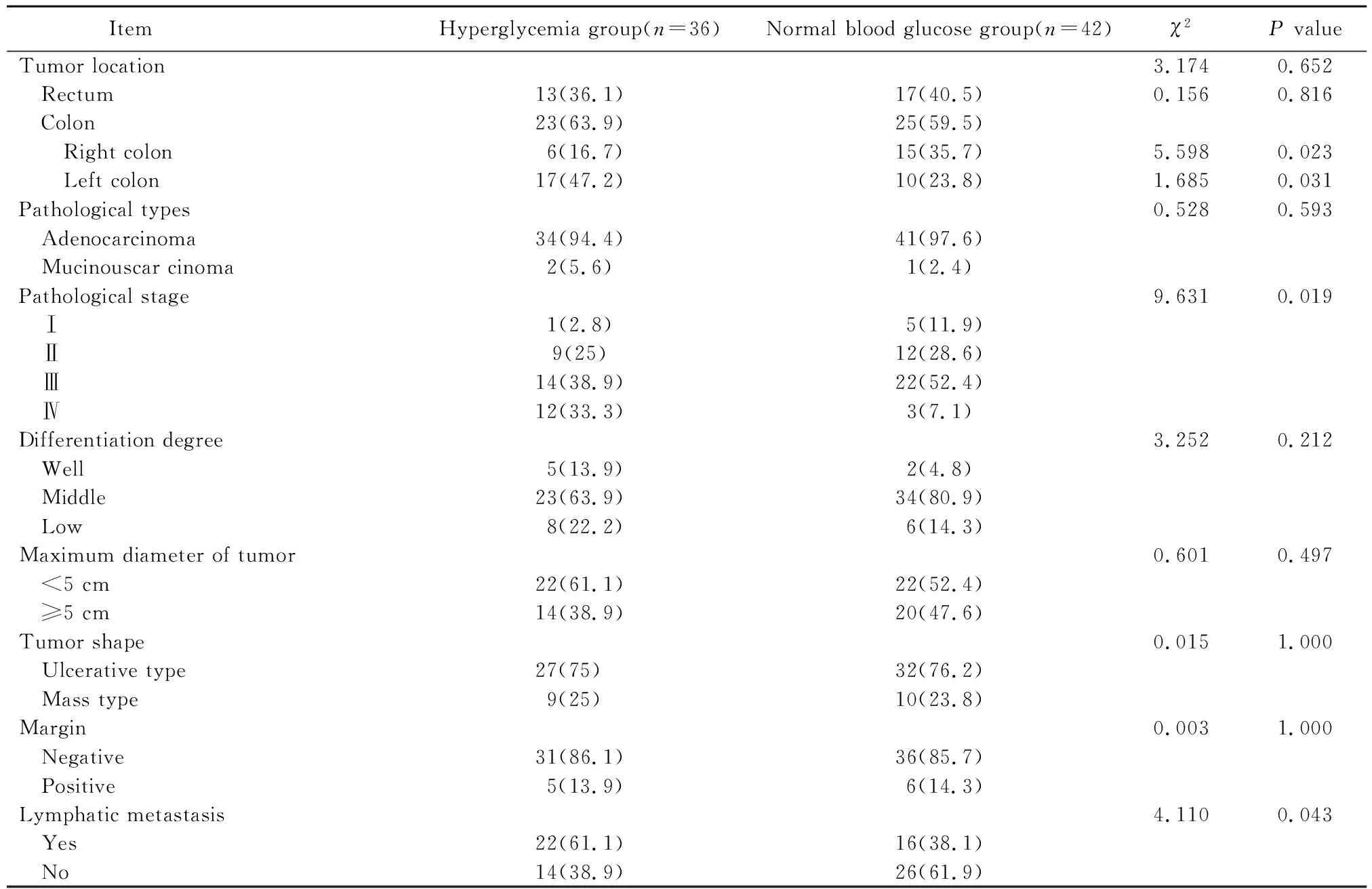
表2 2组患者病理特征比较
2.3 肿瘤标志物水平比较
高血糖组术前CEA水平、CA199水平高于血糖正常组,差异均有统计学意义(均P<0.05);2组术前CA125水平、CA242水平、CA724水平、CA50水平比较,差异均无统计学意义(均P>0.05)。2组术后检测结果均较术前下降,但2组术后检测结果比较,差异均无统计学意义(均P>0.05)。见表3。
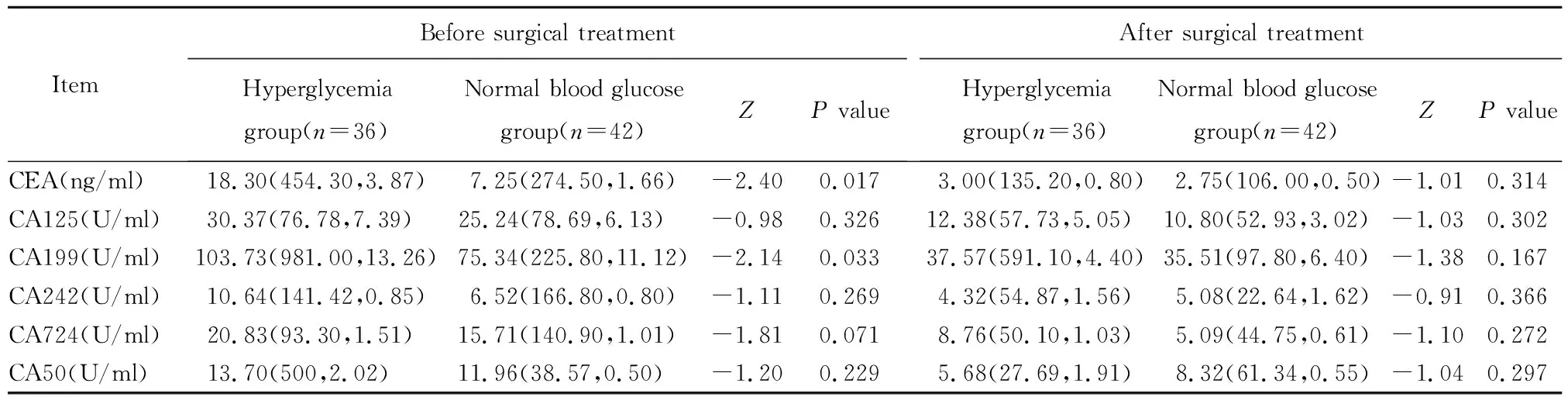
表3 2组患者肿瘤标志物测定结果比较
2.4 术前CA199、CEA水平在各病理分期比较
2组术前CA199在组内不同病理分期比较,差异均有统计学意义(均P<0.05)。高血糖组术前CEA水平在不同病理分期比较,差异有统计学意义(P<0.05);血糖正常组术前CEA水平不同病理分期比较,差异无统计学意义(P>0.05)。见表4。
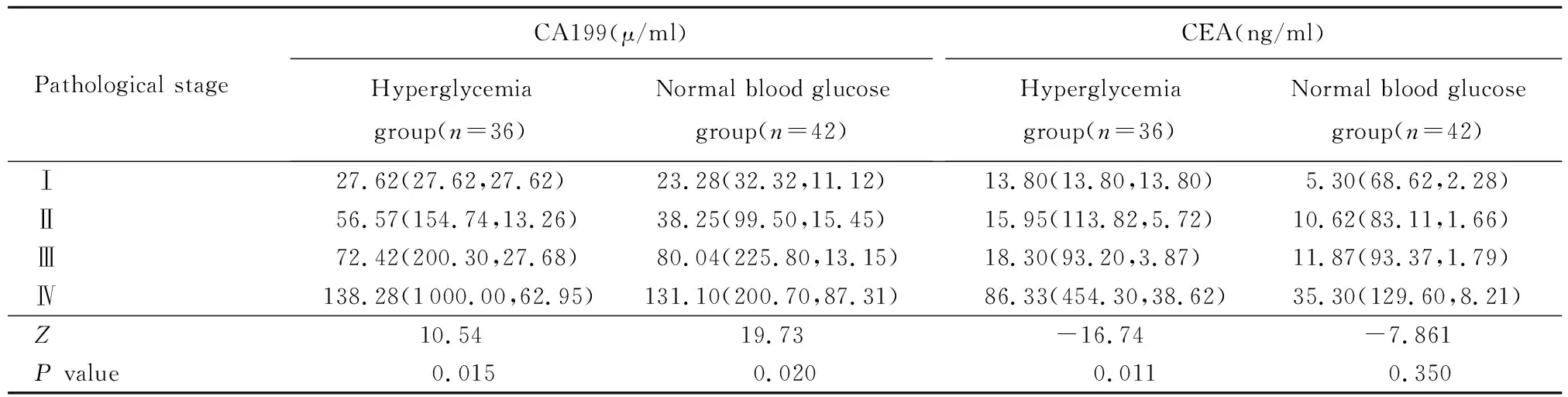
表4 2组患者术前CA199、CEA水平在各病理分期比较
2.5 2组患者术后并发症比较
高血糖组术后并发症发生率高于血糖正常组,差异有统计学意义(P<0.05)。见表5。
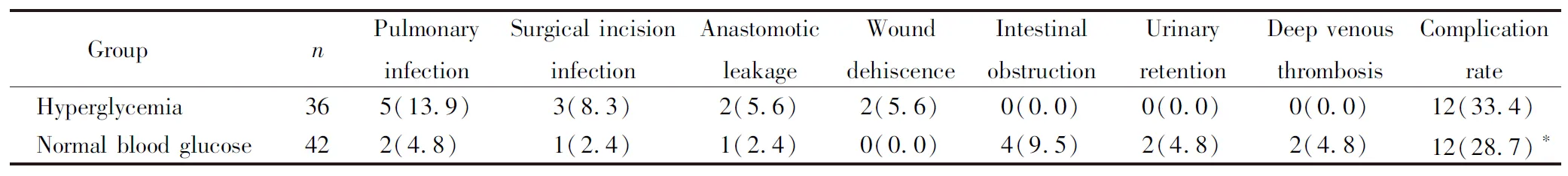
表5 2组患者术后并发症比较
3 讨 论
由于结直肠癌早期临床表现不典型,很多老年人易忽略症状,等到瘤体较大,腹痛症状较重,腹部可扪及包块时,才主动就诊。本研究显示,血糖正常组首发症状以腹痛、腹部包块及腹胀多见;高血糖组首发症状以便秘、排便习惯改变、腹泻多见,可能与自主神经和肠神经病变有关,导致结肠动力下降,肠道内物质蓄积,引起便秘[5]。高血糖者更易腹泻的原因有多种,其中由降糖药物二甲双胍导致的吸收性腹泻最常见[6]。另外,高血糖刺激肠道细菌过度生长、胆汁酸吸收障碍和艰难梭菌感染引起结肠炎等也会造成腹泻[5]。
本研究以脾区为分界,将结肠划分为左半结肠与右半结肠。本研究结果显示,高血糖组结直肠癌多位于左半结肠,血糖正常组结直肠癌多位于右半结肠。推测可能与体内高血糖环境下,乙状结肠易于蓄积致癌物质,结肠远端上皮细胞对致癌物质敏感性增强有关[7]。国外有研究指出,与血糖正常者相比,高血糖者的淋巴结转移比例更高[8],本研究结果与之一致,且高血糖组BMI更高。2组肿瘤病理分期结果显示:高血糖组病理分期多位于Ⅲ、Ⅳ期,血糖正常组多位于Ⅱ、Ⅲ期,可能是由于高血糖诱导通过TGF-β/PI3/AKT途径和上调血红素加氧酶表达,增强肿瘤细胞迁移能力[9],促进了淋巴结转移。炎症刺激会诱导肿瘤的发生和进展,而高血糖状态促进炎症因子的分泌[10],亦有研究表明,高血糖通过代谢和分子改变或基因突变促进恶性肿瘤细胞增殖[11],而且高血糖能够提供肿瘤细胞快速增殖所需的更多能量,癌细胞增殖更快[12],增强了肿瘤细胞的侵袭能力。
高血糖状态下,部分胰腺组织细胞被脂肪空泡细胞所取代,胰岛内淀粉样物质发生玻璃样变,促进CA199释放入血,在本研究中,高血糖组术前CA199水平更高,验证了这一理论。CEA对结直肠、胃等内胚叶上皮演化而来的肿瘤较为敏感,2组术前CEA水平对比,老年结直肠癌高血糖组术前CEA水平明显升高,这可能是由于体内高血糖环境增加氨基己糖生物合成途径的活性,促进细胞增殖、侵袭和迁移,诱导CEA表达[13],行手术治疗后CEA水平降低[14],与本研究结果一致。进一步对比2组各病理分期下术前CA199和CEA水平,发现无论血糖水平是否正常,老年结直肠癌患者术前CA199水平均随病理分期进展而升高,表明术前CA199水平在一定程度上反映老年结直肠癌的病理分期。本研究的高血糖组术前CEA水平与肿瘤分期相关,肿瘤分期越晚,CEA水平越高,因此,CEA水平可作为判断老年高血糖组肿瘤病理分期的重要评估指标。而血糖正常组术前CEA水平在各病理分期无明显差异,这与Topdagi等[15]学者的研究一致,认为CEA水平与患者的病理分期之间没有明确的相关性。
本研究结果表明,高血糖组术后感染发生率高于血糖正常组,可能是由于高血糖者免疫功能受损,引起中性粒细胞免疫衰老,造成趋化性障碍,吞噬能力降低和杀菌活性降低等[16]。此外,高血糖提供了一个富含营养物质的内环境,增加了微生物致病菌株的定殖率,导致感染的发生。早在20世纪,Black等[17]指出,高血糖状态会加速蛋白质的非酶糖基化,从而使免疫球蛋白失活,并阻碍细菌的自我调理作用,从而诱发感染。
综上,高血糖状态是老年结直肠癌的危险因素,与其临床症状、病理特征密切相关。术后并发症更倾向于肺部感染和手术切口感染,在合并血糖升高的老年结直肠癌患者中进行控制血糖的宣教,可降低术后感染率。

