宫颈癌患者放疗后放射性膀胱炎发生状况调查及相关因素分析
陈姝宁,罗丹,孔为民,张珩
(首都医科大学附属北京妇产医院妇瘤科,北京100006)
宫颈癌是目前发病率最高的女性生殖系统恶性肿瘤之一,我国宫颈癌的发病率较高[1]。有中、高危因素的早期宫颈癌患者术后需放疗,根治性放疗是中晚期宫颈癌患者的主要治疗方式。因盆腔各器官、组织对放疗的耐受力不同,术后放疗或根治性放疗均可导致多种并发症[2]。放射性膀胱炎是临床常见的一种放疗后并发症。宫颈癌治疗后生存率较高[3],放疗所致的放射性膀胱炎严重影响患者的生活质量。国内外研究报道,宫颈癌患者放疗后膀胱炎的发生率为10%~20%[4-5]。近年来,宫颈癌治疗原则已发生较大变化,早期宫颈癌术后同步放化疗,中晚期宫颈癌根治性放疗联合铂为主的同步化疗成为宫颈癌的主要治疗方法[6-7]。此外,三维适形放疗也广泛应用于临床治疗[8-9]。进一步探究放疗方法、同步化疗应用、患者年龄、疾病分期及治疗后时间等因素对放射性膀胱炎发生率的影响具有重要的临床意义。本研究旨在通过分析宫颈癌患者放疗后放射性膀胱炎的发生状况及其相关因素,以期提高临床对放射性膀胱炎的重视,并采取有效的针对性干预和管理。
1 资料与方法
1.1一般资料 收集2006年6月至2019年5月在首都医科大学附属北京妇产医院妇科肿瘤门诊随访的204例治疗后宫颈癌患者的临床资料,年龄30~75岁,平均(53±9)岁,其中20~40岁23例,41~60岁137例,61~80岁44例。患者均为鳞癌,依据国际妇产科联盟(2009)[10]划分病理分期:ⅠB期36例,ⅡA期12例,ⅡB期117例,ⅢA期4例,ⅢB期35例。治疗方法:手术+辅助放疗12例、手术+同步放化疗32例、单纯根治性放疗/同步放化疗160例。所有患者处于治疗后1个月至13年,其中<1年36例,1~<2年52例,2~<3年37例,3~<4年27例,4~<5年19例,≥5年33例。随访截止时间2019年6月。
1.2纳入及排除标准 纳入标准:①病理确诊为宫颈癌,并按照国内指南[11]完成规范治疗;②治疗前无膀胱炎病史或症状;③治疗前后的生活饮食习惯无明显变化。排除标准:①既往有其他盆腔恶性肿瘤或泌尿系肿瘤病史者;②合并血液病、自身免疫性疾病及其他严重基础疾病者;③未按期随访者。
1.3方法 通过问卷调查方式收集患者信息,问卷设计基于国际妇产科联盟(2009)疾病分期、中国泌尿外科诊断指南[12]和妇科肿瘤学(2011版)[13]。依据国际妇产科联盟(2009)疾病分期和国内指南[11]治疗,术后有中、高危因素的早期宫颈癌患者,增加放疗或同步放化疗;大部分中晚期宫颈癌患者行根治性放疗+以铂为主的同步化疗,部分仅接受根治性放疗,其中根治性放疗包括体外照射和腔内照射。
1.4放射性膀胱炎分度 放射性膀胱炎分为三度[13],Ⅰ度:有尿急、尿频、尿痛等轻度症状,也可表现为一过性血尿;膀胱镜检查可见黏膜混浊、充血、水肿。Ⅱ度:血尿可反复发作;膀胱镜检查可见膀胱三角区后壁及输尿管间的皱褶处黏膜充血、糜烂,毛细血管扩张甚至破裂,有时可有溃疡。Ⅲ度:膀胱阴道瘘形成。
1.5统计学方法 采用SPSS 21.0统计学软件进行数据分析,计数资料比较采用χ2检验,采用Logistic回归模型进行多因素分析。P<0.05为差异有统计学意义。
2 结 果
2.1宫颈癌治疗后放射性膀胱炎的发生情况 204例宫颈癌患者放疗后放射性膀胱炎的总发生率为32.4%(66/204),其中Ⅰ~Ⅱ度放射性膀胱炎发生率为31.4%(64/204),Ⅲ度放射性膀胱炎发生率为1.0%(2/204)。见表1。
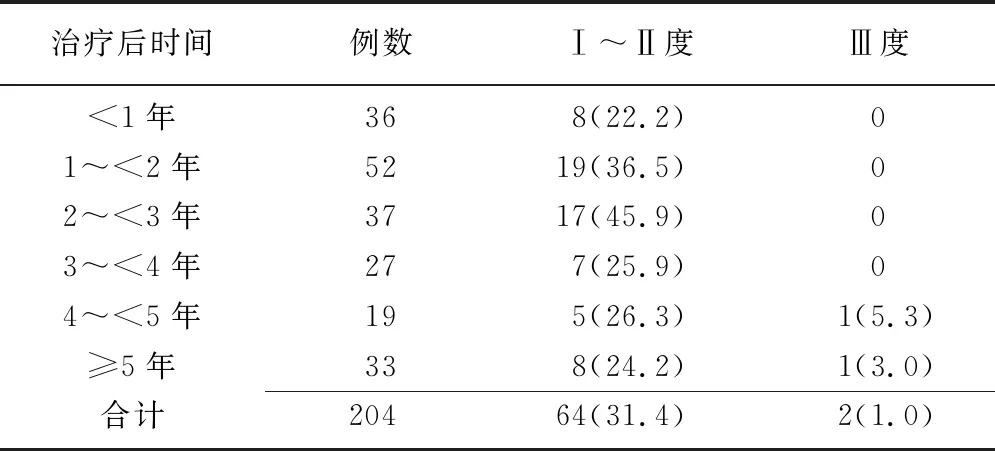
表1 宫颈癌放疗后放射性膀胱炎的发生情况 [例(%)]
2.2宫颈癌放疗后放射性膀胱炎发生的单因素分析 不同年龄、治疗方式、治疗后时间的宫颈癌放疗后放射性膀胱炎发生率比较差异无统计学意义(P>0.05),不同疾病分期宫颈癌放疗后放射性膀胱炎发生率比较差异有统计学意义(P<0.05)。见表2。

表2 宫颈癌放疗后放射性膀胱炎发生的单因素分析 [例(%)]
2.3宫颈癌治疗后放射性膀胱炎发生的多因素分析 将是否发生放射性膀胱炎为因变量,年龄、疾病分期、治疗方案、治疗后时间为自变量纳入Logistic回归模型分析(筛选变量的方法为Enter),变量赋值见表3,结果显示,疾病分期是宫颈癌治疗后放射性膀胱炎发生的影响因素(P<0.05),年龄、治疗方式、治疗后时间不是宫颈癌放疗后放射性膀胱炎发生的相关因素(P>0.05)。见表4。

表3 相关因素赋值

表4 宫颈癌放疗后放射性膀胱炎发生的多因素分析
3 讨 论
放疗(包括根治性放疗、术后辅助性放疗)是宫颈癌治疗的主要手段。既往研究发现,放射性膀胱炎是宫颈癌放疗后较常见的并发症,常表现为尿频、尿急、尿痛和尿血,严重者可出现膀胱阴道瘘甚至死亡[14]。此外,放射性膀胱炎易合并尿路感染,导致难治性膀胱刺激征、血尿甚至失血性贫血,常规抗感染治疗效果不佳,对患者生活产生较大影响[15]。近年来,早期宫颈癌术后同步放化疗、中晚期宫颈癌根治性放疗+以顺铂为主的同步化疗成为膀胱癌主要的治疗方法,且三维适形放疗也广泛应用于临床,因此探索宫颈癌放疗后放射性膀胱炎的发生情况显得尤为重要。
Aghili等[16]研究表明,宫颈癌放疗所致放射性膀胱炎以Ⅰ~Ⅱ级为主。本研究结果显示,宫颈癌放疗后放射性膀胱炎发生率为32.4%,以Ⅰ~Ⅱ级放射性膀胱炎较为常见,可能与早期以二维体外照射放疗为主,而三维放疗及调强放疗应用较少有关,故推测,应用先进的放疗技术可降低宫颈癌患者放疗后放射性膀胱炎的发生率。Yang和Lv[17]研究显示,治疗后放射性膀胱炎的发生与宫颈癌患者临床分期有关,而与患者年龄无关。杨乐伟等[5]的研究结果与上述研究一致。本研究结果显示,疾病分期是宫颈癌治疗后放射性膀胱炎发生的影响因素,而患者年龄不是放射性膀胱炎发生的影响因素,因此需要增加中晚期宫颈癌患者的放疗剂量,以提高局部及盆腔的控制率,但可能增加放射性膀胱炎的发生风险。
Li等[18]研究显示,术后放疗与根治性放疗宫颈癌患者的放射性膀胱炎发生率比较差异无统计学意义。本研究中,术后辅助性放疗、术后同步放化疗和同步放化疗/根治性放疗宫颈癌患者治疗后放射性膀胱炎的发生率比较差异无统计学意义(P>0.05)。因此,手术不是宫颈癌患者治疗后放射性膀胱炎发生的影响因素,且同步放化疗对放射性膀胱炎的发生率无明显影响。此外,先进的放疗技术可减少危及器官的受照剂量,从而降低放射性膀胱炎的发生率。国内外研究表明,适形调强放疗可明显减少危及器官的受照剂量,从而降低放射性膀胱炎等放疗并发症的发生率[19-20]。一般认为,随着放疗后时间的延长,放射性膀胱炎的发生率逐渐下降、程度逐步减轻。但本研究中,不同治疗后时间的放射性膀胱炎发生率比较差异无统计学意义(P>0.05),可能与本研究纳入病例数量有限、治疗后随访时间较短有关。
综上所述,宫颈癌患者治疗后放射性膀胱炎的发生率较高,以Ⅰ~Ⅱ度更常见。宫颈癌疾病分期是影响患者治疗后放射性膀胱炎发生的主要因素,年龄、同步化疗及治疗后时间对放射性膀胱炎的发生无明显影响。临床应积极干预和治疗不同分期宫颈癌患者治疗后放射性膀胱炎,并结合实际情况,采用先进放疗方式,强调精准治疗,以降低放射性膀胱炎的发生率。

