MRI 对局灶性机化性肺炎的诊断价值
于楠 段海峰 马光明 于勇 杨创勃 党珊
局灶性机化性肺炎(focal organizing pneumonia,FOP)是机化性肺炎(organizing pneumonia,OP)的一个亚型,并不属于孤立的疾病诊断,而属于一种病理状态,表现为孤立的局灶性病变[1-3]。FOP 属于良性病变,激素治疗有效[4],然而FOP 影像学表现无特异性[5],在CT 上很难与周围型肺癌相鉴别,特别是症状不典型的患者。
近年来有些关于FOP 影像学特征的报道,大多数FOP 病变与不规则边界、与胸膜广泛接触和可见的胸膜外脂肪间隙有关[5-8]。但这些特征在多数病变中作用是有限的,尤其对于小FOP,很难将其与周围型肺癌区分开来。
近年来,关于利用MRI 检测周围球性病变的报道很多,特别是三维容积内插屏气检查(threedimensional volumetric interpolated breath-hold examination,3D-VIBE)[9]和超短回波成像(ultra-short echo time,UTE)[10]。此外,扩散加权成像(diffusion weighted imaging,DWI)通过测量表观扩散系数(apparent diffusion coefficient,ADC)值广泛应用于鉴别肺良恶性病变[11]。本研究目的是探讨FOP 的MRI 特征,评估其提高诊断可信度的能力。
资料与方法
1.研究资料
这项研究经我院伦理委员会批准,所有参与研究的患者均签署了知情同意书。前瞻性收集于2017 年6 月~2018 年6 月的入院患者。纳入标准:(1)胸部CT 显示结节或肿块;(2)年龄40~75 岁;(3)病变标本经穿刺活检获病理学确诊为OP 或肺腺癌;(4)无MRI 检查禁忌证;(5)CT 扫描与MRI 时间间隔小于24 h。排除标准:(1)拒绝参加本研究的患者;(2)CT 或MRI 图像质量差不能评估。
本研究共纳入13 例患者的19 个病灶,其中女8 例,男5 例,年龄48~75 岁(中位年龄61 岁)。1 例多发性病变患者有结直肠癌病史,1 例有颌下腺肿瘤病史,2 例无症状,其余患者均有咳嗽(表1)。肺腺癌患者根据FOP 组病变大小相匹配获得,男11 例,女8 例,年龄45~75 岁(中位年龄62岁)。13 例FOP 患者的19 个病灶平均直径为(2.8±4.3)cm。
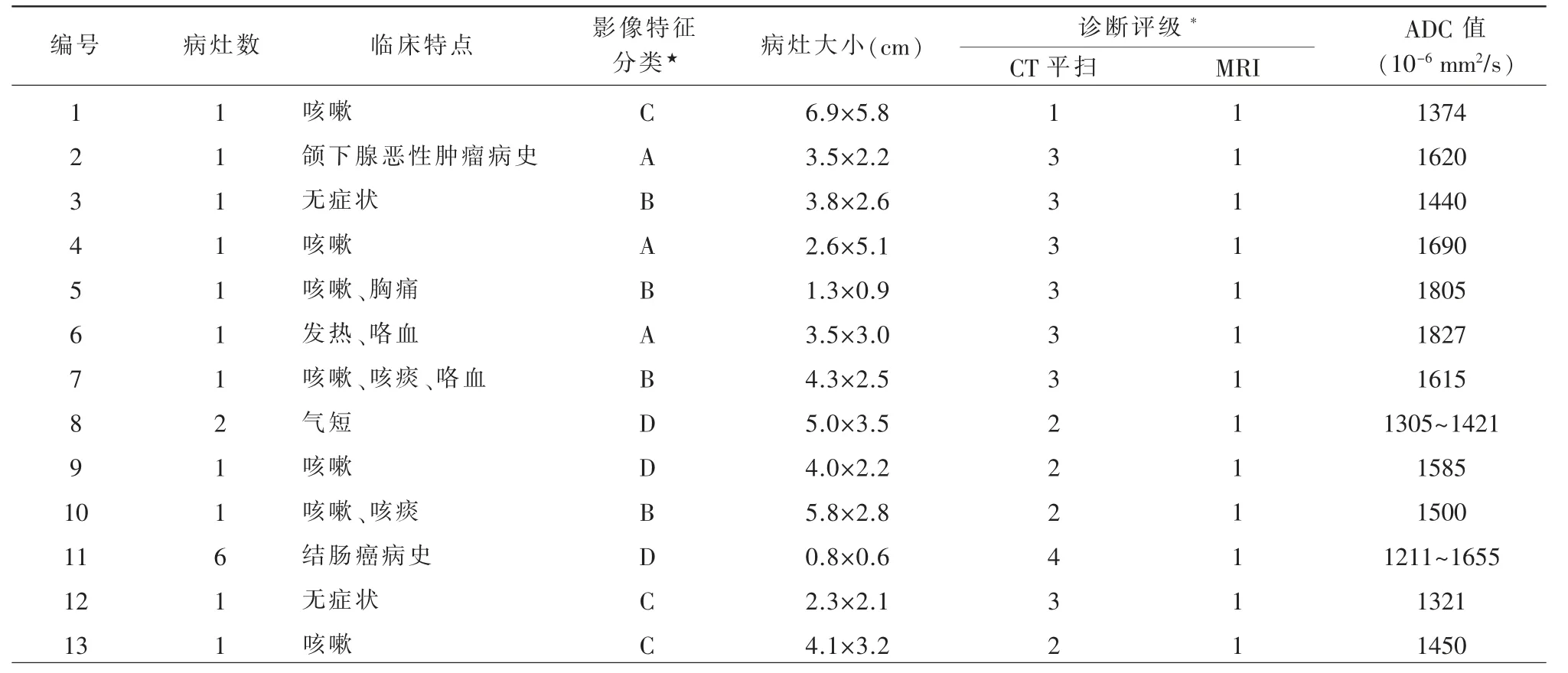
表1 患者临床与影像学特点、诊断信心分级
2.影像检查
使用64 排CT 扫描仪(Discovery CT 750 HD,GE Healthcare)行CT 平扫。扫描范围从胸廓入口到肾上腺层面。扫描条件:使用1.25 mm 准直、0.5秒/旋转、200 mA 管电流和120 kV 管电压获得图像。重组层厚1 mm。
采用3.0 T 的Skyra MRI 扫描仪(Magnetom Skyra,Siemens Healthcare,Erlangen),18 通道体表线圈,患者仰卧位、扫描序列为轴位放射状K 空间填充的自由呼吸容积内插序列(radial volumetric interpolated breath-hold examination,r-VIBE)、刀锋伪影校正(BLADE)、DWI 序列(自由呼吸状态扫描),由两名从事体部MRI 工作5 年以上放射科医师进行ADC 值测量。采用感兴趣体积(volume of interest,VOI)进行测量,采用可变VOI 尽可能放置在病变中心实性区域,避开坏死区域。共3次,取每位医生测量平均值,以两名医生结果的平均值为最终结果。
4.图像分析
两位有5 年以上胸部CT 经验的放射科医生对CT 和MR 图像阅片和解释。评价内容包括:病变的直径、形态(圆形、卵圆形,不规则形)、内部特点(坏死、空洞、空泡、支气管充气征)、边缘特点(毛刺、分叶、棘突)及周围结构关系(胸膜凹陷、血管集中征)。根据以上征象对结节进行评估。所有图像均由两位医生独立阅读和分级。诊断分级标准为:1 良性;2 可能良性;3 不确定;4 可能恶性;5 恶性。
观察步骤如下:首先,要求放射科医生在CT图像上记录所有可见的肺结节或肿块并进行分级。随后,这两位放射科医生在MRI 图像上对这些可见病变再次分级。两位医生如存在分歧,由第三位10 年以上诊断经验的医生决定。
5.统计学分析
使用SPSS 24.0 软件进行统计分析。P<0.05被认为差异具有统计学意义。采用加权Kappa 分析确定诊断置信度分级的观察者间一致性。观察者间的一致性分为:K<0.21,差;K=0.21~0.40,一般;K=0.41~0.60,中等;K=0.61~0.80,良好;K=0.81~1.00,很好。采用近似t 检验比较ADC 值组间差异,并采用受试者工作特征曲线(receiver operating characteritic,ROC)分析ADC 值预测FOP的效能。
结果
13 例患者中共发现19 个病灶,病变均位于外周肺,最大直径0.6~6.9 cm。根据CT 上结节或肿块的征象可将其分为四种类型:A 型,密度均匀的实性病变(3 例);B 型,中间可见坏死或空洞的实性病变(4 例);C型,有支气管充气征或小泡征的病变(3 例);D 型,周围伴有磨玻璃影的病变(9例)。其中1 例多发性病变,部分中间出现空洞,所有病灶周围可见磨玻璃影,将其分在D 型。19 个病灶中有6 个病灶与胸膜广泛接触,在这6 个病灶中也发现相关的胸膜增厚。无胸腔积液。纵隔淋巴结肿大2 例,最大径15 mm。
CT(Kappa=0.877)和MRI 图像(Kappa=0.835)的评估,观察者之间一致性好。根据CT 图像,仅对1 例患者做出肯定的1 级诊断。胸部MRI 将所有病灶诊断等级均提高到了1 级。具体类型的MRI表现为:A 型、C 型和D 型病变的实性部分DWI无明显信号增高,ADC 值为(1583±166)×10-6mm2/s(图1~3)。B 型病变在病变中心呈现T2WI 高信号,DWI 明显高信号,ADC 图为低信号。而周围实性成分ADC 值较高,平均值为(1320±166)×10-6mm2/s(图4)。

图1 女,66 岁,颌下腺恶性肿瘤病史。a)CT 肺窗和b)纵隔窗表现为密度均匀的实性肿块(A 型);c)r-VIBE 及d)T2WI BLADE 序列示病变信号均匀;e)DWI 上信号稍高;f)ADC 值1620×10-6 mm2/s 图2 男,64 岁,结直肠癌病史。a)CT 肺窗和b)纵隔窗表现为多发结节影,左肺下叶病灶可见中央空洞,周围有磨玻璃样影(D 型);c)r-VIBE 及d)T2WI BLADE 示病变信号均匀,中心可见空洞;e)DWI 信号高;f)左肺下叶病灶的ADC 值1211×10-6 mm2/s 图3 女,65 岁,咳嗽。a)CT 肺窗表现部分实性肿块内可见支气管充气征(C 型);b)r-VIBE 及c)T2WI BLADE 示信号不均匀;d)DWI 稍高信号;e)ADC 值1450×10-6 mm2/s
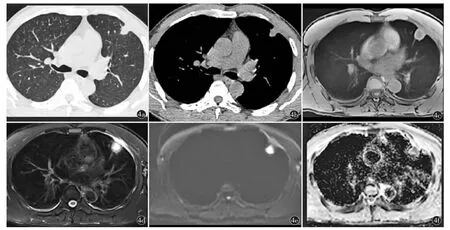
图4 男,55 岁,无症状。a)CT 肺窗及b)纵隔窗表现为B 型,病灶中心可见一小低密度区;c)r-VIBE 及d)T2WI BLADE 示病变中心信号低于外周,与周围组织分界清楚,T2WI BLADE 示病变中心信号明显高于外周;e)DWI 示病变中心明显高信号;f)ADC 图中央低信号,提示病变中心明显扩散受限,而周围组织ADC 值为1440×10-6 mm2/s
FOP 病灶实性部分ADC 值较肺腺癌增高,差异有统计学意义(z=-4.325,P<0.001)。以ADC 值为980×10-6mm2/s 为界值,诊断FOP 的曲线下面积(AUC)为0.886。
讨 论
FOP 主要病理特征为肺泡管和肺泡腔内出现疏松的成纤维细胞和肌成纤维细胞组成的息肉样结节,伴淋巴细胞与泡沫巨噬细胞浸润肺间质及肺泡。FOP 在影像学上表现为局限性结节、肿块样病变,与周围型肺癌常难以鉴别。本研究结果显示,根据CT 表现FOP 可分为四种类型:密度均匀的病变;中心有坏死或空洞的实性病变;支气管充气或小泡征的实性病变;周围有磨玻璃样阴影的部分实性病变。此外,其他CT 表现还包括外周分布特点、边缘不规则和与胸膜的广泛接触,以上特点与以往报道相似。这些CT 征象有助于大FOP(>3 cm)与肺癌的鉴别诊断[5]。
然而,以上征象与肺腺癌的影像学特征存在交叉,这些非特异性的支气管充气征和小泡样透亮影的CT 表现也常见于肺腺癌[12-16]。患者的临床症状能够在一定程度常对鉴别诊断起到积极作用。FOP 患者多存在前驱感染史,有咳嗽、胸痛、咯血症状。也有患者在肿瘤治疗过程中出现FOP 或无症状,难以和周围型肺癌相鉴别。
本研究影像医生依靠患者的临床资料结合CT 表现对FOP 做出的诊断,除了1 例外,其余病变诊断等级介于2~4 之间,不能给出明确的结论。
本研究中使用自由呼吸的r-VIBE 成像可反映病变的解剖特点,而T2WI BLADE 序列反映病变的内部病理特征[17]。DWI 检测活体组织水分子扩散运动,被用来鉴别病变的良恶性也多有报道[18]。本组FOP 患者4 类影像学表现,r-VIBE 序列发现的影像学特征与CT 表现类似。能够发现病变中心的空泡、空洞、支气管充气征以及病变周围的晕征。而T2BLADE 序列在发现病变中心坏死较CT更为明显,表现为病变中心明显高信号。A 型、C型和D 型病变在DWI 上表现出低信号和高ADC值的特征,提示诊断为良性病变。B 型病变在T2WI图像上肿块中心有一个高信号强度的区域,DWI上信号强度高,ADC 图上信号强度低,病变外周的ADC 值相对较高。这些征象提示良性病变中心有脓肿形成。因此,回顾MRI 图像,特别是ADC值测量,可以提供形态学和功能信息,使放射科医生在鉴别良恶性病变方面更有信心。笔者前期研究也表明,结合形态学特征和ADC 值可以提高恶性和良性周围实性肺肿块的鉴别诊断。良性组和恶性组之间的ADC 值存在显著差异(P=0.001),ADC界值为1197×10-6mm2/s[19],良性病变常与高ADC 值有关。
研究局限性:(1)总病例数量有限。(2)肺癌组纳入病例较少,没有进行两组征象的比较。虽然FOP 有一些特殊的CT 表现,但结合MRI 更有助于增强放射科医生对良恶性病变鉴别诊断的信心。