规范性阴道镜下宫颈活检对宫颈上皮内瘤变及宫颈癌的临床诊断价值
郭晓红 杨青鹏 许倩

【摘要】目的:规范的阴道镜下宫颈活检诊断宫颈上皮内瘤变(CIN)及宫颈癌的准确性的临床价值。方法:2018年1月-2020年12月收治宫颈病变转诊阴道镜345人,分为两组:宫颈活检(3,6,9,12点)135例作为对照组;阴道镜下宫颈精准多点活检210例作为治疗组。以上病例均行LEEP或LEEP+宫颈管搔刮(ECC)术,LEEP术后病理检查结果为金标准。年龄21--66岁,两组年龄无差异。结果:宫颈活检(3,6,9,12点)135例作为对照组;阴道镜下宫颈精准多点活检210例作为治疗组。对照组135例:宫颈活检(3,6,9,12点)病理结果与LEEP术后病理87例一致,符合率为64.44%,不一致为48例,其中病理级別上升31例(22.96%),其中漏诊早期浸润癌为4例;术后级别下降17例(12.59%)。治疗组210例:阴道镜下宫颈精准多点活检+或ECC的病理与LEEP术后病理一致的为178例,符合率84.76%,不符合的32例,不符合率15.24%,其中病理级别上升17例(8.09%),其中漏诊早期浸润癌为2例;术后级别下降的15例(7.14%)。结论:阴道镜检查对CIN的诊断存在一定的不准确性,但是规范的阴道镜检查及培训阴道镜师的操作技能,严格掌握转诊阴道镜的指征,在阴道镜下多点精准活检+ECC,必要时宫颈锥切,可提高宫颈癌及癌前病变的准确率,减少宫颈癌及癌前病变的漏诊率和过度医疗。
【关键词】阴道镜;宫颈活检+ECC;宫颈锥切;宫颈上皮内瘤变;宫颈癌;准确率;价值
宫颈癌是严重威胁妇女健康的恶性肿瘤之一,子宫颈鳞状上皮经由高危型HPV感染、非典型增生,发展到癌,是一个连续病变的过程,其发生发展具有一定的隐匿性,多半数患者可以没有没有任何不适的主诉或症状表现,而仅仅是在常规妇科体检中发现或被确诊,随着子宫颈癌三阶梯筛查的不断普及,子宫颈癌的发生率呈上升趋势,特别是规范的阴道镜下精准活检能够提高子宫颈癌癌前病变(尤其是高级别病变)和早期子宫颈癌的诊断率,做到早期诊断、早期治疗、降低宫颈癌的发生起着重要的作用。
1资料与方法
1.1一般资料:2018年1月-2020年12月收治宫颈病变转诊阴道镜345人,宫颈活检(3,6,9,12点)135例作为对照组;阴道镜下宫颈精准多点活检210例作为治疗组。以上病例均行LEEP或LEEP+宫颈管搔刮(ECC)术,术后病理检查为金标准。年龄21--66岁,平均(42.6岁)两组年龄无差异。排除外阴病变、阴道壁病变,只选取宫颈病变上皮病变的病人作为研究,并签署知情同意书。
1.2方法: 阴道镜检查、宫颈活检、活检+ECC或LEEP+ECC
1.2.1应用电子阴道镜(型号:SLC-2000B)检查。阴道镜检查前:24小时无性生活或阴道药物治疗。对于绝经时间较长的患者应用雌激素软膏阴道用药一周。生殖道急性感染期建议控制急性期后进行。
1.2.2 病理诊断 根据WHO女性生殖器官肿瘤学分类标准(2014年版)将病理组织分类为:子宫颈正常或慢性宫颈炎(NILM)、子宫颈上皮低级别病变(LSIL、CIN1或湿疣样改变、子宫颈上皮高级别病变(HSIL、CIN2或CIN3)、AIS、宫颈浸润癌(CA)。
1.3观察指标 将宫颈活检结果和LEEP术后的病理结果相比较,两者相一致的为符合,结果不一致的为不符合。
1.4统计学方法 所得数据应用SPSS 22.0统计学软件进行统计,数量数据采用卡方检验,以p<0.05为差异有统计学意义。
2.结果
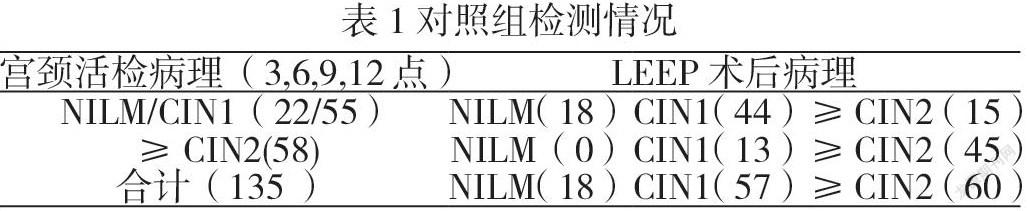
2.1对照组检测情况
对照组135例,阴道镜下宫颈活检(3,6,9,12点)与LEEP术后病理87例符合率为64.44%,病理级别上升31例(22.96%),其中漏诊早期浸润癌为4例;术后级别下降17例(12.59%)。见表1。
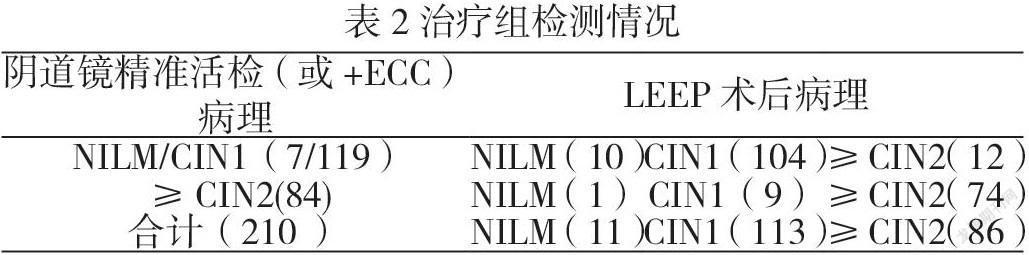
2.2治疗组检测情况
治疗组210例:阴道镜下宫颈活检(精准多点活检+ECC)与LEEP术后病理符合率为178例(84.76%),不符合率32例(15.24%)的病理级别上升17例(8.09%),其中漏诊早期浸润癌为2例;术后级别下降的15例(7.14%)。见表2。
2.3宫颈活检与LEEP术后结果比较
阴道镜活检病理与LEEP术后病理符合率(%)比较,差异有统计学意义(p<0.05)。见表3.
3.讨论
宫颈癌是严重威胁妇女健康的恶性肿瘤之一,居全球女性恶性肿瘤第四位,在增长最快的恶性肿瘤中居第二位,是唯一可防可治的癌症,其发生发展具有一定的隐匿性,多半数患者可以没有没有任何不适的主诉或症状表现,而仅仅是在常规妇科体检中发现或被确诊,由此可见宫颈癌的筛查的重要性。随着子宫颈癌三阶梯筛查的不断普及,子宫颈癌的发生率呈上升趋势,特别是规范的阴道镜下精准活检能够提高子宫颈癌癌前病变(尤其是高级别病变)和早期子宫颈癌的诊断率,做到早期诊断、早期治疗、降低宫颈癌的发生起着重要的作用。
3.1阴道镜的作用和获益
阴道镜是一种诊断宫颈病变的有用技术,视为一种风险评估的工具,尤其是转化区,可确定病变的部位、大小和范围,同时可指示活检的部位以及选择合适的治疗方法。高质量的阴道镜检查有利于对部分患者实施“即查即治”,节省开支,减少多次就诊可能造成的患者流失;同时对于部分宫颈病变实施更为保守的处理,减少过度治疗。阴道镜在细胞学和HPV-阴道镜-组织学“三阶梯”诊断程序中起到了关键的桥梁作用,是管理异常子宫颈癌筛查患者的基石,是女性下生殖道癌前病变早诊早治的重要工具。
3.2影响阴道镜准确性的因素:
3.2.1阴道镜师的操作技能及经验非常重要。2009年开始,我国政府将农村妇女的“两癌”筛查项目列入医改重大公共项目,门诊阴道镜检查患者越来越多,潜在的风险的跨度更大。大多数的阴道镜师是非专业的、未规范化培训的,也就出现了阴道镜水平的参差不齐及无目标的多点活检,造成了过度伤害和过度诊疗,因此专业的阴道镜培训及每年的考核和质控非常重要。因此中国优生优育协会阴道镜和宫颈病理学会(CSCCP)于2017年推出了包括阴道镜规范化检查在内的“中国子宫颈癌筛查及异常管理相关问题专家共识”,对相关技术进行了规范及纠正。
3.2.2特殊类型的人群:绝经期妇女阴道镜检查结果的可靠性相对差,因为雌激素水平下降、阴道宫颈萎缩、鳞柱交界上移,转化区的上界更难看清,而且上皮也更容易受损。上皮萎缩,也可能脱落、再生,使得宫颈涂醋酸后的变化不易被察觉。上皮变薄后,血管形态改变,缺乏特异的症状及体征,并且细胞学与HPV不相符,阴道镜不满意,活检结果与LEEP术后的病理结果相差加大,漏诊率加大,特别是宫颈早期浸润癌更易漏诊,本文漏诊的病人,TCT为HSIL,活检结果为CIN3,LEEP术后病理为早期浸润癌2例。
3.2.3宫颈病变范围及面积:病变过小,局限在单一象限的病变;浅层的高度病变在碘着色时不变黄色;宫颈管内部位较深,阴道镜不满意或位于转化区外的穹窿部不易发现。如果按照宫颈3,6,9,12点取活检,就非常容易漏诊。
3.2.4活检的方法有宫颈定点(3,6,9,12点)、精准多点、颈管搔刮,不同的组合正确率不同。定点活检(3,6,9,12点)与LEEP术后病理的一致率为64.44%,阴道镜下精准多点与LEEP术后病理的一致率为84.76%,差异有统计学意义(p<0.05)。
3.2.5合理选择活检部位和数量:研究显示,单点活检可能会漏掉1/3的宫颈癌前病变;根据2019年ASCCP建议,临床中遇到越复杂的阴道镜图像,越应提高警惕,在复杂的图像部位增加连续活检点(2-4会)以提高诊断的准确性,活检点从1个增加到2个,可大幅度提高CIN2+的检出率,增加活检点并非盲目随机活检,应以醋酸白上皮、异常血管及出血部位取活检。
从本文表3中可以看出,阴道镜下宫颈精准的多点活检病理诊断,较过去的3、6、9、12点直接活检而言,大大提高了对癌前病变及宫颈癌的诊断准确率。
3.3.阴道镜下宫颈活检与LEEP术后病理分析:
在宫颈癌“三阶梯”筛查程序中,阴道镜检查和阴道镜下活检决定妇女接受常规筛查、加强监测或手术治疗至关重要,精准的阴道镜诊断是宫颈活检的前提。对于阴道镜检查或活检结果提示高级别病变、CIN累腺、可疑癌浸润部位、或者阴道镜图像不满意不排除癌可能的患者,任然应选LEEP锥切术,对于宫颈病变的确诊及排除存在的早期浸润癌有着重要的应用价值,术后获得的足够的病理组织,也有助对病变程度的进一步诊断,且对切缘情况能进行相应评估,必要时采用宫腔镜、B超、MRI等辅助检查手段,防止宫颈癌的漏诊。如果活检后或锥切术病理检查未能证实癌前病变,后续处理依照2012年ASCCP指南进行。
同时对于手术者的阴道镜及手术培训情况、病理医师的阅片及报告,直接影响切缘的情况及病理的结果。阴道镜下宫颈的活检与最终病理的符合率为45-69.3%。从本文研究中我们可以看出,经过阴道镜规范化培训后,阴道镜下多点精准活检病理诊断,较过去盲目的(3,6,9,12点)活检而言,大大提高了癌前病变及宫颈癌诊断的准确性。对照组病理符合率:64.44%,治疗组病理符合率:84.76%,治疗组与对照组比较 p<0.05,差异有统计学意义。
阴道镜检查对CIN的诊断存在一定的不准确性,但是在宫颈癌“三阶梯”筛查程序中,阴道镜检查和阴道镜下活检决定妇女接受是否常规筛查、加强监测或手术治疗是至关重要的,同时精准的阴道镜诊断是宫颈活检的前提。规范的阴道镜检查及培训阴道镜师的操作技能,严格掌握转诊阴道镜的指征,在阴道镜下多点精准活检+ECC,必要时宫颈锥切,可提高宫颈癌及癌前病变的准确率,减少宫颈癌及癌前病变的漏诊率和过度医疗。对于提升医院的阴道镜检查质量,将来更好地满足全国宫颈癌筛查的重大公共卫生服务项目的要求,具有较强的可行性和临床价值。
参考文献
[1]Thomsen LT,Kjær SK,Munk C,et al.Clinical performance of human papillmavirus(HPV)testing versus cytology for cerviacal cancer screening:results of a laege danish implementation study[J].Clin Epidemiol,2020,1:203-213.
[2]Ferlay J,Soerjomataram I,Dikshit R,et al. Cancer incidence and mortality worldwide; sources,methods and major patterns in GLOBOCAN 2012[J],Int J Cancer,20150136(5):E359-386.DOI:10.1002/ijc.29210.
[3]Guo YL,You K,Geng L,etal. Clinical performance of APTIMA human papillomavirus (HPV)16 18/45 mRNA genotyping testing for the detection of cervical intraepithelial neoplasia 3 (CIN3) or cancer in a select group of chinese women [J]. Pathol Oncol Res,2016.22(3);549-554.
[4]Omar AL,Josephine K,Chistine N,et al. Role of ThinPrep liquidbased cervical screening [J]. Journal of the American Society of Cytopathology,2019,8(5) :278-283.
[5]魏丽慧,赵昀,沈丹华,等,中国子宫颈癌筛查及异常管理相关问题专家共识(一)[J].中国妇产科临床杂志.2017.18(2):190-192.
[6]魏丽慧,沈丹华,赵方辉,等,中国子宫颈癌筛查及异常管理相关问题专家共识(二)[J].中国妇产科临床杂志.2017.18(3):286-288.
[7]Dos Santos Melli PP,Duintana SM.et al.Multivariate analysis of risk factors for the persistence of high-grade squamous intracepithelial lesions following loop electrosurgical excision procedure[J].Int J Gynaecol Obstet,2016,133(2):234-247.
[8]Rebcca B ,Richard S, Philip E,et al.2019 ASCCP risk-based management consensus guidelines for abnormal cervical cancer screening tests and cancer precursors[J].J Low Genit Tract Dis,2020,24(2):129-132.
[9]Moniak CW,Kutzner S. Adam E.et al.J Roprod Med ,2000,45:285-292.
[10]Massad LS,Einstein MH, Huh WK,etal. 2012 updated consensus guidelines for the management of abnormal cervical cancer screening tests and cancer percursors[J]. J Low Genit Dis, 2013,17(5 Suppl 1):S1-S27.DOI:10.1097/LGT.0b013e318287d329.
[11]郎景和,隋龍,陈飞 主编.实用阴道镜技术[M].51.

