卵巢成熟性畸胎瘤恶变的诊断及合理治疗
苏家林 张 赟 卢朝霞 吴海根
卵巢成熟性畸胎瘤起源于具有分化潜能的生殖细胞,是最常见的卵巢良性肿瘤,以囊性居多。肿瘤好发于绝经后和围绝经期女性,年龄45~60岁[1-2],可包含内、中、外三胚层成分,理论上任何胚层成分都有发生恶变的可能,但是非常少见,发生率0.17~2%[3],由于病例数少,临床对它的认识多局限在国内外文献的个案报道。术前明确诊断困难,治疗方面,迄今尚存有争议,无统一的规范[4]。本文旨在通过对我院近9年收治的20例卵巢成熟性畸胎瘤伴恶变患者的临床资料进行回顾性分析,研究其临床特点、治疗方案以及预后相关因素,探讨卵巢成熟性畸胎瘤恶变(malignant transformation of mature teratoma,MT)更合理的诊治策略。
1 资料与方法
1.1 一般资料
江西省妇幼保健院2009年1月至2018年1月间共收治卵巢成熟性畸胎瘤恶变患者20例。患者以下腹胀(13例)、腹痛(1例)、盆腹腔包块(3例)、尿频(2例)、月经紊乱(1例)主诉入院,平均年龄51.6(23~77) 岁,肿瘤平均直径为14.4(5~24) cm,病发左侧9例、右侧11例。术前血清肿瘤标志物检测异常12例:5例患者单纯SCC升高,2例单纯CA125升高,3例CA125并CEA升高,1例CA199并SCC升高,1例CA125并SCC升高。术前8例患者行CT检查,其中4例提示肿瘤恶变可能。14例术中冰冻切片确诊,1例术中冰冻切片诊断为交界性囊腺瘤,术后病理确诊6例。鳞癌变15例(占75%),类癌3例(占15%),腺鳞癌变1例,中分化鳞癌并低分化腺癌变1例。根据FIGO(2009)分期,Ⅰa期3例,Ⅰc期9例,Ⅱa期1例,Ⅱb期3例,Ⅱc期1例,Ⅲc期1例,未行肿瘤分期手术2例(1例临床Ⅰ期,1例Ⅱ期以上)。详见表1。
1.2 治疗方案
20例患者均接受了手术治疗,术后辅助化疗12例(BEP3/TP9),放疗1例。Ⅰ期患者中有生育要求者4例,全部行保留生育功能的手术,术后证实左侧鳞癌变Ⅰa期1例,未补充化疗;右侧鳞癌变Ⅰc期1例,术后补充TP化疗6程;右侧原发性类癌变Ⅰc期1例,未补充化疗;右侧甲状腺类癌变1例(仅行腹腔镜右附件切除术),术后补充BEP化疗5程。77岁高龄体弱患者1例,仅行腹式双附件切除,术后拒绝化疗。其余15例均行腹式卵巢癌分期术:Ⅰa期均未行辅助化疗;Ⅰc期2例因患方因素拒绝化疗, 5例行TP化疗6程, 1例行BEP化疗6程,23月结肠转移(手术+化疗);Ⅱ期患者1例行BEP化疗6程,3例行TP化疗6程, 1例左侧腺鳞癌变Ⅱb期患者术中有病灶残留,术后2月TP化疗过程中肿瘤未控,更改BEP化疗+放疗;1例76岁左侧鳞癌变Ⅲc期,术后拒绝化疗。详见表1。
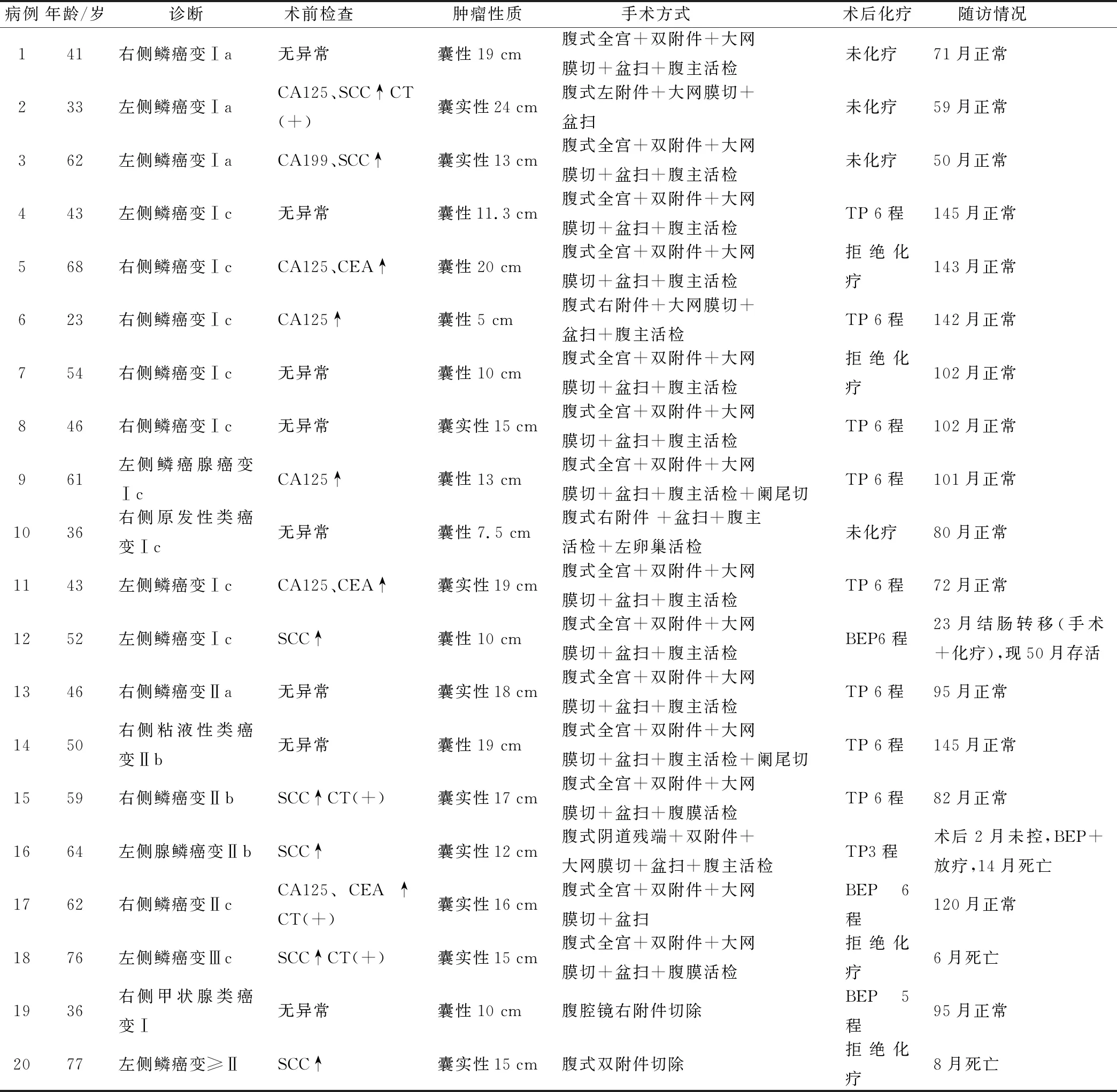
表1 患者临床资料及随访结果
1.3 方法
观察患者临床特点、诊断过程、治疗方法,随访治疗后其缓解情况及生存状态。重点分析复发转移、未控死亡患者的病理特点,研究可能影响卵巢成熟性畸胎瘤恶变预后的危险因素,运用SPSS19.0软件对数据进行统计学分析,计数资料采用卡方检验,P<0.05为差异有统计学意义。
2 结果
对完成治疗的20例癌变患者规范的系统随访,截止至2021年3月,其中16例健康存活;1例52岁鳞癌变ⅠC期(左),23月后结肠转移,行结肠切除术+化疗,现存活;3例(64岁腺鳞癌变Ⅱb期、76岁鳞癌变Ⅲc期、77岁鳞癌变未分期)(左),未控死亡。目前中位总生存时间为88.5月,平均总生存时间为84.1月,并继续随访中。3例死亡患者中有1例鳞癌变因为高龄仅行双附件切除术;1例鳞癌变ⅢC期,未行辅助化疗;1例腺鳞癌变ⅡB期,行TP化疗3程,发现肿瘤未控,更改BEP化疗并加行放疗,效果欠佳。复发转移、死亡组平均年龄67.3(52~77)岁,明显高于健康存活组47.7岁。术后无肿瘤残留灶者19例,有病灶残留者1例,其平均总生存时间目前分别为87.8和14个月,两者比较,差异有统计学意义(P<0.05)。
4例Ⅰ期年轻患者行保留生育功能手术(其中1例仅行腹腔镜右附件切除,术后补充BEP化疗),随访59~142月,目前均未复发,预后良好。1例77岁高龄体弱患者,仅行腹式双附件切除,术后拒绝化疗,于术后8月肿瘤未控死亡。其余15例均行卵巢癌分期术:Ⅰa期均未行辅助化疗,生存良好;Ⅰc期2例因患方因素拒绝化疗,生存良好;5例行TP化疗6程,生存良好;1例行BEP化疗6程,23月结肠转移(手术+化疗),现50月存活;Ⅱ期患者(5例)手术+化疗(TP4例、BEP1例),总体预后良好,但有1例左侧腺鳞癌变Ⅱb期患者术中有病灶残留,术后2月TP化疗过程中肿瘤未控,更改BEP化疗+放疗,仍然不得缓解,于术后第14个月死亡;1例76岁左侧鳞癌变Ⅲc期,术后拒绝化疗,于术后6月肿瘤未控死亡。预后影响因素分析见表2。
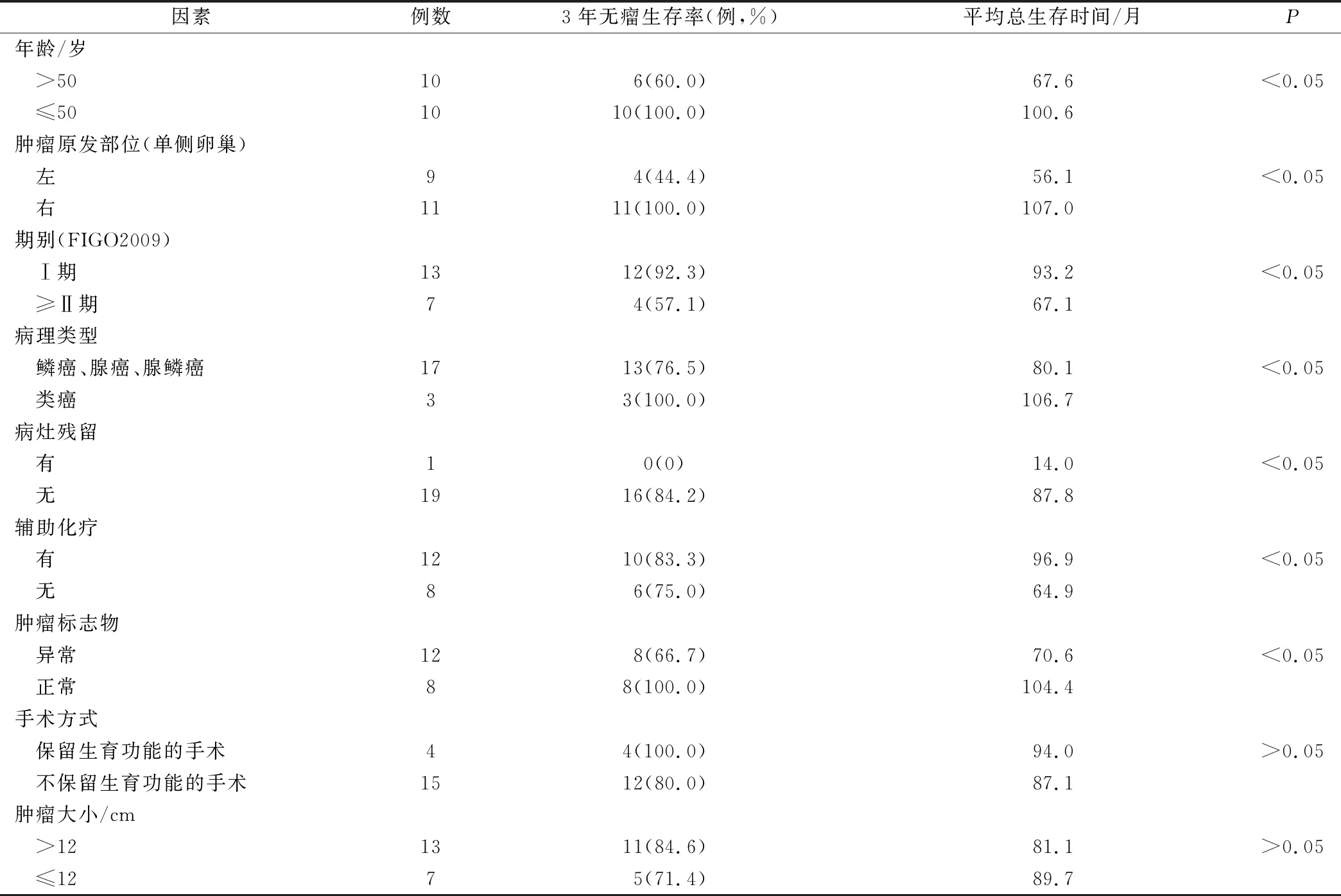
表2 影响MT患者预后的单因素分析结果
3 讨论
3.1 临床表现
卵巢成熟性畸胎瘤恶变(MT)少见,缺乏典型的特异性临床症状,通常发生在一侧卵巢[5]。本院同期共收治卵巢良性成熟性畸胎瘤4856例,其中仅20例发生恶变,占0.41%。20例恶变患者均病发单侧卵巢,鳞癌变为主(占75%),不适症状与其他盆腹腔肿瘤相同,主要是肿瘤占位引起的腹胀腹痛、尿频,以及影响卵巢内分泌功能导致月经紊乱,与文献一致。
3.2 诊断
卵巢成熟性畸胎瘤恶变发病率低、病例数少,且没有特异性的不适症状,术前诊断困难。龚晓明等报道[6]卵巢成熟性畸胎瘤患者平均年龄为32岁,肿瘤直径7 cm,而发生恶变的大多数患者年龄>45岁,肿瘤直径>10 cm。本研究中患者平均年龄51.6岁,肿瘤平均直径为14.4 cm,由此可见,卵巢成熟性畸胎瘤恶变患者发病年龄显著升高,且肿瘤直径显著增大。推断:年龄、肿瘤体积在该病诊断方面有一定的参考价值;恶变可能与良性卵巢畸胎瘤长期存在有关。提倡对卵巢畸胎瘤开展普查,早诊早治。
影像学检查和其他辅助检查,特别是CT及血清肿瘤标志物检测可能提示卵巢畸胎瘤发生恶变[7]。当CT发现畸胎瘤的实性组织有侵蚀周围结构,伴出血坏死或出现肿瘤盆腹腔转移等恶性表现时,应高度怀疑恶变。然而我们工作中,由于经济、效率等因素,更多的是通过彩超来发现和诊断妇科肿瘤,加做CT尤其是增强CT的意识不够。本研究20例患者,仅8例术前行CT检查,其中4例提示肿瘤恶变,阳性率50%。术前全部患者接受血清肿瘤标志物检测,发现异常12例,由于不同时期医院检验科检验项目略有不同,故患者肿瘤标志物检测项目也有所差别。本组术前检测患者发现SCC、CA125、CA199、CEA有异常升高表现,特别提出15例鳞癌变患者完成SCC检测8例,其中6例SCC发现有不同程度升高,最高24.46 ng/ml,阳性率75%。1例腺鳞癌变SCC也出现升高。可见血清肿瘤标志物异常改变可能与发生恶变的组织学类型相关。
术中快速冰冻切片检查是一种鉴别病变性质的成熟而可靠的方法,其结果与最终诊断的符合率高达92~98%[8]。但是,术中快速冰冻切片取材有限,存在遗漏病变的风险。而且卵巢是一个原发和转移、肿瘤病理类型多见的器官,所以它的诊断准确率更是低于其他部位发生的肿瘤[9]。本研究15例患者术中行冰冻快速切片,其中14例确诊为本病,1例术中诊断为交界性囊腺瘤;另外5例由下级医院术后转入我院治疗,术后病理确诊6例,其中5例接受再分期手术。术中与术后诊断吻合率93%,推荐规范术中冷冻切片检查,注意对囊肿实性区、囊内乳头增殖和囊壁增厚区多点取材,提高诊断的有效率,从而减少二次手术率,减轻患者身体、心理以及经济负担。
3.3 治疗方法
学界对卵巢成熟性畸胎瘤恶变的认识及其治疗,迄今没有统一的观点和规范的方案。一般认为卵巢成熟性畸胎瘤恶变的治疗应遵循卵巢上皮性癌的治疗原则,全面的手术分期、满意的肿瘤细胞减灭术是治疗的基石,再辅以化疗、放疗、免疫等综合治疗。
3.3.1 手术治疗 卵巢成熟性畸胎瘤发生恶变后,主要通过直接浸润和盆腹腔播散种植转移,淋巴结转移非常少见。推荐切除全子宫、双附件、大网膜[10]理论上不需要清扫盆腔及腹主动脉旁淋巴结。但有学者提出淋巴结状态是分期的重要依据,可指导后续的精准、个体化治疗,并进行了相关的系统性研究,认为淋巴结切除术能改善晚期患者生存率,主张行淋巴结切除[11]。还有研究认为对年轻、有生育要求的早期患者可以采用保守性手术(患侧附件切除)和保留生育功能的分期手术治疗[12]。本文4例Ⅰ期年轻患者行保留生育功能手术(其中1例仅行腹腔镜右附件切除),随访59~142月,无瘤生存,亦为Ⅰ期患者保留生育功能治疗提供实践依据。另外本研究术后无肿瘤残留灶患者的临床缓解明显好于有病灶残留者,佐证了满意的手术是改善卵巢成熟性畸胎瘤恶变预后的关键。
3.3.2 辅助治疗 化疗是通过抑制细胞生长、促进组织分化杀灭肿瘤的全身性治疗,能减少肿瘤微转移、改善卵巢癌的生存期,大多数卵巢癌对化疗敏感,包括卵巢上皮性癌和恶性生殖细胞肿瘤等[13]。因卵巢成熟性畸胎瘤起源于生殖细胞,而其恶变却发生在畸胎瘤中的体细胞,与未成熟性畸胎瘤有着本质区别。故学者对卵巢MT的辅助化疗方案一直有不同的主张。黄宝友等[14]提出术后及时(7天内)采用BEP或BVP方案化疗,可有效控制和消灭不稳定的癌细胞,降低该病的复发转移。Den Bakker等[15]则认为Ⅰa期MT患者预后良好,仅行手术治疗即可,无需化疗,而中晚期MT患者的辅助化疗,不能简单的搬用恶性生殖细胞肿瘤的化疗方案,应根据病理明确恶变成分的不同来源,有针对性的选用化疗方案。Sakuma等[16]报道了8例经满意卵巢癌细胞减灭术的Ⅱ~Ⅲ期鳞癌变的卵巢成熟性畸胎瘤患者,辅助紫杉醇+铂类化疗,其平均无瘤生存时间可达20月,提示TP化疗是一个有前景的化疗方案。我院20例卵巢MT术后接受化疗12例(3例BEP/9例TP),随访统计3年无瘤生存率,BEP组66.7%,TP组88.9%(除1例左侧腺鳞癌变Ⅱb期术中有病灶残留患者,术后2月发现肿瘤未控,更改BEP化疗+放疗,仍然不得缓解,于术后第14个月死亡,其他8例均长期健康存活),差异有统计学意义(P<0.05)。此死亡病例的治疗过程,也同时充分的体现了BEP不优于TP方案;故笔者建议对术后需要辅助治疗的MT患者,采用紫杉醇联合铂类化疗;而卵巢MT对放疗可能不敏感,放疗的副反应大于可能的受益,故不主张放疗。
3.4 预后
本案复发转移、死亡组,平均年龄明显大于健康存活组;原发肿瘤均在左侧卵巢;期别除复发转移者为IC期外,3例死亡患者均为中晚期;病理类型为腺鳞癌及鳞癌变,而类癌变者则均长期存活;手术方面,有1例仅行双附件切除,未完成分期,唯独1例术中有残留病灶者亦为死亡队列成员;辅助治疗方面,复发转移患者采用BEP方案化疗,3例死亡病例中2例拒绝术后化疗。依此对可能影响卵巢MT患者预后的因素进行单因素分析,结果提示MT的预后与肿瘤大小、手术方式关系不密切(P>0.05);而与年龄、肿瘤原发左侧卵巢、肿瘤标记物、分期、病理类型、病灶残留、辅助化疗有关(P<0.05)。报道肿瘤原发左侧卵巢是影响卵巢MT预后的危险因素,本文属首次,具体原因尚不明确,可能与左侧卵巢的静脉回流路径及解剖有关系。其他影响因素基本与文献报道一致[11,16]。
综上所述,卵巢成熟性畸胎瘤恶变发病率非常低,早期预后良好,中晚期治疗效果不理想。术中冰冻切片可有效确诊,减少二次手术率。对年龄大、肿瘤体积大的卵巢畸胎瘤患者应尽早手术,以降低其恶变的发生率和早期发生恶变。治疗以手术为主,对I期年轻患者可行保留生育功能的手术,对无生育要求者应行全面的手术分期。放疗不敏感,紫杉醇联合铂类化疗是其有效的辅助化疗方案。迄今对于卵巢成熟性畸胎瘤恶变的认识,尚局限在个案报道和少数病例的回顾性分析,且众口不一,因此,其合理的临床诊治模式仍需积累病例,进一步研究。

