体质量管理对肥胖型多囊卵巢综合征女性的内分泌激素水平和辅助生育结局的影响
林慧?刘肖?梁清妹?蔡柳洪
【摘要】目的 探讨体质量管理对肥胖型多囊卵巢综合征(PCOS)不孕症女性的内分泌激素水平和辅助生育结局的影响。方法 收集62例进行辅助生殖技术(ART)治疗的肥胖型PCOS不孕症患者的临床资料,选择接受常规辅助生育治疗的28例患者为对照组,在常规辅助生育治疗的基础上接受定期体质量管理的34例患者为体质量管理组。比较2组患者的内分泌激素水平和辅助生育结局。结果 减重后,体质量管理组肥胖型PCOS患者的体质量、BMI、体脂、腰臀均较减重前以及对照组降低(P均< 0.05)。減重后,体质量管理组肥胖型PCOS患者的空腹胰岛素[(13.2 ± 4.2)mU/L]均较减重前[(21.5 ± 6.1)mU/L]以及对照组[(20.3 ± 5.8)mU/L]降低(P < 0.001)。体质量管理组的人工授精累积临床妊娠率(25% vs. 13%)和首次胚胎移植后的临床妊娠率(61% vs. 39%)略高于对照组,但组间比较差异均无统计学意义(P均> 0.05)。结论 体质量管理可以有效降低肥胖型PCOS不孕症患者的BMI、空腹胰岛素水平,可能潜在地改善其辅助生育的妊娠结局。
【关键词】体质量管理;肥胖;多囊卵巢综合征;性激素;胰岛素;辅助生育
Effect of weight loss on endocrine hormonal levels and assisted reproductive outcomes of obese PCOS women Lin Hui, Liu Xiao, Liang Qingmei, Cai Liuhong. Reproductive Center, the Third Affiliated Hospital of Sun Yat-sen University, Guangzhou 510630, China Corresponding author, Cai Liuhong, E-mail: 446870080@qq.com
【Abstract】Objective To investigate the effect of weight loss on the endocrine hormonal levels and assisted reproductive outcomes of women with obese polycystic ovarian syndrome (PCOS). Methods Clinical data of 62 obese women with PCOS receiving assisted reproductive techniques (ART) were collected. All women were divided into the control (n = 28) and weight loss groups (n = 34). In the control group, routine ART was given, and routine ART combined with regular weight loss interventions were delivered in the weight loss group. The endocrine hormonal levels and assisted reproductive outcomes were statistically compared between two groups. Results After weight loss, body weight, body mass index (BMI), body fat and waist-to-hip ratio of obese PCOS women were significantly reduced compared with those before weight loss and those in the control group (all P < 0.05). In the obese PCOS women, the fasting insulin level after weight loss was (13.2±4.2) mU/L, significantly lower compared with (21.5±6.1) mU/L before weight loss and (20.3±5.8) mU/L in the control group (both P < 0.001). The accumulated clinical pregnancy rates after intrauterine insemination (25.0% vs. 13.3%) and clinical pregnancy rates after the first embryo transfer (61.1% vs. 38.5%) in the weight loss group were slightly higher than those in the control group without statistical significance (both P > 0.05). Conclusion Weight loss can significantly reduce the BMI and fasting insulin level, and might potentially improve assisted reproductive outcomes in obese PCOS women.
【Key words】Weight loss; Obese; Polycystic ovarian syndrome; Sex hormone; Insulin; Assisted reproduction
多囊卵巢综合征(PCOS)是育龄妇女最常见的内分泌紊乱疾病之一[1-2]。PCOS患者还可以表现为各种代谢异常,如糖脂代谢异常,远期风险包括心血管、内膜恶变等均增加。生殖障碍是PCOS患者就诊的重要原因之一,辅助生殖技术(ART)如宫腔内人工授精(IUI)和体外受精-胚胎移植(IVF-ET)是针对PCOS患者解决其生育需求的重要手段[3]。PCOS患者中超过50%表现为超重和肥胖症,尤其以腹型肥胖为主[4]。肥胖型PCOS不仅负面影响了女性的外观、自尊和生活质量,而且还增加PCOS患者代谢综合征、生殖障碍以及其他远期并发症的风险。因此控制体质量是针对肥胖型PCOS患者最基本也是最重要的治疗措施[5-6]。本研究纳入了接受ART治疗的肥胖型PCOS不孕妇女,对其进行体质量管理后,观察其内分泌激素水平和辅助生育结局的改变,以期明确利用体质量管理来达到改善肥胖型PCOS患者代谢紊乱和生殖障碍的目的。
对象与方法
一、研究对象
收集2016年3月至2021年3月在本中心进行ART治疗的肥胖型PCOS不孕症患者的临床资料。病例纳入标准:①符合2003年鹿特丹标准中PCOS相关标准,即月经稀发或闭经,卵巢多囊样改变,高雄激素血症;②拟进行IUI或者IVF-ET治疗的不孕症妇女;③年龄20~35岁;④ BMI超过28.0 kg/m2。排除标准:①未完成随访的女性;②子宫内膜因素可能导致妊娠率低下者,如合并单角子宫、纵隔子宫、双子宫、宫腔粘连、黏膜下子宫肌瘤;③复发性流产的女性;④合并严重的心血管病、肝肾疾病、风湿免疫疾病和肿瘤。经筛选,共纳入62例肥胖型PCOS不孕症患者的资料。所有患者在了解体质量管理的要求后,自愿参与或者不参与体质量管理。其中28例未进行体质量管理,接受常规ART治疗,设为对照组;34例自愿先进行体质量管理后,再进行常规ART治疗,设为体质量管理组。
二、体质量管理
本中心所采用的体质量管理方法主要包括体质量评估、生活方式调整和随访体质量情况。体质量评估在患者启动辅助生育治疗前进行,包括检测肥胖型PCOS患者的体质量,计算BMI、体脂率和腰臀比,调查患者的饮食习惯,记录其热量摄入情况。生活方式调整主要包括饮食控制和运动指导。饮食控制方面,根据体质量评估的情况,在营养科的协助下,计算患者的每日热量摄入情况,制定患者的标准化膳食方案。营养科医师和生殖科医务人员共同协助介绍食物的热量知识、指导患者采取高蛋白低血糖指数的膳食方案、选择食用高蛋白低血糖指数的食物。建议患者限制总热量的摄入(每日摄入热量不超过1600 kcal,并根据生活和运动情况进行微调)。饮食结构建议按照碳水化合物∶蛋白∶脂类=5∶3∶2的比例进行搭配组合。运动指导方面,对患者进行积极的健康教育,指导患者进行每周3次的有氧运动如慢跑、跳绳、游泳等运动,每次有氧运动持续至少30 min。在生活方式调整期间,患者需记录每日的饮食摄入和运动情况,并每周记录1次体质量、腰围、臀围的情况,以此保证患者执行干预的依从性。每个月定期对患者进行体质量随访,查看患者生活方式调整的记录表,重新评估患者的BMI和体脂。体质量管理的目标是3个月内体质量减轻约10%。根据患者体质量管理的实际情况,先对患者进行生活方式调整2个月。未达到体质量管理目标的患者在加强体质量管理的知识教育后,继续在监督下实施上述的生活方式调整1个月。 达到目标的患者进入体质量维持阶段,继续监督患者进行生活方式的调整,维持上述饮食和运动习惯,此阶段持续约1个月。
三、评价指标
本研究的临床资料均由专门的医务人员进行随访和登记。收集肥胖型PCOS不孕症患者的一般临床资料,包括年龄、体质量、腰围和臀围、BMI、不孕年限、不孕类型、不孕因素,移植胚胎个数,同时记录患者在不同阶段的抗苗勒管激素(AMH)、基础性激素、空腹血糖、空腹胰岛素。研究的主要结局指标为患者的辅助生育结局——临床妊娠率。进行IUI治疗的女性,计算其连续2个IUI治疗周期的累计临床妊娠率(连续2个IUI周期后获得临床妊娠的人数/进行IUI治疗的人数×100%)。接受IVF-ET治疗的女性,计算其首次胚胎移植周期的临床妊娠率(首次胚胎移植后获得临床妊娠的人数/进行首次胚胎移植的总人数×100%)。
四、统计学处理
使用SPSS 19.0进行统计描述和统计分析。计量资料如符合正态分布以 表示,对照组和体质量管理组的比较采用两独立样本t检验,体质量管理组减重前和减重后的比较采用配对t检验;计量资料如不符合正態分布则以M(P25,P75)表示,并采用Wilcoxon秩和检验。计数资料以例(%)表示,比较采用χ2检验或Fisher确切概率法。P < 0.05为差异具有统计学意义。
结果
一、体质量管理组与对照组肥胖型PCOS不孕症患者的一般资料比较
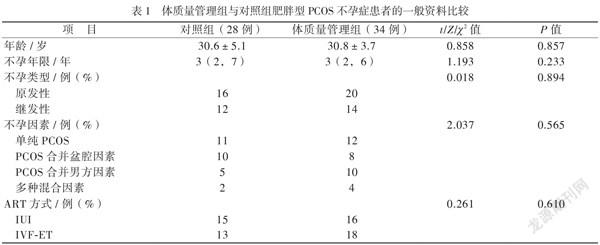
2组肥胖型PCOS不孕症患者基本临床资料比较,如表1所示,其年龄、不孕年限、不孕类型、不孕因素和ART方式比较差异均无统计学意义(P均 > 0.05),见表1。
二、体质量管理组与对照组肥胖型PCOS不孕症患者的体质量相关指标比较
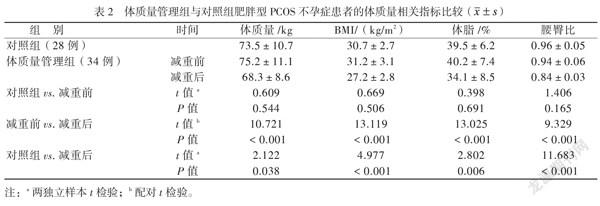
2组肥胖型PCOS不孕症患者在减重前的体质量、BMI、体脂、腰臀比比较差异均无统计学意义(P均 > 0.05)。减重后,体质量管理组患者体质量、BMI、体脂和腰臀比均较减重前降低(P均 < 0.001)。减重后体质量管理组患者体质量、BMI、体脂和腰臀比均较对照组降低(P均 < 0.05),见表2。
三、体质量管理组与对照组肥胖型PCOS不孕症患者的内分泌激素水平比较
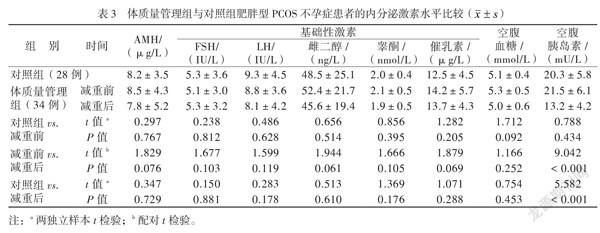
无论是减重前还是减重后,体质量管理组和对照组的AMH水平和基础性激素的水平改变不明显(P均 > 0.05)。体质量管理组减重前后和对照组的空腹血糖比较差异亦无统计学意义(P均 > 0.05)。减重前体质量管理组和对照组的空腹胰岛素水平比较差异无统计学意义(P > 0.05),减重后体质量管理组空腹胰岛素均低于其在减重前和对照组的空腹胰岛素水平(P均 < 0.001),见表3。
四、体质量管理组与对照组肥胖型PCOS不孕症患者的辅助生殖结局比较
体质量管理组和对照组分别有16例和15例使用IUI的方式作为辅助生育方式。体质量管理组的IUI累积临床妊娠率稍高于对照组,但组间比较差异无统计学意义(P > 0.05)。体质量管理组和对照组分别有18例和13例使用IVF-ET的方式作为辅助生育的方式。体质量管理组的ET后临床妊娠率稍高于对照组,但组间比较差异无统计学意义(P > 0.05),见表4。
讨论
本研究显示,减重后肥胖型PCOS患者的体质量、BMI、体脂、腰臀比等指数较减重前和对照组均下降。并且减重后,其空腹胰岛素水平下降,基础性激素的下降水平虽未达到统计学意义,但黄体生成素和睾酮表现出下降趋势。肥胖型POCS女性在减重后进行IUI和IVF-ET的助孕治疗,临床妊娠率较对照组有所提高,但提高程度尚未达到统计学意义。
PCOS是育龄期女性最常见的导致不孕症和内分泌紊乱的疾病。肥胖也是PCOS的常见表现之一。肥胖不仅使得女性外观、自尊心均受到严重影响,还会加重PCOS患者的内分泌激素水平紊乱和生殖障碍[3]。因此,控制体质量是管理肥胖型PCOS最基本和最重要的措施[3]。控制体质量的主要方式包括生活方式、药物和手术干预这3种手段[7]。药物和手术干预均存在各种潜在的不良反应和风险,并非首选方式。生活方式的干预虽然需要患者较高的自制力去执行,但是在医务人员和家属的共同鼓励和监督下,生活方式的干预可以更为简单、有效地完成,因此更容易被广大女性接受,成为其首选方式。本研究中医务人员在评估患者的体质量情况后,通过营养科的评估,为患者制定合理、均衡营养的餐单,同时为患者制定规律的有氧运动计划,并且对患者进行定期的随访和监督,因此保证了患者的依从性和执行力,协助患者建立良好的生活方式,长期维持体质量管理的成果,也为后期PCOS的内分泌激素水平的稳定和辅助生育的成功奠定基础。
基础黄体成生素水平升高和高雄激素血症是PCOS的典型表现之一。高雄激素状态导致脂肪细胞肥大增生,从而使肥胖症的发生增加[8]。并且脂肪细胞的肥大增生也会引起脂肪细胞功能障碍,影响了胰岛素的敏感性,增加糖代谢风险[9]。约75%的PCOS患者可表现为高血糖、高胰岛素血症、胰岛素抵抗等多种糖代谢异常的表现[10]。对于肥胖型PCOS患者,上述内分泌激素水平的异常更为明显。胰岛素水平的升高刺激了卵巢生成更多的雄激素,并且通过抑制肝脏生成性激素结合蛋白而增加血清中游离睾酮水平[5]。高胰岛素血症和高雄激素血症的联合作用阻碍了卵泡发育,从而导致月经紊乱、排卵障碍而影响生育[6]。因此,肥胖症、高雄激素血症和高胰岛素血症相互促进,进一步加重了PCOS患者的生育障碍。本研究中生活方式的干预可有效降低空腹胰岛素水平,从而改善胰岛素抵抗,且患者基础黄体生成素水平和睾酮水平在减重后也有降低的趋势。
Bailey等[12]进行的一项回顾性队列研究中,与对照组女性相比,肥胖型PCOS患者IVF-ET每周期的临床妊娠率降低31%(OR = 0.69,95% CI 0.11 ~ 0.86),活产率降低71%(OR = 0.29,95% CI 0.10 ~ 0.84)。另一项前瞻性随机对照研究对拟行IVF-ET助孕的肥胖型PCOS患者进行饮食控制。尽管2组IVF-ET后的活产率相近(减重组29.6%,对照组27.5%),但是减重组患者中有10.5%为自然妊娠,高于对照组的2.6%自然妊娠率[13]。因此,肥胖被认为是导致PCOS不良生育结局的一个重要影响因素。体质量管理对PCOS患者生育结局的改善可能的原因主要来源于两方面。首先,体质量管理可能潜在地改善了卵子和胚胎的质量。有研究提示,随着BMI的增加,卵子直径逐渐减小,纺锤体紊乱、染色体排列不齐[14]。BMI负面影响了卵子发育和成熟。其次,体质量管理可能有效改善子宫内膜的容受性。研究提示,独立于胚胎质量因素外,BMI的增加导致了胚胎种植率、妊娠率和活产率的降低[16]。因此,良好的体质量管理可能逆转BMI增加后对卵子、胚胎和内膜的负面影响,因而增加了妊娠机会。
本研究存在一些局限性。首先,受限于探索性的小样本研究,本研究虽发现体质量管理可能潜在地改善辅助生育的妊娠结局,但是相关的妊娠率等指标的差异尚未达到统计学意义,后期仍需扩大样本量来证实本研究的结果。其次,因为部分研究纳入的女性未完成冷冻胚胎移植,所以本研究中未计算冷冻胚胎移植的妊娠率和一次取卵周期后的累积妊娠率,且因为部分已妊娠的女性尚未完成分娩,所以本研究未探讨体质量管理对妊娠女性活产和子代健康的影响。在后续的研究中,我们將设计更大样本的前瞻性队列研究,进一步探讨体质量管理对活产率和累积妊娠率的影响。
综上所述,针对肥胖型PCOS患者进行有效的体质量管理,进行生活方式干预,可以控制其体质量相关指标,纠正高胰岛素血症,并能潜在地改善辅助生育的妊娠结局。
参 考 文 献
[1] Escobar-Morreale H F. Polycystic ovary syndrome: definition, aetiology, diagnosis and treatment. Nat Rev Endocrinol, 2018, 14(5):270-284.
[2] 林慧,蔡柳洪,邢卫杰,朱洁茹,欧建平. 认知行为疗法对肥胖型多囊卵巢综合征不孕妇女心理状态和辅助生殖结局的影响. 中华生殖与避孕杂志, 2018, 38(10):860-863.
[3] Balen A H, Morley LC, Misso M, Franks S, Legro R S, Wijeyaratne C N, Stener-Victorin E, Fauser B C, Norman R J, Teede H. The management of anovulatory infertility in women with polycystic ovary syndrome: an analysis of the evidence to support the development of global WHO guidance. Hum Reprod Update, 2016, 22(6):687-708.
[4] de Zegher F, López-Bermejo A, Ibá?ez L. Central obesity, faster maturation, and ‘PCOS in girls. Trends Endocrinol Metab, 2018, 29(12):815-818.
[5] Rezaee M, Asadi N, Pouralborz Y, Ghodrat M, Habibi S. A review on glycosylated hemoglobin in polycystic ovary syndrome. J Pediatr Adolesc Gynecol, 2016, 29(6):562-566.
[6] Jeanes Y M, Reeves S. Metabolic consequences of obesity and insulin resistance in polycystic ovary syndrome: diagnostic and methodological challenges. Nutr Res Rev, 2017, 30(1):97-105.
[7] Varkevisser R D M, van Stralen M M, Kroeze W, Ket J C F, Steenhuis I H M. Determinants of weight loss maintenance: a systematic review. Obes Rev, 2019, 20(2):171-211.
[8] Barber T M, Franks S. Adipocyte biology in polycystic ovary syndrome. Mol Cell Endocrinol, 2013, 373(1-2):68-76.
[9] Sanchez-Garrido M A, Tena-Sempere M. Metabolic dysfunction in polycystic ovary syndrome: pathogenic role of androgen excess and potential therapeutic strategies. Mol Metab, 2020, 35:100937.
[10] Moghetti P, Tosi F. Insulin resistance and PCOS: chicken or egg? J Endocrinol Invest, 2021, 44(2):233-244.
[11] Maheshwari A, Stofberg L, Bhattacharya S. Effect of overweight and obesity on assisted reproductive technology: a systematic review. Hum Reprod Update, 2007, 13(5):433-444.
[12] Bailey A P, Hawkins L K, Missmer S A, Correia K F, Yanushpolsky E H. Effect of body mass index on in vitro fertilization outcomes in women with polycystic ovary syndrome. Am J Obstet Gynecol, 2014, 211(2):163.e1-163.e6.
[13] Einarsson S, Bergh C, Friberg B, Pinborg A, Klajnbard A, Karlstr?m P O, Kluge L, Larsson I, Loft A, Mikkelsen-Englund A L, Stenl?f K, Wistrand A, Thurin-Kjellberg A. Weight reduction intervention for obese infertile women prior to IVF: a randomized controlled trial. Hum Reprod, 2017, 32(8):1621-1630.
[14] Weghofer A, Kushnir V A, Darmon S K, Jafri H, Lazzaroni-Tealdi E, Zhang L, Albertini D F, Barad D H, Gleicher N. Age, body weight and ovarian function affect oocyte size and morphology in non-PCOS patients undergoing intracytoplasmic sperm injection (ICSI). PLoS One, 2019, 14(10):e0222390.
[15] Imterat M, Agarwal A, Esteves S C, Meyer J, Harlev A. Impact of Body Mass Index on female fertility and ART outcomes. Panminerva Med, 2019, 61(1):58-67.
(收稿日期:2021-04-26)
(本文編辑:林燕薇)

