妊娠合并特发性血小板减少性紫癜和血小板减少症鉴别诊断的研究*
杨宝娟,孙彩萍,张 庆,张 珂
(郑州大学第二附属医院妇产科,河南 郑州 453000)
妊娠期血小板减少(GT)是妊娠期合并血小板减少最常见的病因,大多数发生在孕妇妊娠晚期,一般无需对其处理。但血小板减少性紫癜(ITP)对母体和胎儿的危害很大,会引起患者产后出血、自身感染、胎儿或新生儿发生颅内出血甚至死亡。目前,对ITP和GT进行区分尚无一种有效检查手段,故经常导致误诊,因此需找出一种简单、经济的术前诊断手法对其进行判定。本研究对妊娠合并ITP患者和GT患者存在的差异进行讨论,进而研究血小板生成素(TPO)水平可否作为鉴别诊断妊娠合并ITP与GT的参考指标,以及探讨使用重组人血小板生成素(rhTPO)的安全性、有效性。
1 资料与方法
1.1资料
1.1.1一般资料 本研究选取2017年1月至2020年10月在本院50例妊娠合并ITP患者(ITP组)、50例GT患者(GT组)、50例正常妊娠患者(正常组)、50例非妊娠期育龄ITP患者(非妊娠期ITP组)及50例正常育龄患者(正常育龄组)作为研究对象,年龄18~42岁,孕周12~38周,所有研究对象年龄及孕周等一般资料比较,差异均无统计学意义(P>0.05)。本研究经郑州大学第二附属医院伦理委员会审核通过,所有患者均知情同意并签署知情同意书。
1.1.2纳入与排除标准
1.1.2.1纳入标准 (1)妊娠合并ITP患者符合国际协会组制作的ITP诊断标准[2];(2)ITP组患者收集血液标本前12周内均未接受过rhTPO或TPO受体激动剂治疗;(3)妊娠合并GT患者均符合美国血液学会教育课程制定的GT诊断标准[3];(4)所有纳入妊娠者均为单胎。
1.1.2.2排除标准 (1)因病毒引起的血小板减少;(2)合并心、肝、肾肺功能障碍者;(3)合并其他免疫性疾病者;(4)妊娠合并症,其中包括急性脂肪肝、弥散性血管内凝血、子痫、HELLP综合征。
1.1.3诊断标准
1.1.3.1血小板减少 出现2次或以上血常规血小板计数(Plt)在100×109L-1以下,轻度减少是指患者Plt为(50~100)×109L-1,中度减少是指Plt在(30~<50)×109L-1,重度减少是指Plt在30×109L-1以下。
1.1.3.2GT诊断 GT诊断指产妇在孕前并无血小板减少病史,妊娠后出现第1次血小板减少,发生在妊娠中、晚期,且多为轻、中度血小板减少,并不随妊娠进展而进展,母体、新生儿均无出血表现,产后恢复正常,实验室检查排除其他引起血小板下降的原因,肝肾功能及凝血功能并无异常情况。
1.1.3.3ITP诊断 ITP诊断为排除性诊断:(1)至少出现2次血常规提示Plt减少,无异常形态血细胞;(2)在骨髓检查中发现巨核细胞数正常或增多,有成熟障碍;(3)排除其他继发性血小板减少症;(4)脾脏无增大或仅轻度增大。
1.2方法
1.2.1研究方法 于患者的肘正中进行静脉穿刺,抽取正常组和对照组的患者静脉血,分别将其装于3 mL乙二胺四乙酸(EDTA)抗凝管及5 mL分离胶促凝管,同时使用全自动的血细胞分析仪检测抗凝血中血小板的数量,再将其静置半小时,离心15 min,吸取上层的血清,装入EP管内,在温度-8 ℃下保存使用。
rhTPO治疗方案:即对部分入组的妊娠期血小板数量重度减少患者进行rhTPO 300 U/(kg·d)的皮下注射,用药时间为2周。在患者用药过程中,当患者血小板的数量恢复到100×109L-1以上,或者当血小板绝对数量达到80×109L-1以上,应停止对患者用药;如果对患者用药2周后仍未产生效果,应将停止患者的rhTPO给药,更换其他的治疗方案。
将纳入样本的11例妊娠期血小板重度减少患者进行治疗前的外周血抽取,同时将20例正常的妊娠患者作为对照组,也对其进行外周血抽取,并对两组患者的凝血时间和血小板的数量进行对比分析。同时对于入组的妊娠期血小板重度减少的患者进行rhTPO治疗,治疗期限2周后若无明显作用,应停止治疗,此时需再次对外周血进行抽取,同时进行离心获取血小板。患者生产新生儿后,分别抽取GT组、ITP组新生儿外周血,另抽取20例正常妊娠患者新生儿外周血。
1.2.2观察指标 (1)妊娠期患者28周时、入院待产时、产后当日、产后42 h的血清TPO。
1.2.2.1Plt及TPO水平 抽取研究对象外周静脉血8 mL,3 mL装于EDTA抗凝管,5 mL装于分离胶促凝管,通过全自动血细胞分析仪计数EDTA抗凝血中血小板数目。分离促凝血并常温静置30 min,3 000 r/min下离心15 min,吸取上层血清后将其分装至EP管中,在-80 ℃下冷存备用。通过酶联免疫吸附试验(ELISA)检测患者血清中TPO水平。
1.2.2.2出血评分 根据ITP-BAT的评分报告系统评价患者治疗前及治疗14 d后出血情况,其出血严重程度分为0~4级:0级表示无出血;1级表示瘀点;2级表示瘀斑或中度失血;3级为严重出血,大量出血,无后遗症;4级表示严重黏膜或实质出血,发生大量失血情况,有后遗症或危及生命或死亡[4]。观察rhTPO对患者的治疗效果,在妊娠期患者血小板重度减少的情况下,对其治疗的疗效进行评估,分为以下几种情况:(1)完全反应,患者进行治疗后的Plt高于100×109L-1,同时患者不存在出血情况;(2)反应,对患者进行治疗后,血小板数量(30~<100)×109L-1,但同时血小板的增加数量最少达到基础血小板的2倍,同时无出血症状;(3)无反应,患者进行治疗后Plt在30×109L-1以下。检测产后GT组、ITP组患者的新生儿凝血时间,同时获取正常妊娠患者新生儿血小板并离心处理,对比其凝血时间、Plt变化。计算治疗方案的总有效例数。
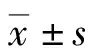
2 结 果
2.1各组TPO水平及血小板计数 ITP组患者TPO水平显著高于GT组及正常组,GT组患者TPO水平显著高于正常组,差异均有统计学意义(P<0.05);ITP组患者Plt水平显著低于GT组及正常组GT组患者Plt显著低于正常组,差异均有统计学意义(P<0.05)。正常妊娠女性的TPO水平高于正常育龄组,非妊娠期育龄ITP患者组高于正常育龄组,但低于妊娠合并ITP患者,差异均有统计学意义(P<0.05)。见表1。

表1 各组纳入研究对象TPO及Plt水平比较
2.2ROC曲线分析TPO对妊娠期合并ITP的诊断价值 根据ROC曲线分析结果显示,曲线下面积为0.815(95%CI0.743~0.912),敏感度为82.00%,特异度为98.00%,准确度为90.00%,最佳截断值为500.43 pg/mL,均高于筛选指标的阈值水准(曲线面积大于0.65),TPO水平对对妊娠合并ITP及GT患者具有重要的参考价值。见图1。

图1 TPO诊断妊娠期合并ITP的ROC曲线
2.2妊娠期患者临床结局 对ITP进行预测,敏感度高达96%,特异度为72.5%,对阳性患者的预测值为68.6%,阴性预测值为96.7%。或当敏感度为87.5%,特异度为100%,阳性患者的预测值为100%,阴性患者的预测值为96.7%。这2种方式指标中患者具有其中1个,则为阳性患者。见表2、3。

表2 预测患者 ITP指标的多变量分析
2.2妊娠患者不同时期TPO变化及治疗方案
2.2.1妊娠不同时期血清TPO阳性率 (1)对不同孕期患者进行血清TPO阳性率数据记录,在妊娠期患者待产前,随着患者的孕期增加,患者的血清TPO阳性率逐渐增高,差异有统计学意义(P<0.05);患者待产期后,患者的血清TPO阳性率逐渐下降,差异有统计学意义(P<0.05)。见表4。

表3 首次出现TPO减少时孕周及Plt对ITP的预测

表4 妊娠不同时期血清TPO阳性情况[n(%)]
2.2.2ITP组治疗疗效评价 患者在接受rhTPO初始治疗14 d后,8例患者获得了治疗反应,总有效率为72.73%(8/11)。治疗后ITP患者PLT[(54.45±10.05)×109L-1]显著高于治疗前[(10.45±2.47)×109L-1],差异有统计学意义(t=30.063,P<0.001)。
2.3GT、ITP患者产后42天新生儿Plt及凝血时间变化 产后GT组、ITP组产后42 d新生儿Plt水平、凝血功能[凝血酶原时间(PT)、促凝血酶原激酶时间(APTT)]、临床表现比较,差异均有统计学意义(P<0.05)。见表5。

表5 GT、ITP患者产后42 d新生儿血小板及凝血时间变化情况
2.4妊娠结局 50例患者中,顺利生产47例,其中34例有效并顺利生产(包含9例早产儿),13例为无效顺利生产,有效并引产3例,均无分娩不良事件发生。
2.5新生儿相关情况 47例患者顺利生产健康新生儿,其中2例新生儿出生后Plt水平为20×109L-1,但并无出血情况,对患者给予IVIG治疗后血小板均恢复正常。3例新生儿出生30 d后出现了腹胀、大便不畅情况,但无证据能直接说明其与用药有关,新生儿生长发育情况均正常。
3 讨 论
根据目前相关研究,对于GT的发生和ITP的判断方法主要有以下情况[5]:(1)患者妊娠前期无血小板减少相关病史;(2)大多数患者在妊娠中、晚期出现GT;(3)大部分患者Plt数值为(70~100)×109L-1;(4)没有对胎儿或新生儿产生影响,分娩后大部分新生儿Plt水平正常;(5)分娩后患者的血小板数量恢复正常。
临床上对妊娠合并ITP与GT的诊断并无方法,且临床上对GT的治疗标准尚未统一,因其治疗难度大且治疗药物有限,其中主要医治药物有以下几种:(1)糖皮质激素[6]。该药物主要作用是调节机体的免疫功能,减轻血小板受到的破坏,改善毛细血管及刺激骨髓的造血功能,从而提高Plt水平。据相关研究显示,在患者的妊娠早期若使用大量的糖皮质激素,可能会使胎儿发生畸形,同时妊娠期患者使用糖皮质激素可能会发生相关不良反应,例如妊娠期糖尿病,妊娠期高血压及胎膜的早破等,应严密随防此类儿童的体格发育、神经和智力发育及运动功能等。(2)丙种球蛋白。(3)免疫抑制剂,其在一定程度上会使胎儿的生长受到阻碍。(4)rhTPO,该药物被认为是目前ITP的一种辅助治疗[7]。本研究对是否可以将GT的一线用药设置为rhTPO进行探究。
一般认为,GT可能是由于妊娠期孕妇在生理期内血容量会增加,从而使血液稀释,血液处于高凝状态下所发生的损耗会增加,胎盘循环过程中,血小板的收集及利用都会增高,Plt会相对减少[8],因此,随着孕周的增加,患者发生GT 风险会相应地增加,但是ITP 的发生和妊娠关系并不大,可能在患者的妊娠早期发生。同时患者的血清TPO在不同时期的发生情况也是不同的。本研究中,在孕周28周左右的患者至患者分娩,患者的血清TPO水平逐渐升高,从患者的分娩至产后,患者的血清TPO水平逐渐下降。相关研究结果显示,在患者孕周28周内是独立预测指标[9-10],与本研究结果保持一致。同时本研究结果数据显示,对不同孕期妊娠期患者血小板重度减少的情况下对其进行治疗的疗效得到有效改善,完全反应和反应的患者较不反应患者多,患者改善的总有效率较高,故在妊娠期血小板重度减少患者进行rhTPO治疗是有效的。
TPO是巨核细胞的重要调节因子,rhTPO对成人ITP治疗具有确切的临床价值[11]。相关研究认为妊娠合并ITP患者TPO水平显著高于GT患者,故指出能通过检测TPO水平鉴别妊娠相关血小板减少症[12]。本研究结果显示,妊娠合并ITP患者的外周血TPO水平显著高于妊娠合并GT及正常妊娠者。既往研究有学者在研究中推测TPO水平高于500 pg/mL的妊娠女性患者极可能为妊娠合并ITP患者。本研究通过ROC曲线分析发现,最佳截断值为500.43 pg/mL,且其AUC为0.815,提示TPO 对妊娠合并ITP及GT患者具有重要的参考价值[13]。
为了在临床中解决妊娠期患者的血小板减少的诊断及鉴别问题,将TPO作为妊娠合并ITP与GT的诊断指标非常关键[14-15],应从分子的水平对该病的发病原理进行探究分析,并在该病基础上运用rhTPO治疗,同时重点对治疗前后的患者Plt、患者血小板凝血功能和出血量变化进行统计,并分析其与治疗效果的关系,为rhTPO治疗在妊娠期血小板重度减少患者提供临床和理论依据。
根据本研究的结果显示,患者首次TPO减少发生时间在孕周28周内和TPO减少首次出现时,Plt低于50×109L-1是2个对ITP进行预测的指标,将其二者联合,对患者的ITP和GT 检测具有很高的敏感度和特异度,检测方式简单。但是,本研究纳入病例不多,观察指标有限,仅能提示作为临床参考,目前这2个指标仍不能将所有妊娠合并 ITP与 GT于患者的妊娠期进行完整的区分,临床遇到此类患者应启动多学科会诊,基层医院救治条件有限,应当及时转诊。将来还需进一步寻找敏感性和特异性更高的指标。

