多发性骨髓瘤患者合并贫血的危险因素分析
朱太岗 董漫玉 张飞虎 李月红 张晓娇 魏 冰 刘金香
多发性骨髓瘤(multiple myeloma,MM)是骨髓中单克隆浆细胞异常增值的恶性疾病,其产生的异常单克隆免疫球蛋白或轻链可沉积在机体不同部位,引起贫血、高钙血症、肾功能损坏和骨病等。随着检测手段的提高、新药不断问世和干细胞移植的开展,MM患者中位生存时间较前显著延长,因此,提高长期生存MM患者的生存质量非常必要[1-2]。研究[3-4]显示,初诊时约66%的MM患者合并贫血,贫血降低了MM患者的生活质量,对化疗的耐受性甚至影响疾病的进展和生存。因此,早期预测贫血患者的发生风险并尽早干预非常必要。本研究收集近年来初诊的MM患者资料,分析MM患者发生贫血的影响因素和变量对贫血的预测价值,现报道如下。
1 资料与方法
1.1 一般资料 选择2015年1月至 2021年1月在安徽皖北煤电集团总医院诊治的MM患者114例。男性62例,女性52例;年龄34~86,中位年龄64岁;合并贫血患者70(61%)例,非贫血组44(39%)例。纳入标准:①初诊的MM患者;②临床和实验室信息完善患者。排除标准:①患有其他类型的恶性肿瘤者;②患有其他肾脏疾病及严重心肺功能不全者;③严重免疫性疾病者。本研究符合《赫尔辛基宣言》的相关要求。
1.2 诊断标准及分析方法 MM诊断依据 2020 年中国MM诊治指南。参考国际及国内骨髓瘤工作组指南,贫血定义为血红蛋白低于正常值下限20 g/L 或绝对值小于100 g/L[5]。根据是否合并贫血,分为贫血组(n=70)与非贫血组(n=44),分别比较两组患者临床资料和实验室指标的分布差异。临床资料包括性别、年龄、R-ISS分期和骨髓瘤分型。实验室指标包括血清钙离子(calcium,Ca2+)、清蛋白、球蛋白、乳酸脱氢酶(lactate dehydrogenase,LDH)、骨髓单克隆浆细胞比例、β2-微球蛋白(β2-microglobulin,β2-MG)和白介素-6(interleukin-6,IL-6)。采用住院、门诊资料及电话方式随访至少1年。

2 结果
2.1 两组患者临床特征比较 与非贫血组比较,贫血组患者的球蛋白、β2-微球蛋白、IL-6、骨髓单克隆浆细胞比例和R-ISS分期较高,而清蛋白水平较低,差异均有统计学意义(P<0.05)。见表1。
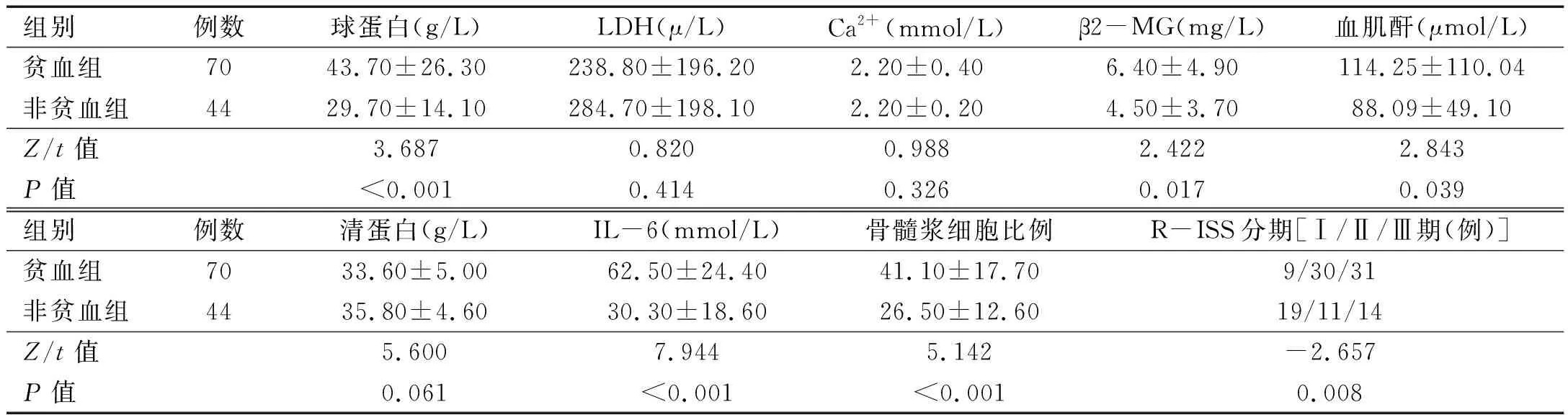
表1 两组患者临床特征比较
2.2 MM患者临床指标与贫血发生关系 将单因素分析中P<0.1和可能对结果有影响的指标(球蛋白、β2-MG、血肌酐、清蛋白、IL-6、骨髓浆细胞比例)作为自变量,将是否贫血作为因变量(非贫血者=0,贫血者=1),采用强迫引入法进行logistic回归分析,结果显示:球蛋白、β2-MG、血肌酐和清蛋白水平不增加贫血发生风险(P>0.05),而IL-6水平和骨髓单克隆浆细胞比例升高是贫血风险增加的影响因素(P<0.05)。见表2。

表2 MM患者发生贫血的多因素logistic回归分析
2.3 IL-6水平和骨髓单克隆浆细胞比例对贫血的预测价值 以IL-6水平和骨髓单克隆浆细胞比例作为检验变量,以发生贫血作为状态变量,绘图进行ROC曲线分析。结果显示,IL-6水平预测MM患者发生贫血ROC曲线下面积为0.889(95%CI:0.818~0.961,P<0.001),最佳截断值为35.50 pg/mL,对应的灵敏度为94.30%,特异度为79.50%,约登指数为0.738。骨髓单克隆浆细胞比例预测MM患者发生贫血ROC曲线下面积为0.700(95%CI:0.604~0.796,P<0.001),最佳截断值为28.30%,对应的灵敏度为65.70%,特异度为70.50%,约登指数为0.362。IL-6水平ROC曲线下面积大于骨髓单克隆浆细胞比例ROC曲线下面积,二者差异有统计学意义(Z=3.150,P=0.002)。见图1。

图1 MM合并贫血的ROC曲线
3 讨论
贫血是MM患者常见临床表现,Bouchnita等[6]报道,初诊时60%以上MM患者合并贫血,随着MM进展,大多数患者最终出现贫血,且贫血症状可随着疾病进展而加重[7]。贫血可诱发严重的临床事件如贫血性心脏病、恶性心率失常等,降低了MM患者的生活质量、对治疗的耐受性甚至影响患者长期生存[3-4]。因此,探索贫血发生相关的危险因素并及早干预非常必要。
本研究发现,初诊时70例(61%)MM患者合并贫血。另外,骨髓浆细胞比例和IL-6水平较高对MM发生贫血均具有较好的预测价值,可能参与了贫血的发生。国内关于骨髓浆细胞与贫血关系研究报道较少。Bouchnita等[6]研究发现,骨髓瘤细胞浸润超过30%的患者组接受化疗清除肿瘤负荷后,红细胞计数和血红蛋白量水平较化疗前上升,而骨髓瘤细胞小于30%的患者组化疗前后红细胞计数和血红蛋白量无统计学差异。与本研究结果相似,清除骨髓浆细胞负荷可改善贫血,间接表明了骨髓瘤浆细胞可能参与了贫血的发生,且该研究补充了治疗后贫血恢复情况研究,但并未分析骨髓瘤细胞对贫血的预测价值。Bruns等[8]也做了相似研究,其发现骨髓浸润的骨髓瘤细胞可能通过分泌细胞因子而损害幼红细胞岛的功能和结构,从而降低幼红细胞岛红细胞集落形成单位数量导致贫血,同样表明骨髓瘤细胞可能参且与了贫血的发生,且一定程度上解释了骨髓瘤细胞造成贫血可能的机制。
IL-6是促进B细胞分化为浆细胞的主要细胞因子,多数MM患者的IL-6水平升高[9]。刘琳等[10]比较了52例MM患者与正常人IL-6水平,发现DS分期仅为Ⅲ期的患者IL-6水平可能与贫血加重有关,而本研究采用R-ISS分期系统,分期与贫血无统计学相关性。DS分期系统是纳入血红蛋白指标的分期系统,血红蛋白水平越低分期越高,Ⅲ期患者的血红蛋白水平自然较低,而本研究采用的R-ISS分期系统,解决了分期系统对结果的干扰。Cucuianu等[11]研究发现,IL-6可刺激铁代谢过程中铁调素的生成,直接导致MM相关性贫血的产生。贫血基础研究也发现,IL-6水平过度丰富会导致破骨细胞活性增强和骨质溶解,同时,IL-6还通过抑制成骨细胞分化,进一步破坏平衡健康的骨转换,从而影响造血微环境[12],可能参与了贫血的发生。另外,铁调素是铁代谢的关键调节因子,主要在炎症过程中由IL-6产生[13],而使用抗IL-6受体抗体治疗可提高血清铁调素水平从而改善贫血,进一步证实IL-6水平最终导致或加重贫血的发生,并且为贫血的治疗提供了新思路[14]。
综上,临床上对于初诊MM患者,应该关注患者骨髓单克隆浆细胞比例、IL-6水平,早期预测发生贫血的风险。除了输注红细胞、促红细胞生成和补充铁剂等对症治疗外,降低骨髓单克隆浆细胞比例的治疗和阻止IL-6作用机制的途径可能为改善患者贫血提供新的途径。

