肾下型腹主动脉瘤瘤体参数对腹主动脉瘤腔内修复术后内瘘发生情况影响
刘 艳, 冯增利, 张首用, 王蓓明, 王海刚
华北石油管理局总医院1.普外二科;2.药剂科,河北 任丘 062552
近年来,腹主动脉瘤的发病率和发病人数均呈逐年上升趋势,其中,肾下型占比超过90%,若肾下型腹主动脉瘤患者瘤体破裂,病死率接近90%[1]。腹主动脉瘤腔内修复术(endovascular aneurysm repair,EVAR)目前已被广泛用于腹主动脉瘤的治疗,其通过在血管腔内放置人工覆膜支架重建血流通路达到治疗目的,但术后内瘘发生易导致动脉瘤体积扩大,严重威胁生命安全[2-3]。增强CT能够快速准确评估动脉瘤形态并确定内瘘位置,是临床常用的术后内瘘诊断方法之一[4]。有研究报道,动脉瘤体积变化可反映腔内修复术后内漏发生风险[5-6],但研究仅参考最大直径分析瘤体变化情况,未进一步测量评估瘤体体积的影响。本研究旨在探讨肾下型腹主动脉瘤瘤体参数对EVAR后内瘘发生情况的影响。现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析华北石油管理局总医院自2015年1月至2020年5月收治的108例接受EVAR的肾下型腹主动脉瘤患者的临床资料。纳入标准:临床确诊为肾下型腹主动脉瘤;年龄≥18岁;具有完善的CT血管成像(CT angiography,CTA)检查资料;主动脉瘤确诊1个月内行EVAR。排除标准:其他类型腹主动脉瘤;手术失败;围术期死亡;临床资料不完整。108例患者中,男性94例,女性14例;年龄45~88岁,平均年龄(68.12±7.33)岁;合并高血压60例,糖尿病16例,冠心病26例;吸烟72例。根据术后是否发生内瘘,将患者分入内瘘组和无内瘘组。研究方案符合《赫尔辛基宣言》要求。患者及家属签署知情同意书。
1.2 研究方法 查阅病例,记录患者的年龄、性别、合并基础疾病、影像学检查结果及内瘘发生情况等。内瘘是术后支架血管腔外、动脉瘤腔内出现影像学可见的持续性血流。CT检查采用西门子SOMATOM Definition型双源CT,患者仰卧位下头先进且双手上举过头,自膈肌起扫描至耻骨联合。经右肘正中静脉注射碘普罗胺(370 mgI/ml),剂量90 ml,流速4 ml/s;智能触发扫描腹腔干水平腹主动脉,阈值为100 HU,即刻完成动脉期图像,扫描时间为25 s,之后再采集门脉期图像。扫描参数:管电压、管电流、旋转时间、准直、螺距分别为120 kV、200 mAs、330 ms、2.0 mm×32.0 mm×0.6 mm、0.8 mm。增强动脉期原始图像采用专门软件重建测量,其中,最大径指包含附壁血栓及钙化区域的动脉瘤轴位图像上两点间最大距离[7]。将增强动脉期图像导入工作站,采用后处理软件测量数据,以画笔逐节方式勾勒主动脉外轮廓,体积测量范围由较低一侧肾动脉水平到两侧髂总动脉分叉水平,包括解剖区域内正常主动脉及瘤体边缘钙化和附壁血栓,同时排除所有瘤体分支血管,勾勒完成后由计算机自动计算瘤体体积大小。于EVAR术前测量动脉瘤初始体积和轴位最大径,记为V0和D0;术后4个月测量,记为V1和D1;术后第12个月测量,记为V2和D2。
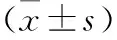
2 结果
2.1 内瘘组和无内瘘组患者瘤体相关参数比较 术后4个月:22例出现内瘘,包括Ⅰa级8例,Ⅰb级14例;86例无内瘘。即内瘘组22例,无内瘘组86例。术后12个月:出现内瘘的22例患者中,获得随访16例,其中,10例仍存在内瘘,包括Ⅰa级2例,Ⅰb级8例;无内瘘的86例患者中,获得随访30例,其中,2例出现内瘘,均为Ia级。即内瘘组12例,无内瘘组34例。两组术后4个月动脉瘤体积均高于术前,术后12个月动脉瘤体积均低于术后4个月,差异有统计学意义(P<0.05);无内瘘组术前和术后4、12个月的动脉瘤体积均低于内瘘组,差异有统计学意义(P<0.05)。见表1。术后4个月时,内瘘组V1/V0为(1.11±0.05),高于无内瘘组的(1.02±0.03),差异有统计学意义(P<0.05)。术后12个月,内瘘组和无内瘘组的V2/V0分别为(1.14±0.23)和(1.04±0.12),V2/V1分别为(1.03±0.15)和(1.03±0.10),差异无统计学意义(P>0.05)。

表1 内瘘组和无内瘘组患者瘤体体积比较
2.2 内瘘组和无内瘘组患者术后动脉瘤体积变化情况比较 术后4个月:内瘘组体积增大、体积减少、体积未变化比例分别为100.0%(22/22)、0(0)、0(0),无内瘘组分别为58.1%(50/86)、30.2%(26/86)、11.7%(10/86),差异有统计学意义(P<0.05)。术后12个月:内瘘组体积增大、体积减少、体积未变化比例分别为83.3%(10/12)、16.7%(2/12)、0(0),无内瘘组分别为52.9%(18/34)、41.2%(14/34)、5.9%(2/34),差异无统计学意义(P>0.05)。
2.3 瘤体轴位最大径与体积相关性分析 V1/V0变化与D1/D0变化呈中度相关(r=0.52,P<0.05);V2/V0变化与D2/D0变化呈高度相关(r=0.84,P<0.05);V2/V1变化与D2/D1变化呈高度相关(r=0.89,P<0.05)。
3 讨论
EVAR后内瘘的常规监测方式包括超声、CT、MRI、血管造影等[8]。EVAR后内瘘发生往往导致瘤腔内压力增高,瘤体体积也随之变化,因此,部分学者开始探索动脉瘤体积变化在术后内瘘监测中的价值[9-10]。目前认为Ⅰ型或Ⅲ型内瘘较Ⅱ型更易导致动脉瘤体积增大,这可能与前两型内瘘瘤腔可直接连通主动脉、瘤腔持续处于高压状态有关[11-12]。本研究纳入患者术后内瘘主要为Ⅰ型,术后4个月复查均可观察到瘤体体积较术前显著增大;同时,无内瘘组术前和术后4、12个月的动脉瘤体积均低于内瘘组,差异有统计学意义(P<0.05)。因此,对于术后Ⅰ型内瘘患者,可通过增加移植物近端锚定强度提供更大的径向支撑力,进而降低相关并发症发生风险。
术后内瘘导致腹主动脉瘤腔内压力变化与瘤体体积变化之间并不存在线性关系[13]。有研究报道,接受EVAR的腹主动脉瘤患者术后6个月的动脉瘤体积比术后1个月减少<0.3%可用于预测内瘘发生[14-15]。这提示,内瘘可能导致腹主动脉瘤瘤体缩小趋势减缓。有研究发现,EVAR后无论是否发生内瘘,患者在6个月时的动脉瘤体积均可见明显收缩并持续2年以上[16-17]。因此,无法单纯根据CT检查下的体积结果评估内瘘发生风险。
一项针对动脉瘤患者的长期随访研究显示,前后两次CT检查观察到动脉瘤体积变化<2%可继续CT监测,如体积变化≥2%则应改行增强CT检查以确认是否存在内瘘[18]。本研究中:在术后12个月时,内瘘组体积增大、体积减少比例分别为83.3%(10/12)、16.7%(2/12)。这进一步提示了存在内瘘的患者动脉瘤体积并非全部增大。术后1年内,肾下型腹主动脉瘤发生内瘘的可能性较高,对于瘤体增大的患者,需给予合适的干预策略,以提高患者手术效果和远期存活率。因此,对于术后6个月瘤体最大直径>5 mm或术后12个月瘤体最大直径>10 mm的患者,可行经皮经腰穿刺体内液体吸出及栓塞术等干预治疗措施以减少内瘘发生。
本研究结果显示:V1/V0变化与D1/D0变化呈中度相关(r=0.52,P<0.05)。可能原因为:术后早期瘤腔内压力不稳导致部分瘤体扭曲,移植物无法完全展开,瘤腔内压不均衡,直径变化滞后[19]。本研究结果还显示:V2/V0变化与D2/D0变化呈高度相关(r=0.84,P<0.05);V2/V1变化与D2/D1变化呈高度相关(r=0.89,P<0.05)。这证实,瘤体最大径能够更为准确地反映瘤体体积变化。张小鹏等[20]认为,轴位CT图像测量动脉瘤最大径可用于EVAR随访。
综上所述,动脉瘤体积变化无法直接反映接受EVAR治疗的肾下型腹主动脉瘤患者的内瘘发生情况,但瘤体轴位最大径与体积密切相关。

