抗磷脂综合征所致复发性流产的诊治进展
李心悦 王琳 褚蕴 赵宏利

[摘要] 復发性流产是育龄期女性一种常见疾病,近年来发病率逐渐上升,引起复发性流产的原因复杂,在已知病因中,抗磷脂综合征是最常见的病因之一,并被认为是最重要的可治疗病因。目前抗磷脂综合征导致的复发性流产已成为生殖医学研究的热点及难点,随着对实验室诊断以外的抗磷脂抗体的不断研究和发掘,有必要增加新的诊断标准以避免漏诊。临床上治疗抗磷脂综合征导致的复发性流产主要采用抗血小板、抗凝及免疫调节治疗,但存在一定危险性,在中医领域中根据辨证论治思想理念,以补肾活血为准则,在提高整体或局部免疫力方面发挥作用,中西医治疗各有优势,本文将对抗磷脂综合征所致复发性流产的诊断以及中西医治疗的研究进展进行归纳与总结,旨在为临床诊疗提供新的思路和方案。
[关键词] 抗磷脂综合征;抗磷脂抗体;复发性流产;综述
[中图分类号] R169.1 [文献标识码] A [文章编号] 1673-9701(2022)02-0192-05
Progress in the diagnosis and treatment of recurrent miscarriage caused by antiphospholipid syndrome
LI Xinyue1 WANG Lin1 CHU Yun2 ZHAO Hongli2
1.The Third School of Clinical Medicine, Zhejiang Chinese Medical University, Hangzhou 310053, China; 2.Department of Chinese Gynecology, Hangzhou Hospital of Traditional Chinese Medicine Affiliated to Zhejiang University of Traditional Chinese Medicine, Hangzhou 310007, China
[Abstract] Recurrent miscarriage is a common disease in women of childbearing age, and its incidence has gradually increased in recent years. The causes of recurrent miscarriage are complex, and in the known etiologies, antiphospholipid syndrome is one of the most common causes and is considered to be the most important treatable cause. Currently, recurrent miscarriage caused by antiphospholipid syndrome has become a hot spot and a difficult point in the study of reproductive medicine. With the continuous study and discovery of antiphospholipid antibodies other than laboratory diagnosis, it is necessary to add new diagnostic criteria to avoid the occurrence of missed diagnosis. Antiplatelet, anticoagulation and immunomodulatory therapies are the mainly treatment methods used for the clinical treatment of recurrent miscarriage caused by antiphospholipid syndrome, but there are certain risks. In the field of traditional Chinese medicine (TCM), based on the concept of syndrome differentiation and treatment, the guideline of tonifying the kidney and activating blood is used to improve the overall or local immunity. Since TCM and Western medicine have their own advantages, the article will summarize the diagnosis and the progress of TCM and Western medicine treatment for recurrent miscarriage caused by antiphospholipid syndrome, with the aim to provide new ideas and solutions for clinical diagnosis and treatment.
[Key words] Antiphospholipid syndrome; Antiphospholipid antibody; Recurrent miscarriage; Review
复发性流产(recurrent spontaneous abortion,RSA)指与同一性伴侣连续发生3次及3次以上的自然流产。但大多数专家认为连续发生2次流产即应重视并予评估,因为其再次流产的风险与3次者相近[1]。美国生殖医学分会将RSA定义为经超声或组织病理学检查证实的2次或2次以上失败的临床妊娠,明确排除生化妊娠[2]。RSA对女性的身心健康均造成很大负面影响,反复的清宫操作易导致宫腔粘连,破坏子宫内环境,并且多次的妊娠丢失对患者及其家庭都造成了严重的心理负担。已知的RSA相关病因包括生殖道解剖异常、夫妇遗传因素异常、内分泌因素、遗传性易栓症、自身免疫性疾病等。此外,仍然有大约50%的患者为不明原因复发性流产,机制尚不清楚[3]。在已知病因中,抗磷脂综合征是RSA最常见的原因之一[4],在RSA患者中占5%~20%,并被认为是最重要的可治疗原因[5]。因此,本文将对抗磷脂综合征所致复发性流产的的诊治进展做一简要综述,为开展针对性的治疗提供临床依据,以期改善患者不良妊娠结局。
1 抗磷脂综合征的定义
抗磷脂综合征(antiphospholipid syndrome,APS)是一种全身性自身免疫性疾病,以血栓或产科并发症为主要特征,发生于伴有持续性抗磷脂抗体的患者。血栓性抗磷脂综合征以动脉、静脉或微血管血栓形成为特征[6]。产科抗磷脂综合征(obstetric antiphospholipid syndrome,OAPS)以产科并发症为特征,患有OAPS的妇女会增加不良妊娠的风险,如自然流产、早产、早期胎儿生长受限、先兆子痫、妊娠糖尿病、出血等[7]。欧洲OAPS登记处对1000例OAPS患者的临床特征、实验室数据和母胎结局进行分析,发现RSA是APS患者最常见的不良妊娠结局,占38.6%,此外,早期先兆子痫和早期胎儿生长受限分别占18.1%和16.1%[8]。
2 抗磷脂综合征的诊断标准
2.1 经典APS
目前APS的诊断采取2006年Sapporo诊断标准[9],经典的APS需同时符合Sapporo标准中一项临床标准和一项实验室标准,实验室标准下的抗磷脂抗体(antiphospholipid antibody,APL)主要包括狼疮抗凝物抗体(lupus anticoagulant,LA)、IgG和(或)IgM型抗心磷脂抗体(anticardiolipin antibody,ACL)及抗β2糖蛋白I抗体(anti-β2 glycoprotein I antibody,anti-β2GPI)。见表1。
2.2 非标准化OAPS
研究表明[10],实验室APS标准不能很好地诊断OAPS,完全符合经典APS诊断标准的RSA患者仅占少数,一些高度可疑APS的RSA患者,其血清中aPL常呈阴性或间断出现阳性。Mekinian等[11]对57例不明原因妊娠发病率患者进行了APL检测,并将经Sapporo标准确认为APS的患者与低滴度APL患者进行比较,研究表明,两者在产科事件方面有相似的结果。Ofer[12]的实验数据也证实了上述观点,低滴度APL患者与中到高滴度的APL患者在血栓或产科APS表现无任何统计学显著性差异,尽管中、高滴度的APL患者发生血栓和产科事件的风险更大,但在日常临床实践中,低滴度APL也同样会增加血管血栓或产科发病率的风险。
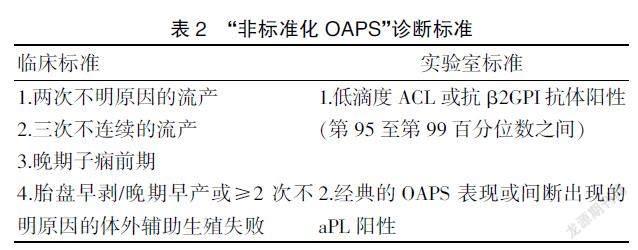
由此可見,对于低水平或偶有APL阳性的妊娠妇女,我们是否应该把他们归入OAPS范围关系到治疗的成功与否,准确诊断是最佳治疗的必要条件。对于那些不符合经典APS诊断标准,但却反复发生早期流产和晚期妊娠损失的患者,有必要增加新的诊断标准以避免OAPS的漏诊。因此Arachchillage等[13]提出“非标准化OAPS”(non-criteria OAPS,NOAPS)诊断标准,即需满足NOAPS的临床标准+Sapporo标准的实验室标准,或满足 NOAPS的实验室标准+Sapporo 标准的临床标准。见表2。
2.3 血清阴性OAPS
然而,许多符合临床标准的患者可能出现阴性血清学结果。有研究者提出了血清阴性OAPS(seronegative OAPS,SN-APS)的概念,用于描述临床表现高度提示APS和非标准APL的患者,即针对新发现的血浆蛋白或磷脂结合蛋白复合物的自身抗体,并对804例连续的APL患者样本进行了回顾性研究,结果表明,IgA型aCL、IgA型anti-β2GPI、IgA/IgG型磷脂酰丝氨酸/凝血酶原抗体(anti-phosphatidylserine/prothrombin antibodies,APS/PT)与产科并发症显著有关,并发现APS/PT可以帮助识别3%的血栓患者和2%的产科患者,提示APS/PT可能是SN-APS患者的一个额外的生物标志物[14]。Shi等[15]发现在具有血栓形成表现的APS患者和有胎儿丢失的APS患者中,IgM aPS/PT的水平显著不同,由此指出APS/PT抗体检测对中国APS患者具有较高的诊断效能,可作为静脉血栓形成和产科并发症的潜在风险预测因子。Litvinova等[16]从一个由原发性APS患者组成的前瞻性队列中获得数据,证明APS/PT抗体作为APS的强大标志物的潜在价值,并提出APS/PT可能是LA的替代APS生物标志物。
3 抗磷脂综合征所致复发性流产的治疗
3.1现代医学治疗
3.1.1 抗凝治疗 研究表明,对于aPL阳性且伴有反复流产史的妊娠妇女,需通过抗凝治疗改善其不良妊娠结局[17]。目前对于围产期APS抗凝治疗主要以低分子肝素(low molecular weight heparin,LMWH)为主,因其不通过胎盘,也不经乳汁分泌,对胎儿无致畸作用,在妊娠期及产褥期相对安全有效[18]。LMWH可抗凝、防止血栓形成,同时对改善子宫胎盘循环阻力作用显著,能够改善围产儿预后[19]。持续APL阳性会增加妊娠期和产褥期静脉血栓的发生风险,有专家建议,对患有APS的孕妇应于孕前进行评估,根据孕妇有无血栓病史选择预防量或治疗量的LMWH用药方案[20]。
3.1.2 抗血小板聚集治疗 抗血小板治疗可以显著改善 RSA患者黄体中期子宫血流灌注,增加子宫内膜厚度,从而提高子宫内膜容受性,有利于改善妊娠结局[21]。实验表明,孕前或孕早期服用小剂量阿司匹林(low dose aspirin,LDA)可改善子宫内膜生长、促进胎盘血管化和器官发生[22]。但单纯使用LDA治疗并不能降低孕早期RSA患者的血栓形成风险,需与其他抗凝药物联合使用[23]。
3.1.3抗血小板联合抗凝治疗 阿司匹林和肝素被广泛用作预防策略,以减少APL阳性的女性复发性流产的高风险。2016年中华医学会妇产科学分会制定了《复发性流产诊治的中国专家共识》,对于APL相关的RSA患者推荐LDA联合LMWH的治疗方案[24]。2018年《低分子肝素防治自然流产中国专家共识》[25]提出,对合并典型APS的RSA患者,应联合LDA和LMWH,建议计划受孕当月月经干净开始给予预防剂量LMWH,并持续整个孕期(分娩前24~48 h停药),分娩后12~24 h继续给药至少至产后2周,期间可根据D-二聚体水平调节LMWH用量。沈玮[26]对91例妊娠合并APS的孕妇应用LDA和LMWH进行治疗,结果证实,患者经药物治疗后可减少血栓发生,同时降低妊娠丢失率,改善妊娠结局。
3.1.4 免疫调节治疗 对于使用抗血小板联合抗凝药物效果不明显的 APS 患者,也称难治性 APS,目前临床用于治疗难治性产科APS的免疫调节药物主要为羟氯喹(hydroxychloroquine,HCQ)、小剂量糖皮质激素及免疫球蛋白等。2019年《抗磷脂综合征诊断和治疗共识》[27]提出在怀孕和哺乳期间每天使用200~400 mg的HCQ治疗是安全的,并表示HCQ治疗并不作为原发性APS的常规治疗,但可能会对难治性OAPS有益,研究表明[28],HCQ可减少滋养细胞表面抗β2GPI的结合,恢复膜联蛋白 A5的表达,该膜具有抗凝作用并能够防止aPL引起的胎盘损伤。
2019年欧洲抗风湿病联盟[29]发布了成人抗磷脂综合征的管理建议,建议对于预防性使用小剂量阿司匹林联合肝素治疗但仍有复发妊娠并发症的标准OAPS女性,除了调整肝素到治疗剂量,还可以考虑在妊娠增加HCQ或低剂量强的松龙,静脉注射免疫球蛋白可考慮在高度选择的病例。但因免疫抑制剂对视网膜、肝脏、胃肠道等有一定毒副作用,2020年《复发性流产合并风湿免疫病免疫抑制剂应用中国专家共识》[30]指出治疗时需对RSA患者进行不良反应的监测,如长期服用HCQ,应定期监测患者肝肾功能指标和评估眼科情况,注意患者的视力、视野变化;长期服用糖皮质激素,建议补充维生素D及钙片,根据情况加用保护胃黏膜的药物。
目前尚无足够的证据表明免疫调节药物一定能改善RSA患者的妊娠结局,需基于个体风险并根据病情的复杂性,权衡利弊后酌情选择羟氯喹、小剂量糖皮质激素、静脉注射免疫球蛋白等非常规APS治疗,且在孕前、妊娠期以及产褥期均需要多学科的管理和咨询。
3.2 中医药治疗
复发性流产在祖国医学中属“滑胎”范畴,中医辨证多以肾虚为本,血瘀为标[31],卫爱武等[32]通过聚类分析方法对300例复发性流产患者的中医证候信息进行了归类,发现证型分布中肾虚血瘀证占82.3%,为复发性流产的主要发病机制,因此治疗当以补肾活血为主。
现代药理研究表明[33-34],菟丝子、桑寄生、续断等补肾类药物的有效成分能够促进体内雌孕激素平衡,增加滋养层细胞的增殖活性,有利于稳定子宫内环境;当归、川芎、丹参、赤芍等活血类药物可调节子宫内血流微循环,改善血液高凝状态,调整血瘀状态下紊乱的免疫功能,与现代医学抗血小板联合抗凝治疗有异曲同工之妙,这也为活血化瘀中药的应用提供了有利参照。实验表明[35],补肾活血方可以通过调整蜕膜细胞TNFR1、P110及Bcl-xl的表达而发挥免疫调节作用,从而降低了复发性流产模型小鼠的死胎率,为补肾活血方治疗复发性流产提供了分子机制理论。
4 总结与展望
OAPS的准确诊断是最佳临床管理的先决条件,随着对Sapporo 诊断标准外抗体的不断研究和发掘,对于那些高度怀疑APS、但传统的APL反复阴性的患者,临床应考虑将新的血清学标志物纳入潜在的定量指标,并作为不良事件的预测指标,有助于提高APS的诊断性能,以帮助更完整、更精确地识别APS患者,从而促进更有效地治疗和管理。
妊娠期间进行一线OAPS治疗方案尚未完全统一,在结合我国临床经验及实际情况的基础上,目前推荐LDA联合LMWH的治疗方案,有利于改善不良妊娠结局,但药物的毒副作用仍值得重视,如导致肝肾功能不全、凝血功能障碍、分娩后骨质疏松等副作用,且仍有26. 8%的患者在治疗后5年随访期间出现新发血栓事件,其中20%仍会出现不良妊娠[36],此类难治性APS可考虑使用免疫调节治疗,但仍然需要通过大样本、多中心随机对照试验研究来证实免疫抑制剂的有效性,过度治疗、超适应证使用等现象普遍存在。患者虽能够从抗血小板、抗凝及免疫调节治疗中受益,但因其具有一定的潜在危险性,对母胎的不良反应仍使其在妊娠中的用途受到限制,而中医则从整体出发,在提高整体或局部免疫力方面发挥作用,两者各有特点,优势互补,故可考虑联合中西医治疗抗磷脂综合征所致复发性流产的妊娠妇女,为临床治疗提供新思路。
[参考文献]
[1] 谢幸,孔北华,段涛.妇产科学[M].9版.北京:人民卫生出版社,2018:72.
[2] 胡琳莉,孙莹璞.美国妇产科医师学会及美国生殖医学会“与年龄相关的女性生育力减退共识”解读[J].中国实用妇科与产科杂志,2015,31(8):696-698.
[3] 乔杰.复发性流产孕前管理[J].中国实用妇科与产科杂志,2018,34(12):1309-1314.
[4] Kutteh WH,Hinote CD. Antiphospholipid antibody syndrome[J].Obstet Gynecol Clin North Am,2014,41:113-132.
[5] Homer HA. Modern management of recurrent miscarriage[J].Astralian & New Zealand Journal of Obatetrics & Gynaecology,2019,59(1):6-44.
[6] Garcia D,Erkan D. Diagnosis and management of the antiphospholipid syndrome[J]. N Engl J Med,2018,378(21):2010-2021.
[7] Del RT,Ruffatti A, Visentin MS,et al. Treatment of 139 pregnancies in antiphospholipid-positive women not fulfilling criteria for antiphospholipid syndrome:A retrospective study[J].The Journal of rheumatology,2013,40:392-402.
[8] Alijotas RJ,Esteve VE,Ferrer OR,et al. The European registry on obstetric antiphospholipid syndrome(EUROAPS):A survey of 1000 consecutive cases[J].Autoimmun Rev,2019,18(4):406-414.
[9] Miyakis S,Lockshin MD,Atsumi T,et al.International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome(APS)[J].J Thromb Haemost,2006,4(2):295-306.
[10] Boffa MC1,Boinot C,De CS,et al.Laboratory criteria of the obstetrical antiphospholipid syndrome. Data from a multicentric prospective European women cohort[J]. Thromb Haemost,2009,102(1):25-8.
[11] Mekinian A1,Loire BP,Nicaise RP,et al. Outcomes and treatment of obstetrical antiphospholipid syndrome in women with low antiphospholipid antibody levels[J]. J Reprod Immunol,2012,94(2):222-226.
[12] Ofer SS,Molad Y. Frequency of vascular and pregnancy morbidity in patients with low vs. moderate-to-high titers of antiphospholipid antibodies[J].Blood Coagul Fibrinolysis,2015,26(3):261-266.
[13] Arachchillage DR,Machin SJ,Mackie IJ,et al. Diagnosis and management of non-criteria obstetric antiphospholipid syndrome[J].Thromb Haemost,2015,113(1):13-19.
[14] ?譕igon P1,Podov■ovnik A2,Ambro?觩i■ A,et al. Added value of non-criteria antiphospholipid antibodies for antiphospholipid syndrome:Lessons learned from year-long routine measurements[J]. Clin Rheumatol,2019,38(2):371-378.
[15] Shi H, Zheng H, Yin YF,et al. Antiphosphatidylserine/prothrombin antibodies (aPS/PT) as potential diagnostic markers and risk predictors of venous thrombosis and obstetric complications in antiphospholipid syndrome[J]. Clin Chem Lab Med,2018,56(4):614-624.
[16] Litvinova E,Darnige L,Kirilovsky A,et al. Prevalence and significance of non-conventional antiphospholipid antibodies in patients with clinical APS criteria[J].Front Immunol,2018,9:2971.
[17] Bala MM,Celinska LM,Szot W,et al. Antiplatelet and anti-coagulant agents for secondary prevention of stroke and other thromboembolic events in people with antiphospholipid syndrome[J]. Cochrane Database Syst Rev,2017,10:CD 012 169.
[18] 王曉超,张丽娜,杜海燕.抗凝治疗在复发性流产中的应用[J].实用妇科内分泌杂志(电子版),2018,5(20):15-17.
[19] 淦虹霞,苏放明.血栓前状态与妊娠期疾病抗凝治疗的相关问题[J].中国妇幼保健,2015,30(9):1471-1474.
[20] 钟立航,王谢桐.重视妊娠期血栓性疾病的诊断与处理[J].中华产科急救电子杂志,2014,3(2):77-80.
[21] 王统菲,贺立颖,康晓敏,等.阿司匹林对早期复发性流
产患者子宫血液动力学的作用[J].上海交通大学学报(医学版),2017,37(4):518-522.
[22] Groom KM,David AL. The role of aspirin,heparin,and other interventions in the prevention and treatment of fetal growth restriction[J]. Am J Obstet Gynecol,2018,218(2S):S829-S40.
[23] Capodanno D,Angiolillo DJ.Aspirin for primary cardiovascular risk prevention and beyond in diabetes mellitus[J].Circulation,2016,134: 1579-1594.
[24] 中华医学会妇产科学分会产科学组.复发性流产诊治的专家共识[J].中华妇产科杂志,2016,51(1):3-9.
[25] 低分子肝素防治自然流产中国专家共识编写组.低分子肝素防治自然流产中国专家共识[J].中华生殖与避孕杂志,2018,38(9):701-708.
[26] 沈玮.抗凝药物治疗APS的研究[J].实用妇科内分泌杂志(电子版),2018,5(34):102-103.
[27] Limper M,Leeuw K,Lely AT,et al.Diagnosing and treating antiphospholipid syndrome:A consensus paper[J].Neth J Med,2019,77(3):98-108.
[28] Mekinian A,Vicaut E,Cohen J,et al. Hydroxychloroquine to obtain pregnancy without adverse obstetrical events in primary antiphospholipid syndrome:French phase II multicenter randomized trial,hydrosapl[J]. Gynecol Obstet Fertil Senol,2018,46(7-8):598-604.
[29] Tektonidou MG,Andreoli L,Limper M,et al. Eular recommendations for the management of antiphospholipid syndrome in adults[J].Ann Rheum Dis,2019,78(10):1296-1304.
[30] 王百苗,叶平,熊智慧,等.复发性流产患者血清维生素D水平与胰岛素抵抗的相关性分析[J].中国现代医生,2020,58(2):59-62,66.
[31] 吴松宇,常卓,林雪菲,等.补肾活血法治疗复发性流产的研究进展[J].中医药信息,2018,35(2):114-118.
[32] 卫爱武,张文华,胡晓芳,等.原因不明复发性流产300例中医证候分布规律研究[J].中医学报,2013,28(5):712-714.
[33] 李婧,赵颖,罗颂平.寿胎丸药理作用研究进展[J].新中医,2015,47(5):282-284.
[34] 吴松宇,常卓,林雪菲,等.补肾活血法治疗复发性流产的研究进展[J].中医药信息,2018,35(2):114-118.
[35] 张杨,王玲,李娜,等.补肾活血方对不明原因复发性流产小鼠蜕膜细胞TNFR1、PI3K/Bcl-xl的影响[J].中华中医药杂志,2017,32(2):768-771.
[36] 陈恩荣,吴玉萍,汪丽萍.妊娠合并抗磷脂综合征诊疗进展[J].妇产与遗传(电子版),2018,8(4):48-53.
(收稿日期:2021-02-22)
3685501908248

