下腔静脉塌陷指数对蛛网膜下腔阻滞后低血压的预测价值
张曙光 韩玲娟 潘秀军 余美娟 周莹 倪婷婷
蛛网膜下腔阻滞最常见的副作用是低血压和心动过缓,其发生机制主要与心输出量减少和外周血管阻力降低有关[1-2]。有文献报道,蛛网膜下腔阻滞后低血压发生率为30~90%[3],严重低血压导致的并发症将延长住院时间、增加住院费用。蛛网膜下腔阻滞后感觉阻滞平面是预测低血压发生的最重要因素,其他还有长期饮酒史、急诊手术、年龄>40岁、高血压病史、收缩压基线<120 mmHg、蛛网膜下腔阻滞复合全身联合麻醉、L2~L3间隙或以上脊髓间隙穿刺等风险因素[1,4]。然而,术前容量状态在蛛网膜下腔阻滞后低血压发展中的作用尚未得到充分评估。中心静脉压以及PiCCO相关指标每搏变异度、全心舒张末期容积指数、胸腔内血容量指数等是评估机体容量状态的常用指标,但因其具有侵入性、器材昂贵、并发症多等缺点,在自主呼吸患者的应用中受到限制[5-6]。超声监测下腔静脉是一种简便易学、可反复操作的无创技术,可以有效评估危重症患者液体治疗的反应性[7]。也有研究报道,下腔静脉直径随呼吸的变异度(即塌陷指数)可以预测全麻诱导后低血压的发生[8]。本研究拟探讨下腔静脉塌陷值指数(inferior vena cava collapsibility index,IVC-CI)预测蛛网膜下腔阻滞后低血压发生的应用价值,确定诊断阈值,为临床优化蛛网膜下腔阻滞前容量状态提供依据。
1 资料与方法
1.1 临床资料 选取2020年1月至2020年4月在宁波市第七医院和绍兴上虞中医医院于蛛网膜下腔阻滞下行择期手术的患者45例。(1)纳入标准:非产科、心脏、血管手术的患者;ASA I~II级;年龄18~65岁;签署知情同意书。(2)排除标准:麻醉前低血压;蛛网膜下腔阻滞禁忌证;下腔静脉疾病。本研究经宁波市第七医院医学伦理委员会批准。
1.2 研究方法 患者进入手术室前常规禁食8 h,禁饮4 h;进入手术室后,采用多功能监护仪(PhiliPs8IntelliVue MP70)常规监测心电图(electrocardiogram,ECG)、心率(heart rate,HR)、无创血压(blood pressure,BP)、脉搏氧饱和度(pulse oxygen saturation,SpO2)。蛛网膜下腔阻滞前,患者仰卧位正常呼吸,由同一名超声科医师采用床旁超声仪(M-Turbo型,美国SonoSite公司)观察下腔静脉长轴切面,选取距右心房开口前2~3 cm处,启动M超模式并冻结图像(图1),连续3次监测一个完整的呼吸周期内下腔静脉直径最大值(IVCmax)和最小值(IVCmin)(图2),取平均值。IVC-CI=(IVCmax-IVCmin)/IVCmax×100%。测量完毕后,患者取左侧卧位,正中法,25 G Quinck型蛛网膜下腔阻滞穿刺针,L3~L4椎间隙行蛛网膜下腔阻滞,根据患者和手术的不同,注入0.5%布比卡因12~18 mg,局麻药温度接近体温,20 s输注完毕。注射后立即平卧,30 min后开始手术。通过冷刺激测试麻醉平面达到T6~T8水平。蛛网膜下腔阻滞后出现低血压时,给予5 mL/kg液体,15 min输注完毕。低血压持续3 min时,给予血管活性药物(0.1%去氧肾上腺素0.2 mg,麻黄碱5 mg,阿托品0.5mg),每2.5 min可重复使用。血压每分钟测量1次,直至患者血流动力学平稳,蛛网膜下腔阻滞后30 min开始手术。低血压定义为:平均动脉压(mean arterial pressure,MAP)下降超过基础值的30%或MAP≤60 mmHg。
图1 下腔静脉超声图
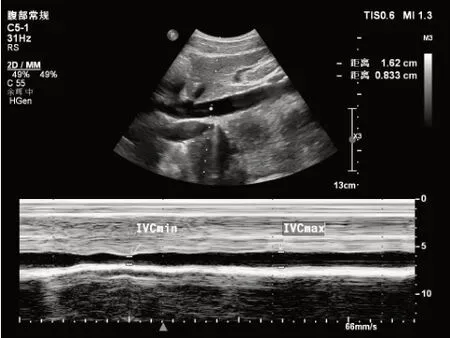
图2 下腔静脉塌陷指数超声图
1.3 观察指标 根据蛛网膜下腔阻滞后30 min内是否发生低血压,分为低血压组和非低血压组,记录蛛网膜下腔阻滞前测得的IVCmax、IVCmin和IVC-CI值,以及两组患者术前一般资料和基线指标,手术时间、手术类型,心血管药物使用情况。绘制受试者工作曲线(receiver operating characteristic curve,ROC曲线),比较分析IVC-CI与低血压的相关性,确定IVC-CI预测蛛网膜下腔阻滞后低血压的诊断阈值。
1.4 统计学方法 本研究的设计为诊断性试验,期望的ROC曲线下面积最少达到0.75,假设α=0.05,β=0.20,需要至少38例患者。假设有10%~20%的失访率,样本量定为45例。采用SPSS23.0统计软件,计量资料符合正态分布以(±s)表示,组间比较采用t检验;不符合正态分布以[M(IQR)]表示,组间比较采用Mann-Whitney U秩和检验;计数资料以[n(%)]表示,采用χ2检验或Fisher确切概率法;以P<0.05为差异有统计学意义。绘制ROC曲线分析IVC-CI与低血压的相关性,计算曲线下面积(area under the curve,AUC)评价诊断试验的绩效。Youden指数(灵敏度+特异度-1)取值为诊断的阈值。
2 结果
2.1 两组的基线资料比较 45例患者均成功实施蛛网膜下腔阻滞,麻醉平面在T6~T8水平。两组的性别、年龄、BMI、布比卡因剂量、手术时间、手术类型、基础血压心率等基线资料比较,差异均无统计学意义(P>0.05)。见表1。
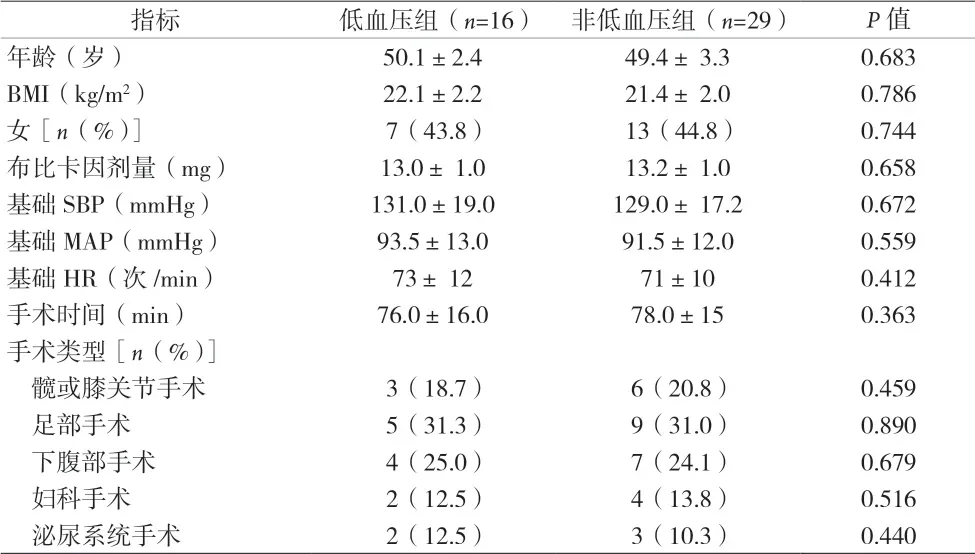
表1 两组的基线资料比较
2.2 两组患者蛛网膜下腔阻滞前IVCmax、IVCmin和IVCCI情况比较 低血压组的IVC-CI值小于非低血压组,差异有统计学意义(P=0.001)。见表2。
表2 两组患者蛛网膜下腔阻滞前IVCmax、IVCmin和IVC-CI情况比较(±s)

表2 两组患者蛛网膜下腔阻滞前IVCmax、IVCmin和IVC-CI情况比较(±s)
指标 低血压组(n=16) 非低血压组(n=29) P值IVCmax(mm) 12.4±2.0 11.4±1.7 0.083 IVCmin(mm) 7.0±1.0 7.0±1.0 0.978 IVC-CI(%) 43.5±4.1 38.7±4.2 0.001
2.3 IVC-CI预测蛛网膜下腔阻滞前低血压的特征曲线 利用蛛网膜下腔阻滞前测量IVC-CI来预测患者蛛网膜下腔阻滞后低血压时,绘出的ROC曲线AUC值为0.804,95%CI:0.658~0.907,P<0.001。当试验的临界值为40%时,IVC-CI预测的灵敏度以及特异度分别为87.5%、69.0%。见图3-4。

图3 IVC-CI值预测蛛网膜下腔阻滞前低血压的ROC 曲线
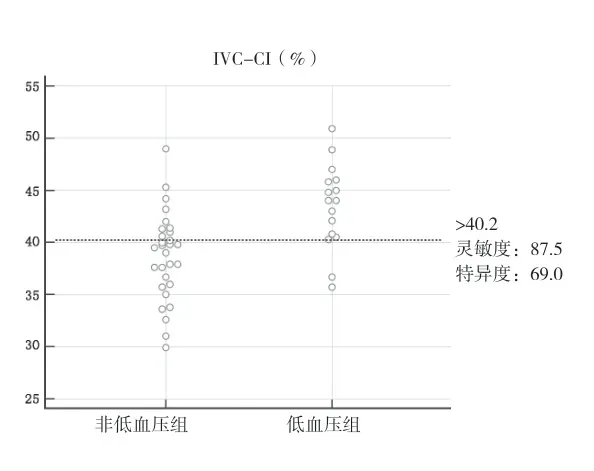
图4 以IVC-CI值绘制交互点图
3 讨论
患者术前由于禁食或疾病原因血容量往往相对不足,蛛网膜下腔阻滞后外周血管扩张,心输出量减少,容易引起蛛网膜下腔阻滞后低血压,目前还没有一种精确的监测来判断患者的容量状态[9]。中心静脉压和肺动脉楔压曾被认为能够反映左右心室充盈压力及容积,进而反映循环容量状态,被广泛用于指导手术或危重患者的容量管理,但后来研究证实两者与循环血容量之间的相关性较差,且具有侵袭性[10]。脉压变异度(pulse pressure variation,PPV)、每搏量变异度(stroke volume variation,SVV)、脉搏灌注变异指数(pleth variability index,PVI)是基于心肺交互作用的功能性血流动力学指标,胸腔密闭性可引起胸腔内压力周期性改变,动脉血压值及压力波形也随之发生相应的周期性变化,当患者存在低血容量时,这种变化会更为显著[11]。但其选用的对象易受呼吸模式、潮气量、呼吸频率、肺顺应性、胸腔内压等因素的影响,且相关研究也证实了自主呼吸、低潮气量(潮气量<8 mL/kg)、开胸手术、高频通气、低肺顺应性(<30 mL/cm H2O)的患者其SVV及PPV并不能准确地预测容量反应性,大潮气量是影响这类动态参数的关键因素[12]。
下腔静脉是人体最大的静脉,无静脉瓣、壁薄、顺应性佳,其直径大小随呼吸出现相应变化,在自主呼吸过程中胸腔内压力周期性变化,下腔静脉回心阻力也随之发生周期性变化[13]。通过超声探查下腔静脉直径(距离右心室2 cm的位置)随呼吸的变异度可以评估液体反应性和容量负荷的状态[14]。当循环容量不足时,下腔静脉回心血流受到胸腔内压力变化的影响越大,其呼吸变异度越明显。研究报道VC-CI为12%~40%,目前在复苏和重症监护中用于研究危重症病人液体容量反应性,以指导液体治疗[12,15]。CERUTI等[9]研究证实,IVC-CI以36%为阈值指导蛛网膜下腔麻醉前补液可预防蛛网膜下腔阻滞后低血压,但不能作为预测蛛网膜下腔阻滞后低血压的诊断阈值。ZHANG等[6]采用ROC曲线计算出全麻患者麻醉前指导补液的IVC-CI阈值是43%。不同的研究对提示自主呼吸患者容量反应性的IVC-CI报道并不一致,可能不同研究对低血压的定义不同,不同麻醉方式使用麻醉药物不同等因素引起。本研究采用ROC曲线评估IVC-CI对蛛网膜下腔阻滞后低血压的预测情况,绘出的ROC曲线下面积为0.804(95%CI:0.658~0.907),灵敏度以及特异度分别为87.5%、69.0%,IVC-CI>40%的患者提示可能发生蛛网膜下腔阻滞后低血压,与斯妍娜等[16]的研究结果相似,说明IVC-CI阈值40%为液体反应阳性,指导蛛网膜下腔阻滞前输液可有效预防蛛网膜下腔阻滞后低血压。
本研究的不足之处是未测量蛛网膜下腔阻滞后IVC-CI。蛛网膜下腔阻滞前IVC-CI主要反映了基础循环容量状态,麻醉后低血压的发生机制除与基础容量相关之外,还可能由于局麻药对交感神经的阻滞影响血管的收缩功能,外周阻力下降,导致回心血流减少,容量相对不足。因此,在蛛网膜下腔阻滞后测量IVC-CI更有助于明确导致蛛网膜下腔阻滞后低血压的因素,有效防治蛛网膜下腔阻滞后低血压。同时,对于老年、产妇和儿童等特殊患者还应考虑个体化的诊断阈值。
综上所述,IVC-CI对蛛网膜下腔阻滞后低血压具有重要的预测价值,IVC-CI>40%的患者提示可能发生蛛网膜下腔阻滞后低血压。

