不同子宫切除术式对子宫肌瘤患者卵巢功能的影响
李 洁,韩 华,田 菲,张 媛,牛佳琳
子宫肌瘤是目前常见的妇科良性肿瘤之一,近年来随着人们生活方式的改变,女性子宫肌瘤发病率呈持续上升趋势,有研究发现育龄期女性的发病率为50%左右[1-2]。子宫肌瘤患者早期临床症状缺乏特异性,多以经期时间延长、月经量增多等为主要表现,部分患者肌瘤日渐增大,数量逐渐增多,给患者日常生活及身心健康带来不同程度影响,甚至有一定的恶变风险[3-4]。既往临床对多发或较大子宫肌瘤患者多建议采用全子宫切除术治疗,但子宫是卵巢靶器官,传统全子宫切除术会对卵巢功能产生一定影响[5-6]。近年来,三角形子宫切除术在子宫病变治疗中取得了显著成果,但目前临床关于不同子宫切除术式对子宫肌瘤患者卵巢功能的影响尚存在争议[7]。因此,本研究对此展开初步探讨,旨在为临床提供参考,现报告如下。
1 资料与方法
1.1一般资料 选取2018年1月—2020年1月我院收治的98例子宫肌瘤为研究对象。①纳入标准:均经B超及妇科检查确诊;年龄≥35岁,无生育要求者;子宫肌瘤数量≤6个;单个肌瘤直径≥6 cm;意识清楚者;患者均已签署知情同意书。②排除标准:合并其他恶性肿瘤疾病者;近60 d有激素类药物治疗史者;哺乳期或妊娠期妇女;合并肝、肾功能严重受损者。根据子宫切除术式不同分为对照组和观察组,每组49例。观察组年龄35~62(47.63±5.26)岁;病程1~3(2.06±1.08)年;肌瘤位置:黏膜下肌瘤3例,浆膜下肌瘤9例,壁间肌瘤37例。对照组年龄36~63(48.99±5.14)岁;病程2~4(2.14±1.11)年;肌瘤位置:黏膜下肌瘤5例,浆膜下肌瘤10例,壁间肌瘤34例。两组年龄、病程、肌瘤位置等一般资料比较差异无统计学意义(P>0.05),具有可比性。本研究获得医院医学伦理委员会批准同意。
1.2方法 ①对照组行全子宫切除术治疗,患者取膀胱截石位,于阴道黏膜注射稀释后的缩宫素,经电刀于膀胱横沟上方全层切开阴道黏膜,将膀胱、直肠向上推,截断并结扎骶韧带、主韧带;打开前后反折的腹膜,横断并向下牵拉,缩小子宫体积,逐一切除输卵管、卵巢固有韧带及圆韧带;术毕全层缝合阴道壁、盆腔腹膜。②观察组行三角形子宫切除术治疗,于子宫体肌层内注射垂体后叶素稀释液,经超声电凝刀于双侧输卵管间质内侧1.5 cm处竖向切开子宫前后壁,注意避开子宫内部动脉,三角形切除子宫前后壁肌层组织、宫体内膜,荷包缝合子宫前后壁、两侧断端,形成新的小宫体;常规冲洗盆腔、止血、缝合。
1.3观察指标 ①临床相关指标:统计手术时间、术中出血量、住院时间及术后肛门排气时间;②卵巢功能:采用BS-600全自动生化分析仪及配套试剂(迈瑞医疗国际股份有限公司),以化学发光法测定患者治疗前及治疗3个月后雌二醇(E2)、黄体生成素(LH)、卵泡刺激素(FSH)水平;③盆底功能评分:采用盆底功能障碍问卷简表-20(PFDI-20)[8]评估患者治疗前及治疗3个月后盆底功能变化,PFDI-20共3个项目,即膀胱、盆腔、肠道症状,每个项目30分,分数越高,提示患者盆底功能越差;④性生活质量评分:采用女性性功能指数(FSFI)[9]评价患者治疗前及治疗3个月后性生活质量变化,FSFI共5个项目,即性高潮、性唤起、阴道润滑程度、性生活满意度、性交疼痛,每个项目10分,分值越高,提示患者性生活质量越好;⑤并发症:观察治疗期间患者阴道出血(非经期生殖系统出血)、切口感染(术后切口周围红肿热痛或脓性分泌物流出)及腹痛(恢复期腹部疼痛持续加重或剧烈疼痛)发生情况。

2 结果
2.1临床相关指标比较 观察组的手术时间、住院时间均短于对照组,术中出血量少于对照组(P<0.01)。两组术后肛门排气时间比较差异无统计学意义(P>0.05)。见表1。
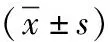
表1 不同子宫切除术式治疗子宫肌瘤两组临床相关指标比较
2.2治疗前后卵巢功能比较 治疗后,两组E2水平均较治疗前降低,LH、FSH水平均较治疗前升高(P<0.05);且观察组治疗后E2水平高于对照组,LH、FSH水平低于对照组(P<0.05)。见表2。
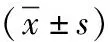
表2 不同子宫切除术式治疗子宫肌瘤两组治疗前后卵巢功能比较
2.3治疗前后盆底功能评分比较 治疗后,两组膀胱、盆腔、肠道症状评分及PFDI-20总分均较治疗前降低(P<0.05);且观察组治疗后膀胱、盆腔、肠道症状评分及PFDI-20总分均低于对照组(P<0.05)。见表3。

表3 不同子宫切除术式治疗子宫肌瘤两组治疗前后盆底功能评分比较分)
2.4治疗前后性生活质量评分比较 治疗后,两组性高潮、性唤起、阴道润滑程度、性生活满意度、性交疼痛评分及FSFI总分较治疗前升高(P<0.05);且观察组治疗后性高潮、性唤起、阴道润滑程度、性生活满意度、性交疼痛评分及FSFI总分高于对照组(P<0.05)。见表4。

表4 不同子宫切除术式治疗子宫肌瘤两组治疗前后性生活质量评分比较分)
2.5并发症发生率比较 观察组并发症总发生率低于对照组(P<0.05)。见表5。阴道出血患者给予纱布压迫止血或消毒杀菌后再缝扎止血,切口感染患者给予头孢类抗生素治疗,持续腹痛患者给予热敷、镇痛药物等进行干预,患者经上述对症处理后均得到改善,未进一步加剧。

表5 不同子宫切除术式治疗子宫肌瘤两组并发症发生率比较[例(%)]
3 讨论
子宫肌瘤是临床常见的生殖系统疾病,作为一种良性肿瘤有着较高的发病率[10]。既往临床针对子宫肌瘤患者多给予肌瘤剔除手术治疗,虽然能够保留患者的子宫,但是部分患者会因雌激素水平变化而出现复发[11]。近年来临床多采用全子宫切除术治疗,可改善临床症状,保障患者生命安全,但全子宫切除术创伤较大,患者术后恢复时间过长[12]。随着三角形子宫切除术的飞速发展,其用于治疗子宫肌瘤已逐渐成熟,能够提高患者的治疗效果,降低对卵巢功能、盆底功能的影响[13]。
子宫肌瘤虽是良性肿瘤,但随着病情发展,会对患者生理功能造成不同程度影响,如引起继发性贫血、下腹部坠痛等,部分患者病情严重时甚至会进展为肉瘤样病变。全子宫切除术多用于已婚已育的子宫肌瘤患者,可根除病变组织,有效降低复发风险,但全子宫切除术的手术时间较长,患者术中出血量较多,术后易引起切口感染等严重并发症[14]。有研究指出,子宫肌瘤患者经三角形子宫切除术治疗效果显著,患者手术时间短、术中出血量少、术后恢复快,能够缩短住院时间[15]。本研究结果发现,观察组的手术时间、住院时间均短于对照组,术中出血量少于对照组,表明三角形子宫切除术有助于缩短子宫肌瘤患者的手术时间、减少术中出血量、加快患者的康复速度,与上述研究结果相似。
本研究还发现,治疗后,两组E2水平均较治疗前降低,LH、FSH水平均较治疗前升高;且观察组治疗后E2水平高于对照组,LH、FSH水平低于对照组,提示三角形子宫切除术对子宫肌瘤患者的卵巢功能影响较小,与范颖芳和胡予婷[16]研究结果相似。究其原因可能为:①全子宫切除术会扰乱患者的激素调控周期,打破激素受体稳态关系,阻断垂体反射途径,降低促性腺激素水平,从而降低卵巢功能;而三角形子宫切除术可保留子宫体内部的平滑肌组织,促性腺激素受体仍可发挥作用,有效避免卵巢功能提早衰退[17]。②三角形子宫切除术不会对患者阴道解剖结构造成损伤,术后会形成新的小子宫宫体,降低对卵巢血液供应影响。③三角形子宫切除术可同时对宫颈癌好发部位进行切除,有效防治宫颈癌发生,维持性激素正常水平,降低对卵巢功能的影响。
此外,本研究通过PFDI-20及FSFI评价患者经两种术式治疗后的盆底功能及性生活质量变化情况,结果显示,观察组治疗后膀胱、盆腔、肠道症状评分及PFDI-20总分均低于对照组,性高潮、性唤起、阴道润滑程度、性生活满意度、性交疼痛评分及FSFI总分均高于对照组,提示三角形子宫切除术可显著降低对子宫肌瘤患者盆底功能的影响,提升患者性生活质量。究其原因为传统全子宫切除术会切断子宫各组韧带,可损坏盆底完整性,造成阴道脱垂,影响盆底功能;同时全子宫切除术会缩短阴道,从心理、生理等不同方面对患者性生活质量造成影响[18-21]。三角形子宫切除术会保留子宫颈,不会损伤阴道结构,且术后会形成新的宫体,对患者盆底功能、卵巢功能影响较小,可在一定程度上刺激卵巢分泌性激素,提高患者术后性欲,改善性唤起状态;同时三角形子宫切除术可保留子宫颈黏液分泌功能,能增加性生活中阴道润滑程度,减轻性交疼痛,提升性生活满意度。
本研究还发现,观察组并发症总发生率显著低于对照组,提示三角形子宫切除术可降低子宫肌瘤患者术后并发症发生风险。分析其原因为三角形子宫切除术创伤小、手术时间短、术中出血量少,可有效降低患者手术切口感染风险,避免术后阴道出血,减轻术后腹痛。
综上所述,三角形子宫切除术用于子宫肌瘤患者的治疗效果显著,对盆底功能、卵巢功能影响较小,可提升性生活质量。但本研究样本量较少,故存在一定局限性,在今后可适当扩大样本量进一步深入研究。

