基于膜解剖的精细开放腹股沟疝修补术对男性Ⅲ、Ⅳ型腹股沟斜疝患者的治疗效果观察
李 伟,周保军,焦喜林,王振全,陈 健,蒋志斌,杨进宝,陈 芸,杨建玲
腹股沟疝是成年男性常见疾病,临床数据统计,每年进行的腹股沟疝手术超过2000万例[1]。开放腹膜前疝修补术中将补片放置于肌耻骨孔,尤其适用于Ⅲ、Ⅳ型腹股沟疝[2],但由于其解剖层面深,手术要求高,制约年轻医生及基层医院开展。开放腹膜前手术的难点在于如何利用颈肩技术找到正确的腹膜前间隙。在开放腹膜前间隙疝修补术中,游离疝囊或横断疝囊后,沿疝囊后壁腹膜分离能快速进入疏松的无血管腹膜前间隙,显露精索及输精管的人字形分叉,进入后钝性向前两侧及前壁分离,然后可轻松切开腹横筋膜及腹膜前筋膜,充分快速游离腹膜前间隙,并且无明显出血。本研究将这种游离腹膜前间隙的方法称为基于膜解剖的精细手术。本研究回顾性分析我院普通外科行开放手术治疗的男性Ⅲ、Ⅳ型腹股沟斜疝患者临床资料,旨在探讨基于膜解剖的精细开放腹股沟疝修补术的优势,现报告如下。
1 资料与方法
1.1一般资料 选取2018年5月—2020年5月就诊于解放军联勤保障部队第九八〇医院普通外科行开放手术治疗的腹股沟斜疝男性患者151例。纳入标准:符合《成人腹股沟疝诊断和治疗指南(2018年版)》[1]中腹股沟斜疝诊断标准;疝分型Ⅲ、Ⅳ型[2]患者;年龄30~75岁。排除标准:双侧疝、复合疝、嵌顿疝、复发疝者;有腹部手术史、腹腔内感染、合并免疫性疾病及肿瘤者;伴心、脑、肺、肾严重疾患者。151例根据手术方法的不同分为A组和B组。2组一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。

表1 2组男性Ⅲ、Ⅳ型腹股沟斜疝患者一般资料比较
1.2手术方法 2组均采用连续硬膜外间隙阻滞,取腹股沟斜形切口,切开皮肤、皮下及腹外斜肌腱膜,显露腹股沟管,注意保护髂腹下神经及髂腹股沟神经,游离精索及疝囊至内环口,将精索向外侧牵拉,显露内环处腹横筋膜及腹壁下血管。A组采用基于膜解剖寻找腹膜前间隙的开放腹股沟疝修补术治疗,在精索前内侧找到疝囊,打开疝囊,于内环远端2 cm处横断疝囊,紧贴横断疝囊后壁游离疝囊,快速进入腹膜前间隙,显露精索及输精管的人字形分叉,进入后钝性向前两侧及前壁分离,切开腹横筋膜及腹膜前筋膜,游离腹膜前间隙,放入UHS补片下片,展平,缝合缩小内环口处腹横筋膜,精索后方缝线固定UHS补片上片,缝合腱膜、皮下及皮肤。B组采用传统颈肩技术寻找腹膜前间隙的开放腹股沟疝修补术治疗,紧贴精索于颈肩部纵行切开腹横筋膜、腹膜前筋膜,游离精索内侧腹膜前间隙。在精索内侧找到斜疝疝囊,游离疝囊,锐性剥离精索及输精管,钝锐性分离腹膜前间隙,放入UHS补片下片,展平,缝合缩小内环口处腹横筋膜,精索后方缝线固定UHS补片上片,缝合腱膜、皮下及皮肤。
1.3观察指标 记录2组手术时间、术中出血量、住院时间;比较2组术后3 d炎性因子变化情况;术后随访6个月,观察2组术中术后并发症发生情况和术后复发情况。

2 结果
2.1手术相关指标比较 2组均顺利完成手术。A组较B组手术时间短、术中出血量少(P<0.01),见表2。
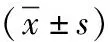
表2 2组男性Ⅲ、Ⅳ型腹股沟斜疝患者手术相关指标比较
2.2术后炎性因子比较 术后3 d,A组较B组术后炎症反应减轻(P<0.05,P<0.01),见表3。
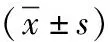
表3 2组男性Ⅲ、Ⅳ型腹股沟斜疝患者术后3 d炎性因子水平比较
2.3术中术后并发症及复发率比较 A组术后腹膜破损及射精困难和射精痛发生率低于B组(P<0.05,P<0.01);2组术后随访6个月均未发现复发。见表4。

表4 2组男性Ⅲ、Ⅳ型腹股沟斜疝患者术中术后并发症及复发情况比较[例(%)]
3 讨论
腹横筋膜前的前层修补和腹横筋膜后的后层修补是腹股沟疝无张力修补术的2种修补方式。腹横筋膜后的后层修补原理是加强肌耻骨孔[3]。为了避免术后复发或再发,补片必须覆盖整个肌耻骨孔,并和周围的肌性或骨性组织形成一定的重叠[4]。腹股沟疝修补术的本质是腹膜前修补术[5]。开放腹膜前间隙疝修补术尤其适用于Ⅲ、Ⅳ型腹股沟疝,手术的难点在于应用颈肩技术找到正确的腹膜前间隙。笔者发现,在应用颈肩技术切开腹横筋膜、游离腹膜前间隙过程中,由于疝囊前壁处腹横筋膜相对薄弱,在分离过程中容易损伤腹膜,需术中修补腹膜,导致手术时间延长;或该处腹横筋膜离断不彻底,腹膜前间隙拓展不充分,导致补片展开不平整;亦或仅切开腹横筋膜,未切开腹膜前筋膜,未进入正确的腹膜前间隙,强行分离导致术中出血,腹膜破损,亦延长手术时间。分析产生上述情况的原因为,术者对腹股沟各层膜解剖层次模糊及对周围比邻关系认识不清。若在开放腹膜前间隙疝修补术中,游离疝囊或横断疝囊后,沿疝囊后壁腹膜分离,能快速进入疏松的无血管腹膜前间隙,显露精索及输精管人字形分叉,进入后钝性向前两侧及前壁分离,然后可轻松切开腹横筋膜及腹膜前筋膜,充分快速游离腹膜前间隙,并且无明显出血。
目前大多数外科医生对腹横筋膜的认识存有争议,特别是在腹横筋膜是单层还是双层的问题上。大多数学者认为腹横筋膜为2层结构,但是也有争议。1940年,Anson和Mcvay首次提出腹横筋膜仅为一层膜结构的观点[6]。35年后FOWLER[7]认为其深层的膜性结构并不是腹横筋膜,而是腹膜前筋膜。ARREGUI[8]通过腹腔镜对腹股沟区解剖结构进行重新认知,根据腹横筋膜双层膜性结构血供来源不同,认为腹横筋膜仅为一层。之后越来越多的文献报道腹横筋膜为单层结构,靠近体表的浅层即为腹横筋膜,靠近腹腔的深层应为腹膜前筋膜[9]。随着腹腔镜技术的开展,医生开始从器官解剖、血管解剖,深入发展到膜解剖[6]。膜解剖为外科医生膜间分离提供了解剖学依据,膜间是没有或少有血管的,因此减少了术中出血量,乃至达到零出血状态[10]。与此同时,微创技术的发展也推动了传统开放手术对解剖层次的再认识,使外科开放手术更加精细,技术进一步提高。
膜解剖又称为第三代外科解剖或外科解剖的第三元素,其概念的提出改变了传统外科解剖对于器官和血管的解剖观念[11]。在疝和腹壁外科,为了人为创造一个相对出血少、损伤小的间隙放置补片或重建腹壁,借助对膜结构的认识寻找最佳的手术层面非常重要[12]。在进入腹膜前间隙路径上,传统开放腹膜前间隙疝修补术与腹腔镜腹膜前间隙疝修补术不同,腔镜手术只要切开腹膜即可进入腹膜前间隙,而开放手术则需切开皮肤、皮下等各层结构,开放前入路手术很难寻找到正确的膜解剖间隙,特别是对腹股沟区局部解剖不清楚、进入层次不正确时,导致补片展平困难、出血,甚至发生术后血清肿、感染及疝复发。从胚胎发育角度看,体壁中胚层分化为间充质后,其外层分化为腹横筋膜,为一层无细胞筋膜结构;间充质中间层分化为腹膜前筋膜,由深浅两层膜性结构组成,中间夹着脂肪组织;间充质内层分化为含有间皮细胞的壁层腹膜。腹横筋膜和腹膜前筋膜分别属于不同的筋膜体系,它们均有自己独立的神经血管,存在容易分离的无血管平面[13]。腹膜前筋膜将腹膜前间隙分为壁平面和脏平面。腹股沟区被划分为3个区域,位于内侧的脐膀胱区、位于中央的DOOM三角区、位于外侧的髂窝区[14]。中央DOOM区分离应在壁平面操作,过浅或过深有损伤腹壁下血管或膀胱的风险。对于腹股沟斜疝患者,为了分离疝囊和保护精索,必须转入脏平面进行操作[15-16]。腹膜前间隙补片放置的正确位置为腹膜前筋膜深层后方,在精索外侧为Brogros间隙,深部为壁层腹膜,DOOM三角区深部亦为壁层腹膜,输精管内侧为Retzius间隙,由于存在膀胱,深部为膀胱前筋膜[17]。本研究A组手术时间缩短,术中出血量减少,主要是因为A组手术方式能够通过疝囊后壁快速进入正确的腹膜前间隙,注意不同解剖平面之间的转换,快速充分拓展间隙,故使得术中出血量减少,腹膜破损率降低,手术时间显著缩短。本研究还显示,A组较B组术后炎症反应减轻,术中术后并发症减少。
总之,在开放腹股沟疝修补术中,通过对腹股沟区膜解剖的深入认识,进入正确的解剖间隙,可以减少术中出血及损伤,缩短手术时间,减轻术后炎症反应,且术后并发症少。提示疝和腹壁外科医生应重视腹股沟区膜解剖。

