超声引导下股—腘窝坐骨神经阻滞在高龄高血压患者大隐静脉曲张剥脱术中的应用
陈沾源
福建省漳州市龙海区第一医院 363199
大隐静脉曲张是由于大隐静脉瓣膜关闭不全导致的,多见于长期站立者或重体力劳动者,可见大隐静脉扩张、隆起和迂曲[1]。大隐静脉曲张结扎术是治疗大隐静脉曲张最有效的方式,术中常见麻醉方式为椎管内麻醉,但椎管内麻醉在临床上的使用具有局限性,特别对于老年群体来说,脊椎多有退行性变化的表现,且患有高血压、冠心病居多,限制了椎管内麻醉的使用。近年来,超声定位技术在临床上得到广泛应用,在外周神经阻滞麻醉中起到了较好的辅助作用[2]。既往有报道称[3],股—腘窝坐骨神经阻滞在下肢手术中的应用效果较好,且无明显不良反应。因而,本文将此法应用于高龄高血压患者中, 观察高龄原发性高血压患者单侧大隐静脉曲张结扎剥脱术中应用超声引导下股—腘窝坐骨神经阻滞的麻醉效果及安全性,为临床作出参考。
1 资料与方法
1.1 一般资料 选取2018年6月—2021年6月在本院择期行大隐静脉曲张结扎剥脱术的60例老年高血压患者,采用随机数字表法分为观察组和对照组,每组30例。纳入标准:(1)符合原发性高血压诊断标准[4];(2)经影像学确诊为大隐静脉曲张者且为单侧;年龄≥65岁;(3)患者及其家属了解本研究目的并同意入组。排除标准:(1)有严重心、脑、肝、肾功能不全者;(2)有凝血功能障碍者;(3)对本研究麻醉方案及药物禁忌者。观察组平均年龄(75.45±4.86)岁;男14例,女16例;高血压分级:Ⅰ级10例,Ⅱ级20例;美国麻醉医师协会分级:Ⅰ级8例,Ⅱ级17例,Ⅲ级5例。对照组平均年龄(74.96±4.38)岁;男12例,女18例;高血压分级:Ⅰ级8例,Ⅱ级22例;美国麻醉医师协会分级:Ⅰ级9例,Ⅱ级18例,Ⅲ级3例。两组患者的年龄、性别、高血压分级、美国麻醉医师协会分级等一般资料比较无明显差异(P>0.05),具有可比性。
1.2 方法 两组患者均于术前6h禁食水,在入手术室后给予常规吸氧、建立静脉通道等。于麻醉前20min左右给予右美托咪定(国药准字H20090248 ,江苏恒瑞医药股份有限公司)静脉泵注射以缓解患者紧张焦虑状态。对照组患者采用蛛网膜下麻醉:患者取侧卧位,靠近手术台边缘,臀部与肩部与台面垂直,两手抱膝,双腿屈曲贴近腹壁,指导患者头尽量向胸部屈曲,使患者腰背部后弓成弧形,选择穿刺点(L2~3或L3~4),常规消毒,采用25G穿刺针行穿刺,待见脑脊液回流顺畅,给予5%罗哌卡因(国药准字H20133181 ,广东嘉博制药有限公司)16~18mg,指导患者慢慢翻转身体平卧,调整麻醉平面于T8~10。观察组患者采用下股—腘窝坐骨神经阻滞麻醉:患者取仰卧位,下肢自然外展,常规消毒后铺一次性无菌孔巾,将超声探头(仪器:GE Voluson P6)以无菌套膜包裹后进行定位扫描,先行股神经阻滞,在股神经显示清晰后,将电刺激针采用平面内进针法,在电刺激协助定位后,在股神经周围注入5%罗哌卡因(10~15ml),在超声下观察药液走向趋势,使药液包裹神经。再行腘窝坐骨神经阻滞,将患者膝盖处进行常规消毒后铺一次性无菌孔巾,使用超声定位腘神经,与股神经阻滞一般,行电刺激后注入5%罗哌卡因(10~15ml)。在超声下观察药液走向趋势,使药液包裹神经。麻醉操作完毕后,常规观察患者的血压和呼吸,在患者血压下降至基础值的30%以上时,给予麻黄碱(国药准字H50021774,西南药业股份有限公司),快速补液纠正低血压。在手术区域患者无痛觉时开始进行手术。麻醉效果不佳,可酌情添加芬太尼。本研究所有入组人员均麻醉成功。
1.3 观察指标 观察两组患者阻滞前(T0)、阻滞后10min(T1)、阻滞30min(T2)、手术结束(T3)的血压[收缩压(SBP),舒张压(DBP),平均动脉血压(MBP)]、心率(HR)变化情况;记录两组患者手术前的运动感觉阻滞评分[5]情况以及术中使用麻黄碱情况;记录两组患者麻醉阻滞起效时间、手术时间以及术后尿潴留、头痛、胃肠道反应等不良反应发生情况。运动阻滞评分范围0~2分,分数越高,说明阻滞效果越好。感觉阻滞评分采用22G针头测试,评分0~2分,分数越低,痛觉越明显。
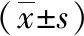
2 结果
2.1 两组患者术中不同时间点血压、心率变化情况比较 两组患者T0、T2及T3的SBP、DBP、MBP及T0~T3间的HR比较无明显差异(P>0.05),观察组患者T1时的SBP、DBP、MBP均高于对照组(P<0.05);观察组患者的SBP、DBP、MBP、HR在T0~T3间无明显变化(P>0.05),对照组患者的SBP、DBP、MBP、HR在T1时明显低于T0(P<0.05),T2、T3与T1比较无明显差异(P>0.05)。见表1。

表1 两组患者术中不同时间点血压、心率变化情况比较
2.2 两组患者运动、感觉阻滞评分比较 两组患者手术前运动和感觉阻滞评分比较无明显差异(P>0.05)。见表2。

表2 两组患者运动、感觉阻滞评分比较分)
2.3 两组患者术中麻黄碱使用情况比较 观察组使用麻黄碱2例,使用率为6.67%,低于对照组的9例,使用率为30.00%(P<0.05)。
2.4 两组患者麻醉阻滞起效时间、手术时间比较 两组患者的麻醉阻滞起效时间和手术时间比较无明显差异(P>0.05),见表3。

表3 两组患者麻醉阻滞起效时间、手术时间比较
2.5 两组患者术后不良反应发生情况比较 观察组患者出现尿潴留2例,未出现胃肠不良反应,对照组患者出现尿潴留5例,胃肠不良反应3例,两组患者均未出现头痛。观察组不良反应发生率为6.67%,显著低于对照组的26.67%(χ2=4.320,P=0.038)。
3 讨论
蛛网膜下腔麻醉是临床下肢手术常见的麻醉方式,麻醉效果良好,但在老年群体或有严重并发症患者中的应用具有一定的局限性,大隐静脉曲张的发病群体多见于老年人,因而寻找更加适合的麻醉方式具有重要意义。随着超声定位在手术室的广泛应用,神经阻滞麻醉的使用也逐渐频繁,既往研究显示[6],神经阻滞麻醉对下肢手术具有良好的效果,且不良反应少。本文将股—腘窝坐骨神经阻滞应用于高龄原发性高血压大隐静脉曲张结扎术中,结果显示,观察组患者各时间点的血压、心率比较均无明显变化,对照组患者在T1时的血压波动较大,提示蛛网膜下腔麻醉对患者的血流动力学有一定的影响。且观察组的麻黄碱使用率低于对照组,与苏文婷等[5]研究部分一致。分析其原因为,蛛网膜下腔麻醉阻滞了脊椎交感神经,患者阻滞区血管扩张,回心血量减少,使血压下降,股—腘窝坐骨神经阻滞作用于外周神经上,对血流动力影响较小。
本文结果显示,两组患者的运动感觉阻滞评分、阻滞起效时间以及手术时间比较均无明显差异,提示两种麻醉方式均能满足临床手术需要。本文结果发现,观察组不良反应发生率为6.67%,显著低于对照组的26.67%,与宋舒舒等[7]研究部分一致,分析其原因可能是股—腘窝坐骨神经阻滞在超声可视化下进行操作,可准确找到阻滞神经,且结合神经刺激器,可明显提高临床效果,减少并发症的发生,且外周神经阻滞对机体循环无抑制作用,对胃肠道功能的影响不大,在本文中未出现胃肠不良反应,大多患者在术后1h即可进行饮食,而蛛网膜下腔麻醉对胃肠功能的影响较大,多需在术后禁食水6~8h,且易发生胃肠道不良反应。两组患者均未发生头痛,可能与本研究选用的25G穿刺针,减少了对脊神经的刺激有关。
综上所述,高龄原发性高血压大隐静脉曲张患者使用股—腘窝坐骨神经阻滞麻醉的方式更好,对血流动力学影响较小,可避免在术中出现血压下降幅度偏大,安全性较好。

