输入性COVID-19重症患者1例的诊治
包仁中 钟蔚 黄泽和
广西钦州市第一人民医院,钦州市 535000
1 病例资料
患者男性,28岁,菲律宾籍,4月8日收入我院隔离治疗。主诉:检测发现新冠病毒核酸阳性38 h。现病史:38 h前在海关咽拭子送检,新冠病毒核酸检测结果呈阳性,无呼吸道症状,体温正常、大小便正常。流行病学史:2021年3月29日在新加坡登货轮,4月8日靠泊钦州港码头,该船同时发现有2名海员新冠病毒核酸阳性。既往史:无慢性病及传染病史。个人史:无烟酒嗜好。查体:体温36.7℃,脉搏67次/min,呼吸20次/min,血压136/92 mmHg;精神佳,两肺呼吸音清,未闻及啰音;心率67次/min,律齐,各瓣膜区未闻及杂音。入院辅查:新冠病毒核酸阳性;新冠抗体(IgG+IgM)阴性;血常规白细胞5.77×109/L、淋巴细胞0.32×109/L、淋巴细胞百分比5.60%;CT影像示两肺下叶磨玻璃状。诊断:新冠肺炎(普通型)。治疗用药:静脉注射利巴韦林(RBV)0.5 g,2次/d;口服洛匹那韦/利托那韦(LPV/r)(400 mg/100 mg), 2次/d。
入院第4天患者出现低热,1周内体温逐渐攀升至39.6℃,反复高热伴畏寒,每天解水样便数次。病情进展期,间隔24 h复查患者血常规、生化、血气、血沉(ESR)、降钙素原(PCT)、超敏CRP、凝血、D-2聚体,间隔48 h复查胸部CT、核酸,每周复查病毒抗体,动态了解病情变化。随着病情进展患者反复高热、肺部病灶持续增加,血常规淋巴细胞呈降低趋势,肝肾损害持续加重并出现黄疸、心肌酶水平升高;第7天停用LPV/r,改用阿比多尔(Arbidol,口服0.2 g/次,3次/d)联合RBV抗病毒治疗,同时给予积极护肝、退热、补充电解质、保护肠道黏膜、调整肠道菌群等对症支持治疗。第10天,腹泻缓解,仍高热,活动时稍气促,CT检查示两肺病灶继续增多,病灶杂化、新旧并存;静脉滴注甲强龙40 mg/次,1次/d,次日体温下降,最高体温38.0℃。第12天,患者高热39.8℃伴畏寒,指脉氧饱和度95%(未吸氧),氧合指数420 mmHg,CT影像示:(1)两肺病灶明显增多、分布广泛,旧病灶部分吸收,见图1-2;(2)肝脏密度降低,疑诊为病毒性肝炎。复查结果显示WBC、超敏CRP、ESR持续升高,淋巴细胞持续下降,肝肾功能异常、心肌酶水平持续升高,咽拭子、粪便新冠病毒核酸均呈强阳性;心电图示心率过缓,窦房结内游走性心律。综合各项检测指标评定为患者病情进行性加重,诊断为:(1)新冠肺炎(重型);(2)肝肾功能异常;(3)病毒性心肌炎;(4)病毒性肝炎?调整治疗方案为:口服阿比多尔(Arbidol)0.2 g/次,3次/d;雾化吸入α干扰素500万U,2次/d;静脉滴注甲强龙40 mg/次,1次/d;静脉滴注莫西沙星0.4 g/次,1次/d;口服连花清瘟颗粒6 g/次,3次/d。同时辅以乌司他丁以抑制炎症介质,积极给予护肝、护胃、营养心肌对症治疗。
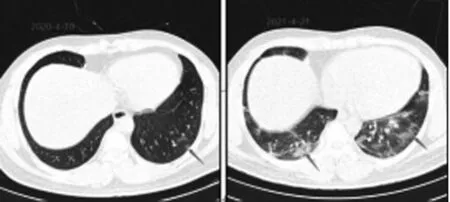
图1-2 病情进展期CT肺部病灶
调整治疗方案第2天,患者体温开始下降,低热37.3℃,气促、咳嗽、胸闷、乏力等症状消失,指脉氧饱和度回升,双肺湿啰音减少,第3天体温恢复正常,复查CT示:(1)两肺病灶吸收明显,无新增病灶,见图3-4;(2)肝脏密度回升。抽血复查提示:淋巴细胞回升明显,WBC、超敏CRP、ESR等炎症指标明显下降;肝肾功能、心肌酶指标好转;血气分析结果、PCT、凝血、D-2聚体水平恢复正常;心电图示心律正常。72 h后复查示:肺部病灶吸收明显,肝肾功能、心肌酶逐渐恢复正常。给予药物减量治疗,给予LPV/r治疗7 d,给予RBV、Arbidol、α干扰素各治疗10 d,给予莫西沙星治疗7 d;肺部无新增病灶后即停用甲强龙,给予乌司他丁治疗7 d,给予连花清瘟颗粒治疗21 d。5周后,患者血常规示淋巴细胞正常;肝肾功能、心肌酶恢复正常,连续2次新冠病毒核酸阴性,痊愈出院。
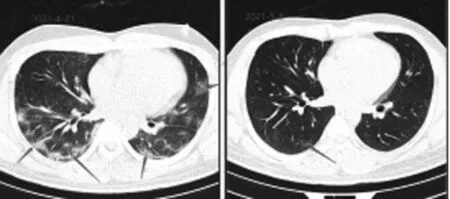
图3-4 病情恢复期CT肺部病灶
2 讨 论
本例输入性COVID-19确诊患者(基因测序:B.1.351亚型,501Y.V2南非突变株)入院时为普通型,无基础疾病,初始方案为LPV/r+RBV抗病毒治疗7 d,主要基于考虑早期应用LPV/r治疗可降低患者病死率和减少糖皮质激素用量[1-2]。但治疗结果显示,患者对LPV/r+RBV治疗效果差,救治中病情进展为重型,因此及时调整抗病毒方案进行治疗。患者进展为重症时主要表现为:双肺病灶显著增加、高热、肝肾功能及心肌损害进行性加重,肝脏CT示有病毒侵袭表现,活动时气促,指脉氧下降,肺部啰音增多等;炎症指标 WBC、CRP、ESR均明显升高。当患者肺部病灶显著增加、机体炎症反应处于过激状态时,宜及时给予糖皮质激素(推荐使用3~5 d,不超10 d)治疗,首选甲泼尼龙[建议剂量(0.5~1.0)mg/(kg·d)][1]。甲泼尼龙的半衰期为1.8~5.2 h,作用持续时间约为12~36 h,可直接被肝脏CYP3A4酶代谢为无活性的代谢产物,更适合用于COVID-19患者的治疗[3]。COVID-19患者合并细菌感染时,其炎症指标均较单纯COVID-19感染患者高,密切监测WBC、PCT、CRP、ESR等炎症指标水平,结合肺部CT影像正确判断患者是否合并细菌感染,给予科学干预,对救治新冠肺炎患者意义重大。COVID-19患者合并细菌感染时,可首先考虑使用对革兰氏阳性菌、革兰氏阴性菌、厌氧菌均高度敏感的莫西沙星[4];同时可使用莲花清瘟颗粒进行辅助治疗,后者具有抗炎、抑菌和抗炎症风暴作用,对控制患者病情,防止向危重症发展具有重要意义[5]。
本例患者在合理调整抗病毒治疗方案后,体内病毒复制减少;使用甲强龙、莫西沙星、连花清瘟颗粒联合治疗可有效抑制机体的炎症风暴[6],最终治疗取得良好的治疗效果。

