柴芩攻毒方灌肠联合电针治疗重症急性胰腺炎湿热毒瘀证35例
张英 张建茹 张雨 汪敬杰 石小平
急性胰腺炎是指各种病因导致胰腺内胰酶激活,从而消化自身胰腺组织的临床病症,可出现出血、水肿、坏死、恶心呕吐等症状,常累及周边组织,或伴有多器官功能衰竭[1]。中医学将急性胰腺炎归为“脾心痛”“腹痛”的病证范畴,其主要病机为多种因素导致机体气机不畅,脾胃升降失调,脾失运化,肝失疏泄,造成中焦湿热瘀滞,郁久化热,炼液成痰,痰湿阻络,导致气血运行不畅,产生瘀血,进而导致中焦阻滞,肠腑传导失职,证见里实热结,脏腑不畅,可形成肝郁气滞型、腑实热结型、肝胆湿热型、内闭外脱型、湿热毒瘀型共五个中医证型[2]。笔者经过近多年对急性胰腺炎的临床研究,总结出重症急性胰腺炎是以湿热毒瘀为主要病理基础,继而导致阳明内伤,腑气不通,中医当以清热解毒、活血祛瘀、利湿攻下为主要治疗原则。本研究对35例重症急性胰腺炎湿热毒瘀证患者在常规西医治疗基础上,运用柴芩攻毒方灌肠联合电针治疗,以期获得更佳效果。
1 对象与方法
1.1 对象
选取2018年4月至2020年4月秦皇岛市第二医院收治的71例重症急性胰腺炎湿热毒瘀证患者,根据随机数字表法分为2组。观察组中36例,脱落1例,剩余35例,其中男22例,女13例,年龄42~71岁,平均(54.82±4.13)岁,发病时间2~23小时,平均(15.27±4.90)小时,致病原因分为胆源性18例、高脂血症11例、酒精性6例。对照组中35例,其中男25例,女10例,年龄43~70岁,平均(54.15±4.41)岁,发病时间2~22小时,平均(15.10±4.57)小时,致病原因分为胆源性19例、高脂血症12例、酒精性4例。两组的一般资料未见明显差异(P>0.05),具有可比性。本研究经秦皇岛市第二医院伦理委员会批准(伦理备案号:QHD20180301)。
1.2 纳入标准
(1)满足《中国急性胰腺炎诊治指南》中重症急性胰腺炎的诊断标准[3];(2)符合《急性胰腺炎中医诊疗专家共识意见》的湿热毒瘀证诊断标准[4],主症为剧烈腹痛拒按、皮肤青紫有瘀斑、恶心呕吐、胸脘痞满,次症为大便粘结、小便短赤、发热口渴、日晡潮热,舌红有瘀斑,苔黄腻,脉弦数;(3)急性发病不超过24小时;(4)获得患者知情同意书;(5)临床资料完整。
1.3 排除标准
(1)慢性胰腺炎史或胰腺术后继发性急性胰腺炎;(2)胃肠道严重病变;(3)恶性肿瘤、肝肾不全、严重糖尿病、恶性高血压等病变;(4)需进行外科手术治疗者;(5)自身内分泌系统、免疫细胞病变;(6)预计生存期低于7日。
1.4 脱落标准
(1)不规范进行治疗者;(2)主动要求退出本研究;(3)发生严重并发症需改变治疗方案者。
1.5 治疗方法
对照组:根据《急性胰腺炎诊治指南》中相关规定进行,包括加强监护、禁食、液体复苏、纠正电解质紊乱和酸碱平衡,营养支持、抑制胰酶分泌、解痉镇痛、器官功能支持等,静脉滴注注射用泮托拉唑钠(扬子江药业集团有限公司,规格:40 mg,生产批号:20180301、20190208、20200203),每次剂量40 mg,溶于250 mL生理盐水后静脉滴注,每日2次;静脉滴注注射用乌司他丁(广东天普生化医药股份有限公司,规格:5万UI,生产批号:20180313、20190221、20200124),每次剂量10万UI,溶于300 mL生理盐水后静脉滴注。
观察组:在对照组基础上,运用柴芩攻毒方灌肠联合电针治疗。柴芩攻毒方组成:柴胡20 g、枳实10 g、黄芩15 g、丹参20 g、木香10 g、白豆蔻10 g、厚朴15 g、大黄10 g、桃仁10 g、莱菔子10 g、甘草6 g、白芍20 g;随症加减,头痛者,加半夏15 g、陈皮15 g;心神不安者,加柏子仁12 g、夜交藤15 g;高热者,加金银花15 g、栀子10 g。每日一剂,煎煮成200 mL药液,保持温度在37℃左右,患者取左侧卧位,头低脚高,医师使用碘伏清洁肛周周围皮肤,动作轻柔沿患者肛门插入3 cm的肛管,先注入20 mL的药液以扩张肠管,然后轻柔送入肛管至30 cm,缓慢注入剩余药液,停留至少1小时,每日给药2次。同时给予电针治疗,选取四关(双侧太冲、合谷)、下巨虚、天枢、足三里,使用直刺1.0~1.5寸,提插捻转得气后留针,连接电子针疗仪(ZM-RDZ-II型)连接各腧穴,设置为2 Hz的连续波刺激,强度以0.5 mA起始,以针刺部位肌肉颤动和患者耐受为度,留针30分钟,每日治疗1次。两组在连续治疗7日后统计疗效。
1.6 观察指标
1.6.1 临床疗效 参考《中药新药临床研究指导原则》中疗效判定标准拟定[5],对主要症状进行量化评分,按照轻中重对主症记为2、4、6分,次症记为1、2、3分,各症状评分总和为证候评分,拟定:(1)临床控制,症状、体征完全消退,血清胰酶恢复正常,影像学检查正常,证候积分减少≥95%;(2)显效,症状、体征显著好转,血清胰酶明显降低,影像学检查明显好转,70%≤证候积分减少<95%;(3)有效,症状、体征好转,血清胰酶降低,影像学检查好转,30%≤证候积分减少<70%;(4)无效,症状、体征无明显改变,证候积分减少<30%。总有效率=(总病例数-无效的病例数)/总病例数×100%。
1.6.2 病情状态 使用急性生理学和慢性健康状况评分系统Ⅱ(acute physiology and chronic health evaluationⅡ,APACHEⅡ)评分评估两组患者治疗前后的病情严重程度变化[6],主要内容包括体温、心率、呼吸频率、平均动脉压、血气分析、动脉血pH、钠离子、钾离子等,分值(0~71分)越低代表病情越轻。
1.6.3 症状体征恢复时间 比较患者胃肠功能及主要的体征改善情况,记录两组的排气时间、肠鸣音时间、排便时间、腹痛消失时间、腹胀消失时间。
1.6.4 血清指标 在治疗前后,采集患者晨起时空腹外周静脉血4 mL标本,经抗凝、离心、静置后,抽取上层清液,在酶标仪(莱恩德LD-96A型)上采用酶联免疫法测定血清中肿瘤坏死因子α(tumor necrosis factor,TNF-α)、血小板凝集因子(platelet aggregation factor,PAF)、D-二聚体的水平,试剂盒由上海梵态生物科技公司生产。
1.6.5 死亡率 随访记录两组在28日内的死亡情况。
1.7 统计学处理
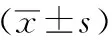
2 结果
2.1 临床疗效
观察组在治疗7日后的总有效率为94.29%,明显高于对照组的77.14%,差异有统计学意义(P<0.05)。见表1。
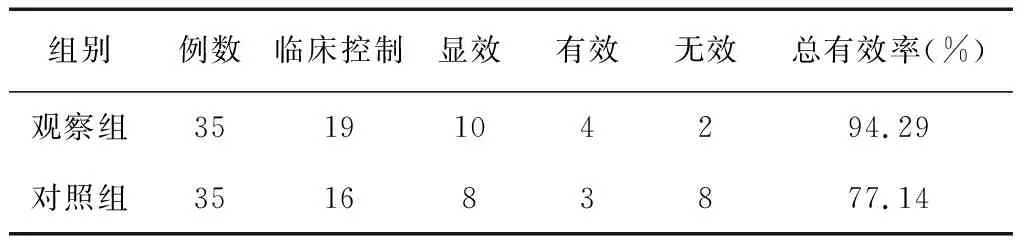
表1 两组重症急性胰腺炎患者疗效对比(例)
2.2 证候评分、APACHEⅡ评分对比
治疗前,两组的证候评分、APACHEⅡ评分未见明显差异(P>0.05);两组治疗后的证候评分、APACHEⅡ评分均明显比治疗前低,且组间对比观察组降低更明显,差异有统计学意义(P<0.05)。见表2。
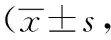
表2 两组重症急性胰腺炎患者的证候评分、APACHEⅡ评分对比分)
2.3 症状体征恢复时间对比
观察组患者的排气时间、肠鸣音时间、排便时间、腹痛消失时间、腹胀消失时间均比对照组短,差异有统计学意义(均P<0.05)。见表3。

表3 两组重症急性胰腺炎患者的症状体征恢复时间对比天)
2.4 血清TNF-α、PAF、D-二聚体对比
治疗前,两组的TNF-α、PAF、D-二聚体未见明显差异(P>0.05);两组治疗后的TNF-α、PAF、D-二聚体均显著降低,差异有统计学意义(P<0.05);治疗后,观察组的TNF-α、PAF、D-二聚体比对照组低,差异有统计学意义(P<0.05)。见表4。
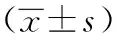
表4 两组重症急性胰腺炎患者的血清TNF-α、PAF、D-二聚体对比
2.5 28日内死亡率对比
治疗28日,研究组中死亡1例,死亡率2.86%;对照组中死亡6例,死亡率17.14%,组间死亡率比较,差异有统计学意义(P<0.05)。
3 讨论
急性胰腺炎按照病情的严重程度可分为轻症、中度、重度三种类型,后两者统称为重症急性胰腺炎,不仅具有急性胰腺炎的临床表现及生化指标改变,还伴有数个器官功能衰竭,病情复杂凶险,具有较高的病死率[7]。高脂饮食、胆源性、大量饮酒是导致急性胰腺炎的主要原因,近年来随着生活水平的改善,急性胰腺炎的患病人群呈上升趋势[8]。临床治疗重症急性胰腺炎以药物保守治疗为主,包括禁食、胰酶抑制剂、液体复苏、营养支持、抗感染等[9]。
重症急性胰腺炎的常见病因包括饮食不节、胆道病变、内伤情志、外感邪毒、酒精过度等,该病属于本虚标实证[10]。中焦为脾胃之府,各种原因导致脾胃受损,脾气亏虚,形成该病的本虚;脾健运失调,水谷精微运化失司,水液蒸腾无力,停聚为水湿,水液泛滥,久聚而化热,湿热互结,加之饮食不节,或过食肥甘厚腻,聚湿成痰,痰湿相搏,壅堵于脉络,导致气机不畅,肝失疏泄,继而形成湿、热、毒、瘀等病理产物,内伤阳明,腑气不通,发为此症[11]。本研究选用柴芩攻毒方治疗,选用柴胡、黄芩用作君药,二者联合能加强苦寒泄热之效,以清解热毒,疏肝利胆。柴胡能疏肝解郁,退热解表,升阳;黄芩能清热泻火解毒,止血调经。选用大黄、丹参、白芍、桃仁用作臣药。大黄能泻热解毒,破积行滞,凉血散瘀,利湿退黄,大黄与黄芩相配,增强清热解毒之效。白芍能养肝养血,收汗敛阴,止痛。桃仁能润肠通便,活血化瘀,止咳平喘。丹参能活血祛瘀,消痈止痛,清心除烦。其余药用作佐使药,枳实能消极散痞,破气祛痰。厚朴能消积祛痰,行气除满,燥湿。木香能健脾温中,行气止痛。莱菔子能消食化痰,除痞散结。白豆蔻能消食宽中,理气止呕。甘草能健脾益气,调和诸药,缓急止痛。全方合用,共同发挥清热解毒,燥湿行气,活血祛瘀,攻下消痞的作用,切中病所,共同促使气机通畅,湿浊得解,热毒得除,疼痛得缓。
中医灌肠疗法是中医独特的治疗手段,通过肛管将药物直达肠道,到达病所,药物与肠道黏膜直接接触,促进机体吸收,避免肝脏的首过效应,有效提高药物生物利用度。中医灌肠治疗急性胰腺炎能有效促使胃肠功能恢复,尤其适用于胃肠道功能障碍的患者[12]。电针能有效提高急性胰腺炎患者的胃肠动力,改善胃肠功能,促进肛门排气或排便[13]。足三里为治疗腹部疾病的要穴,天枢能升清降浊,理气行滞,消食;下巨虚能调和肠胃,活络通经。四关能调节机体气血平衡,通经活络,行气止痛,调节脏腑阴阳。
本文显示,观察组的治疗效果优于对照组,且证候评分、APACHEⅡ评分、症状改善时间、28天的死亡率均低于对照组。结果表明,柴芩攻毒方灌肠联合电针可提高重症急性胰腺炎湿热毒瘀证的治疗效果,能有效提高症状改善效率,控制病情发展,对降低死亡率具有积极意义。
炎症反应参与急性胰腺炎的发病与发展,胰腺组织坏死能促使大量氧化自由基的形成,从而促使核因子激活,产生大量炎性因子,引发级联瀑布样效应,由局部扩散至全身[14]。TNF-α是引起急性胰腺炎炎症反应的关键细胞因子,能介导胰腺的炎症反应,可用于评估重症急性胰腺炎的病情及预后[15]。PAF能促使中性粒细胞向炎症部位聚集,介导内皮细胞黏附因子的分泌,改变血管通透性,促使血小板聚集,加重急性胰腺炎的炎症程度[16]。D-二聚体是评估机体纤溶功能的重要指标,急性胰腺炎患者凝血功能发生异常,血液呈高凝状态,凝血因子可加重机体微血栓的形成,影响胰腺血液循环[17]。研究结果显示,观察组的TNF-α、PAF、D-二聚体比对照组低,提示柴芩攻毒方灌肠联合电针有助于进一步降低重症急性胰腺炎湿热毒瘀证患者的炎症反应,改善血液循环,此可能是其发挥疗效的作用机制。
综上所述,柴芩攻毒方灌肠联合电针可提高重症急性胰腺炎湿热毒瘀证的治疗效果,进一步控制病情发展,提高症状改善效率,可能与调节TNF-α、PAF、D-二聚体的水平有关,有助于降低死亡率。

