个体化预测CRRT治疗重症肺部感染相关脓毒症患者预后列线图模型的建立
黄泽波 曾凡乔 江祚龙 吴传黠 李健 韦妍飞
重症肺部感染(Severe pulmonary infection,SPI)是重症医学科常见的重症感染类型,常伴有严重并发症,易侵袭其他组织器官造成多器官功能衰竭[1]。脓毒症是由感染引起的全身炎症反应综合征[2]。SPI合并脓毒症患者往往病情进展迅猛、治疗难度大,病死率高[3-4]。连续性肾脏替代治疗(CRRT)又称为连续性血液净化,主要是应用于急性肾损伤、全身炎症反应综合征及多器官功能障碍综合征等危重疾病,可以改善脓毒症患者血流动力学,清除炎症介质,减轻全身炎症反应[5-6]。但是尽管如此,仍有部分患者治疗后死亡[7]。因此了解SPI合并脓毒症患者在CRRT治疗30d内死亡的危险因素,以降低患者死亡率,是当前的研究热点。目前关于整合SPI合并脓毒症患者在CRRT治疗30d内死亡的危险因素,并依此构建风险筛查工具的相关报道也较少。列线图模型能将Logistic回归结果实现图形可视化,直观用于个体危险因素的预测当中[8]。本文构建了预测SPI合并脓毒症患者在CRRT治疗30d内死亡风险的列线图模型,为临床筛查预后不良高危人群和制定相关治疗措施提供科学依据,现报道如下。
资料与方法
一、研究对象
选取2017年1月-2020年12月我科收治的130 例SPI合并脓毒症患者,纳入条件:(1)符合脓毒症的诊断标准[9],由重症肺部感染引起;(2)进行CRRT治疗;(3)年龄>18岁;(4)临床资料完整并完成随访者;(5)均进行机械通气治疗;(6)签署知情同意书者。排除条件:(1)合并其他部位恶性肿瘤者;(2)器官移植术后;(3)入院24h内出院或死亡;(4)ICU入住时间不超过24h。本研究经医院伦理委员会审核批准。
采用相同的纳入、排除标准,收集2020年2月-2021年5月CRTT治疗SPI合并脓毒症患者(n=50)作为外部验证数据集。
二、方法
收集患者临床资料,包括人口学资料(性别、年龄、体质量)、临床信息、实验室数据等。临床信息:是否合并糖尿病、高血压、冠心病、脑血管疾病、慢性肾病、慢性阻塞性肺疾病(简称慢阻肺)等基础疾病,是否为脓毒性休克,是否手术,治疗前急性生理与慢性健康状况评分(APACHE Ⅱ),器官衰竭数目,CRRT时间。实验室数据:体温、心率(HR)、平均动脉压(MAP)、二氧化碳分压(PaCO2)、氧分压(PaO2)、白细胞计数(WBC)、红细胞(RBC)、血红蛋白(Hb)、C反应蛋白(CRP)、降钙素原(PCT)、肌红蛋白(MYO)、B型钠尿肽前体(NT-proBNP)、凝血酶原时间(PT)、纤维蛋白原(FIB)、D二聚体(DD)、白蛋白(Alb)、γ-谷丙氨酸转移酶(γ-GAT)、血钠(Na)、血钾(K)、血肌酐(SCr)、尿素氮(BUN)、血乳酸(Lac)、内毒素(ET)。根据患者CRTT治疗30d内的生存情况将其分为死亡组(n=48)和存活组(n=82)。
三、风险列线图模型建立与验证
比较死亡组与存活组患者的临床资料,筛选差异有统计学意义的变量,将其纳入Logistic回归模型进一步筛选危险因素。将危险因素导入R语言(R 4.0.3)软件,使用 rms 程序包建立CRTT治疗SPI合并脓毒症患者死亡风险的列线图模型。采用有放回抽样(Bootstrap 法)500次,对列线图模型进行内部验证。
采用同样的纳排标准,收集2020年2月-2021年5月CRTT治疗SPI合并脓毒症患者(n=50)的临床资料及相关实验室数据作为外部验证数据集。采用 ROC 曲线评估原列线图模型和内部、外部验证后的列线图模型的校准度和区分度。
四、统计学处理
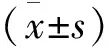
结 果
一、SPI合并脓毒症患者死亡的单因素分析
经统计130例CRRT治疗重症肺部感染合并脓毒症患者治疗30d内死亡的有48例(36.92%),存活的有82例(63.08%)。通过单因素分析两组患者的临床资料,结果显示:两组的性别、合并糖尿病、高血压、冠心病、脑血管疾病、慢性肾病、慢阻肺等基础疾病、是否手术、CRRT时间、体温、HR、MAP、PaCO2、PaO2、WBC、RBC、Hb、CRP、MYO、NT-proBNP、PT、FIB、DD、γ-GAT、Na、K、SCr、BUN水平比较差异无统计学意义(P>0.05)。死亡组与存活组的年龄、脓毒性休克例数、器官衰竭数目、APACHE Ⅱ评分,PCT、Alb、Lac、ET水平比较差异有统计学意义(P<0.05)(见表1)。

表1 训练数据集SPI合并脓毒症患者死亡的单因素分析
二、CRRT治疗重症肺部感染相关脓毒症患者预后的多因素logistic回归分析
以患者治疗30d内是否存活(1=死亡,0=存活)为因变量,以单因素logistic回归分析中有统计学意义的8个因素(年龄、脓毒性休克例数、器官衰竭数目、APACHE Ⅱ评分,PCT、Alb、Lac、ET水平)为自变量。对计量资料原值录入,分类资料进行赋值[脓毒性休克(1=是,0=否)、器官衰竭数目(1=≥2,0=<2)]。多因素Logistic 回归分析结果显示:APACHE Ⅱ评分,PCT、Alb、Lac、ET水平为CRRT治疗重症肺部感染相关脓毒症患者死亡的独立危险因素(P<0.05)(见表2)。

表2 CRRT治疗重症肺部感染相关脓毒症患者预后的logistic回归分析
三、建立CRRT治疗重症肺部感染相关脓毒症患者预后不良的列线图风险模型
根据Logistic 回归分析结果,通过R软件绘制CRRT治疗重症肺部感染相关脓毒症患者死亡风险的列线图模型。绘制出的列线图模型(见图1)。

图1 CRRT治疗重症肺部感染相关脓毒症患者预后不良的列线图风险模型
四、列线图模型的内部和外部验证
采用ROC曲线下面积评估列线图模型区分度,ROC 曲线下面积:AUC=0.975(95%CI:0.954~0.995),敏感度和特异度分别为87.8%、95.8%,提示列线图模型具有较好的区分能力(见图2A)。采用Bootstrap 法对列线图模型进行内部验证,原始数据重复抽样500次后,绘制校准曲线(见图2B),其平均绝对误差为0.022,提示列线图模型具有较好的校准度及预测一致性。同时Hosmer-Lemeshow拟合优度检验χ2=4.941,P=0.763,风险预测值与实际观测值之间无统计学差异,提示该模型预测发生与实际发生风险具有良好的一致性;说明模型具有较好的预测准确度。

图2 列线图模型的内部验证;A:ROC曲线;B:校准曲线。
采用外部验证数据集(50例,其中16例死亡,34例存活)对列线图模型进行外部验证,ROC 曲线下面积:AUC=0.965(95%CI:0.921~1.000),敏感度和特异度分别为93.8%、85.3%,说明该列线图模型具有良好的预测准确性(见图3A)。校正曲线贴近于理想曲线,说明列线图预测概率与实测值基本一致(见图3B)。

图3 列线图模型的外部验证;A:ROC曲线;B:校准曲线。
讨 论
SPI易引起全身炎症反应综合征发生,即脓毒症。目前,SPI合并脓毒症的治疗除了采取抗感染、液体复苏、血管活性药物及器官支持等治疗方案之外[10],血液净化治疗(CRRT)也是SPI合并脓毒症治疗的重要手段[11]。CRRT通过体外滤过系统将血液中的毒素清除,可以有效降低炎性介质水平,减轻全身炎症反应[12]。虽然 CRRT在脓毒症治疗中效果明显,但仍有部分患者在治疗不到一个月发生死亡[7,13]。本研究中CRRT治疗SPI合并脓毒症患者病死率仍占36.92%(48/130),因此如何提高CRRT治疗SPI合并脓毒症患者生存率是当前亟需解决的问题。
本文分析CRRT治疗SPI合并脓毒症死亡风险的因素,旨在为临床制定相关治疗措施提供依据。CRRT治疗SPI合并脓毒症患者病死率较高的相关因素有:高龄、脓毒性休克、多器官衰竭、高APACHE Ⅱ评分,高PCT、Lac、ET水平以及低Alb水平,其中高APACHE Ⅱ评分,高PCT、Lac、ET水平以及低Alb水平是CRRT治疗SPI合并脓毒症患者病死的独立危险因素。(1)治疗前高APACHE Ⅱ评分:APACHE Ⅱ评分被广泛应用于ICU危重患者的严重程度和预后评估[14],高APACHE Ⅱ评分往往反映该患者脓毒症越严重,存在多器官衰竭的表现,其死亡风险也相对上升。因此对于高APACHE Ⅱ评分患者,需提高警惕,及早治疗,防止发生呼吸衰竭、血压下降、组织缺氧、酸中毒和电解质紊乱等。(2)高PCT水平:PCT可反应全身炎症反应的活跃水平,当脓毒症和多器官衰竭时它在血浆中的水平升高[15]。高APACHE Ⅱ评分往往反映该患者出现脓毒性休克、多器官衰竭等症状,其死亡风险也相应升高,因此在治疗时应控制好PCT的水平。(3)高Lac水平:当患者呼吸衰竭或循环衰竭时,可引起组织缺氧,缺氧使体内Lac升高[16]。Lac升高表明患者正处于呼吸衰竭或循环衰竭,应给予碱性药物治疗,减轻代谢性酸中毒[17]。(4)高ET水平:丁莉等[1]研究表明脓毒症死亡患者的血清ET水平高于存活患者。ET是革兰氏阴性菌生成的毒性物质总称[18],若机体内含有大量内毒素,其作用于巨噬细胞、中性粒细胞、内皮细胞,以及补体系统和凝血系统等,便会产生白细胞介素、肿瘤坏死因子等生物活性物质。这些物质作用于小血管造成功能紊乱而导致微循环障碍,血压下降、组织缺氧、酸中毒等。陈斯丽等[19]研究显示ET血清PCT、Lac、ET检测在评估重症肺炎合并脓毒症病情进展、指导临床干预措施和改善预后中,具有有重要意义。(5)低Alb水平:Alb主要维持血液胶体渗透压等生理功能。脓毒症患者炎性介质水平明显升高,机体内大量炎性因子破坏毛细血管中内皮细胞,使毛细血管通透性增强,Alb从血管内渗出,从而导致低蛋白血症的发生[20]。低蛋白血症可引起血浆胶体渗透压降低,大量液体潴留于组织间隙,引起恶性循环,使机体有效循环血容量进一步减少,从而导致多器官功能衰竭。韩涛等[21]报道低白蛋白血症导致病情的进一步加重,增加病死率。因此对于并发低蛋白血症患者,应及时给予补充,以防止多器官功能衰竭。
本文将筛选出的5项独立危险因素建立了列线图预测模型,用于个体危险因素的预测。该模型将各危险指标的贡献率以线段的长短表示,具有直观简洁、可读性强的特点,临床实用性高[22]。为了验证模型的预测效能,本研究采用内部和外部数据验证模型的准确性,发现模型区分度较高,实际预测曲线与理想曲线贴合。临床可以根据每项危险因素的评分求和来预测CRRT治疗重症肺部感染合并脓毒症死亡风险,从而加强对可控因素的干预。根据本次列线图模型,临床人员应对高APACHE Ⅱ评分、高PCT、Lac、ET水平以及低Alb水平患者予以高度重视,并积极做好预防措施。
综上所述,本文基于APACHE Ⅱ评分、PCT、Lac、ET水平构建了CRRT治疗SPI合并脓毒症死亡的列线图预测模型,该模型的建立有利于临床人员筛查高危风险患者并制定相关治疗措施,对降低患者死亡风险具有指导意义,临床应用价值较高,值得进一步推广使用。

