加味当归芍药散联合常规治疗对气虚血瘀型2 型糖尿病周围神经病变患者的临床疗效
方翔宇王高岸邱世光吉贞料
(海南医学院第二附属医院中医科,海南 海口570311)
糖尿病周围神经病变是糖尿病常见并发症,以远端对称性肢体感觉异常为主要表现,包括肢体疼痛、蚁行虫咬、麻木,甚至可引起肌肉萎缩,随着病情发展而出现夏科氏关节病、糖尿病足[1]。2 型糖尿病是糖尿病主要类型,其比例高达95%,近年来发病率逐年升高[2]。糖尿病周围神经病变的病机复杂,目前认为炎性因子及氧化应激失衡参与本病发生[3],患者表现为TNF-α 等促炎性因子水平升高,炎症反应持续存在时,可引起氧化应激失衡,表现为SOD 活性降低,进而加重炎症反应,故促进氧化应激反应平衡有助于阻断恶性循环[4]。
2 型糖尿病属于中医“消渴病”范畴,而糖尿病周围神经病变依据其发病特点可归属于“痹病”范畴,患者大多为中老年人,正气亏虚,加之2 型糖尿病病机关键为阴虚燥热,疾病日久瘀血内生,最终形成气虚血瘀证[5]。加味当归芍药散是由妇科名方当归芍药散调整而来,方中加强了益气化瘀药物,符合相关治疗需求,故本研究考察该方联合常规治疗对气虚血瘀型2 型糖尿病周围神经病变患者的临床疗效及其作用机制,现报道如下。
1 资料与方法
1.1 一般资料 2017 年5 月至2020 年6 月就诊于海南医学院第二附属医院的126 例患者,随机数字表法分为对照组和观察组,每组63例,2 组一般资料见表1,可知差异无统计学意义(P>0.05),具有可比性。研究经医院伦理会审核批准。
表1 2 组一般资料比较(, n=63)Tab.1 Comparison of general data between the two groups(, n=63)

表1 2 组一般资料比较(, n=63)Tab.1 Comparison of general data between the two groups(, n=63)
1.2 诊断标准
1.2.1 西医(2 型糖尿病周围神经病变)参考文献[6]报道,(1)多饮多食,口干,多尿,消瘦,空腹血糖≥7.0 mmol/L,随机血糖≥11.1 mmol/L;(2)合并下肢麻木、疼痛、肌肉萎缩;(3)查体显示踝反射、腱反射减弱;(4)肌电图显示下肢周围神经传导功能异常,主侧神经传导速度降低,MCV<45 m/s,SCV<40 m/s。
1.2.2 中医(气虚血瘀型)参考文献[7]报道,主证乏力,下肢刺痛;次证麻木,灼热感;舌淡紫可见瘀斑,脉细涩。
1.3 纳入标准 (1)符合“1.2”项下诊断标准,要求住院治疗;(2)初次接受治疗;(3)不存在认知障碍,告知研究风险,签署知情同意书。
1.4 排除标准 (1)对研究受试药物过敏;(2)合并下肢动脉硬化闭塞、糖尿病足;(3)谷丙转氨酶大于2 倍正常上限;(4)合并精神障碍,不配合治疗;(5)既往有脑卒中病史,导致运动功能障碍;(6)发展为糖尿病肾病;(7)妊娠期妇女。
1.5 治疗手段 对照组采用常规治疗,包括降血糖、控制饮食、适当运动,并给予硫辛酸(江苏万禾制药有限公司,0.1 g/片,国药准字H20100158,批号20170306、20180601、20191104)0.2 g,每天3次,饭前服用;观察组在对照组基础上采用加味当归芍药散,组方药材炙黄芪30 g、茯苓15 g、白术15 g、白芍15 g、当归10 g、川芎10 g、泽泻10 g、丹参10 g、地龙6 g、炙甘草6 g,乏力明显者,加人参6 g;腹泻者,加淮山药15 g;食欲降低者,加砂仁6 g;下肢麻木明显加大者,白芍剂量加至30 g,由医院中药房统一提供,每天1 剂。2 组均连续治疗12 周。
1.6 指标检测 (1)抽取患者空腹肘部静脉血,采用ELISA 法检测血清TNF-α 水平及SOD、CAT活性,其中TNF-α、SOD 检测试剂盒由上海羽朵生物科技有限公司提供(批号20170302、20190403、20200106),CAT 检测试剂盒由武汉博士德生物工程有限公司提供(批 号20170304、20181105、20191106);(2)采用ELISA 法检测血清BDNF、IL-23 水平,相关检测试剂盒由南京建成生物工程研究所提供(批 号 20170205、20190602、20200204);(3)采用葡萄糖氧化酶法检测血清FBG、2 hPBG 水平;(4)检测中医证候评分[7],主证乏力(2分,偶有乏力,但程度轻,可自行缓解;4分,乏力反复发作,充分休息后可暂时缓解;6分,持续存在,充分休息后仍无法缓解)、下肢刺痛(2分,偶有发作;4分,反复发作,药物干预后可缓解;6分,持续存在,药物干预后仍不缓解,次证麻木(1分,感觉下肢麻木,可自行缓解,程度轻;2分,下肢麻木,程度较重,影响日常功能;3分,下肢麻木,程度严重,不可自行缓解)、灼热感(1分,偶有发作;2分,下肢皮肤烧灼感明显,日常生活不受影响;3分,烧灼感持续存在,日常生活受到影响);(5)采用肌电图仪(型号NMD0066,重庆康如来科技有限公司)检测腓总神经、正中神经MNCV;(6)不良反应发生率。
1.7 疗效评价 参考文献[7]报道,(1)显效,治疗后临床症状明显改善,神经传导速度提高程度≥10%,中医证候评分降低程度≥70%但<95%;(2)有效,治疗后临床症状有所改善,神经传导速度提高程度≥5%但<10%,中医证候评分降低程度≥30%但<70%;(3)无效,治疗后临床症状、神经传导速度、中医证候评分未明显改善。
1.8 统计学分析 通过SPSS 22.0 软件进行处理,符合正态分布的计量资料以()表示,组间比较采用t检验;计数资料以百分率表示,组间比较采用卡方检验(双侧检验)。P<0.05 表示差异具有统计学意义。
2 结果
2.1 血清TNF-α 水平及SOD、CAT 活性 由表2可知,治疗后,2 组TNF-α 水平降低(P<0.05),SOD、CAT 活性升高(P<0.05),以观察组更明显(P<0.05)。
表2 2 组血清TNF-α 水平及SOD、CAT 活性比较(, n=63)Tab.2 Comparison of serum TNF-α levels and SOD,CAT activities between the two groups(, n=63)

表2 2 组血清TNF-α 水平及SOD、CAT 活性比较(, n=63)Tab.2 Comparison of serum TNF-α levels and SOD,CAT activities between the two groups(, n=63)
注:与同组治疗前比较,#P<0.05;与对照组治疗后比较,△P<0.05。
2.2 血清BDNF、IL-23 水平 由表3 可知,治疗后,2 组BDNF 水平升高(P<0.05),IL-23 水平降低(P<0.05),以观察组更明显(P<0.05)。
表3 2 组血清BDNF、IL-23 水平比较(, n=63)Tab.3 Comparison of serum BDNF and IL-23 levels between the two groups(, n=63)

表3 2 组血清BDNF、IL-23 水平比较(, n=63)Tab.3 Comparison of serum BDNF and IL-23 levels between the two groups(, n=63)
注:与同组治疗前比较,# P<0.05;与对照组治疗后比较,△P<0.05。
2.3 血清FBG、2 hPBG 水平 由表4 可知,治疗后,2 组FBG、2 hPBG 水平降低(P<0.05),以观察组更明显(P<0.05)。
表4 2 组血清FBG、2 hPBG 水平比较(, n=63)Tab.4 Comparison of serum FBG and 2 hPBG levels between the two groups(, n=63)

表4 2 组血清FBG、2 hPBG 水平比较(, n=63)Tab.4 Comparison of serum FBG and 2 hPBG levels between the two groups(, n=63)
注:与同组治疗前比较,# P<0.05;与对照组治疗后比较,△P<0.05。
2.4 MNCV 由表5 可知,治疗后,2 组MNCV 升高(P<0.05),以观察组更明显(P<0.05)。
表5 2 组MNCV 比较(m/s,, n=63)Tab.5 Comparison of MNCVs between the two groups(m/s,, n=63)
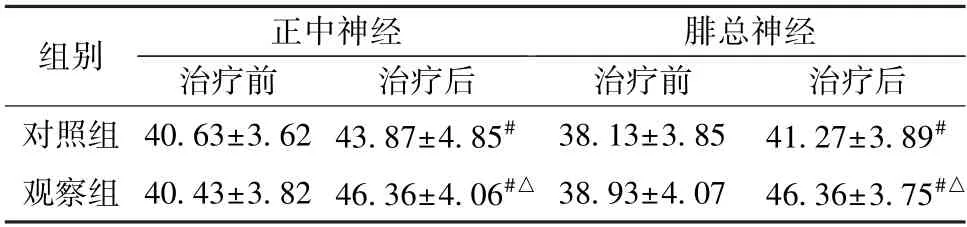
表5 2 组MNCV 比较(m/s,, n=63)Tab.5 Comparison of MNCVs between the two groups(m/s,, n=63)
注:与同组治疗前比较,# P<0.05;与对照组治疗后比较,△P<0.05。
2.5 中医证候评分 由表6 可知,治疗后,2 组中医证候评分降低(P<0.05),以观察组更明显(P<0.05)。
表6 2 组中医证候评分比较(分,, n=63)Tab.6 Comparison of TCM symptom scores between the two groups(score,, n=63)
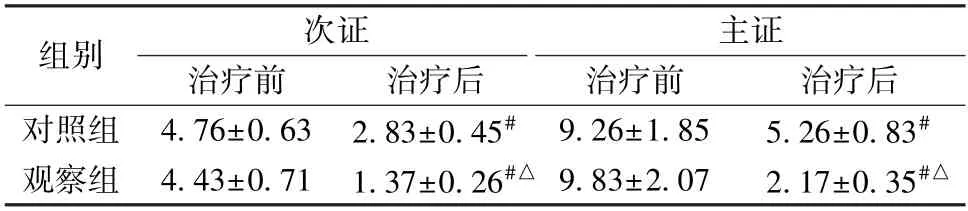
表6 2 组中医证候评分比较(分,, n=63)Tab.6 Comparison of TCM symptom scores between the two groups(score,, n=63)
注:与同组治疗前比较,# P<0.05;与对照组治疗后比较,△P<0.05。
2.6 临床疗效 由表7 可知,观察组总有效率高于对照组(P<0.05)。

表7 2 组临床疗效比较[例(%), n=63]Tab.7 Comparison of clinical efficacy between the two groups [case(%), n=63]
2.7 不良反应发生率 由表8 可知,2 组不良反应均以胃肠道反应、头晕、皮疹为主,观察组其发生率低于对照组(P<0.05)。

表8 2 组不良反应发生率比较[例(%), n=63]Tab.8 Comparison of incidence of adverse reactions between the two groups [case(%), n=63]
3 讨论
2 型糖尿病周围神经病变是临床常见的糖尿病并发症,目前认为其主要机制[8-9]如下:(1)免疫机制,长期高血糖状态可抑制髓鞘蛋白分泌,可引起免疫损伤;(2)遗传因素;(3)多元醇-氧化应激通路激活,Na+-K+-ATP 酶活性减退。
炎性因子与本病的关系已得到证实,其中IL-23 可刺激T 细胞产生,促使内皮细胞“捕获”中性粒细胞,还可导致血小板功能活化,诱发微血栓形成[10-11];TNF-α 由单核巨噬细胞分泌产生,可通过内分泌、旁分泌等途径参与调节胰岛素调控,并可引发胰岛素抵抗,增加糖尿病治疗难度[12-14]。恢复氧化应激平衡已成为治疗炎症性疾病的重要思路,SOD 是关键的抗氧化因子,其活性降低与衰老关系密切[15-17];CAT 也具有较强的抗氧化活性,其活性降低也是促使自由基堆积的重要原因,并与病情严重程度呈负相关[17];BDNF 可影响神经元发育分化,患者由于神经损伤,其水平会代偿性提高[18-19]。本研究发现,治疗后观察组血清SOD、CAT 活性及BDNF 水平高于对照组,TNF-α、IL-23水平更低。
糖尿病属于中医“消渴病”范畴,阴虚燥热是其重要机制,患者大多为中老年人,正虚是发病基础,并与劳欲过度、饮食不节等因素相关;阴虚则阳气无以制约,虚热内生,热邪不去可耗伤阴液,使血液黏稠;燥热亦可伤津,血液粘稠则运行不畅,故而瘀血内生。糖尿病周围神经病变患者大多已经历较长病程,正气日渐亏虚,最终形成气虚血瘀证。加味当归芍药散中炙黄芪入肺脾经,具有补益肺脾功效,肺气充足则宗气足,脾气充足则气血生化有源,为君药;茯苓健脾渗湿,利尿安神,而白术燥湿健脾,两者合用则化湿之力增,川芎祛风通络,化瘀止痛,而丹参活血化瘀,通络消肿,并且性偏寒,可清血分热邪,避免瘀血郁久化热,两者合用气血同调,上述4 味药物合为臣药;白芍入肝经,具有养血补肝、柔肝止痛功效,肝血充足则肝疏泄功能得以恢复,泽泻利水渗湿,消肿,当归养血补血,散瘀止痛,可加强全方补益之力,并且具有化瘀功效,地龙具有搜风通络、化瘀功效,上述4 味药物合为佐药;炙甘草调和诸药,为使药。研究表明,茯苓、白术提取物有助于调节机体免疫功能[20],地龙中提取的吲激酶有较强的抗血栓功效[21],川芎中的川芎嗪可抑制炎性渗出[22];白芍中的白芍苷有镇痛作用,而且可促进神经细胞修复[23]。
本研究发现,治疗后观察组血清FBG、2 hPBG水平,中医证候评分,不良反应发生率低于对照组,腓总神经、正中神经MNCV,总有效率更高,其机制[24-27]主要包括(1)抑制TNF-α 活化,阻断炎性风暴,减轻炎症反应;(2)促进氧化应激平衡恢复,促进神经功能修复。
综上所述,加味当归芍药散联合常规治疗可减轻气虚血瘀型2 型糖尿病周围神经病变患者炎症反应,提高抗氧化能力,具有重要临床意义。

