加味大柴胡汤灌肠结合耳尖放血治疗小儿外感发热的研究*
杨小娇 陈宝钦
外感发热属西医急性上呼吸道感染范畴,本病主要以发热、咳嗽、鼻塞、咽喉肿痛等为临床表现,如治疗不及时,常会导致炎症蔓延,引起心肌炎、急性肾小球肾炎等多种并发症,是儿童发病率较高的一种疾病,数据报道儿童每年平均发病5~8次,11%~16%的儿童每年发病超过13次[1-2]。临床西医主要采取解热镇痛、抗菌、抗病毒等常规治疗,但降温维持时间较短,不良反应较多,治疗效果不佳。相较而言,中医抗病毒效果显著,退热效果佳,不良反应少,受到广泛关注[3]。加味大柴胡汤主要由柴胡、黄芩、半夏、枳实、大黄等中药组成,它是表里双解剂,功擅和解少阳、内泻热结[4]。耳尖放血通过用拇指食指揉按、提捏患儿整个耳廓,待其稍充血后,将耳屏对折,针刺耳廓最高点处(耳尖),挤出适量血液,可将体内热邪排出,使高热退去后不易反复。现阶段加味大柴胡汤、耳尖放血的临床应用文献并不少见,但用于外感发热患儿尤其是两者联合用于外感发热患儿的临床报道相对少见。鉴于此本文研究分析加味大柴胡汤灌肠结合耳尖放血的临床效果,以期为儿童外感发热的临床治疗提供参考依据,现将结果报道如下。
1 资料与方法
1.1 一般资料
选取2021年1月-2022年5月阳西总医院人民医院儿科就诊的外感发热患儿90例,纳入标准:(1)年龄1~12岁,男女不限;(2)符合文献[5]中小儿外感发热的诊断标准;(3)符合文献[6]中医外感风热证分型标准;(4)病程<72 h,未合并其他严重并发症;(5)治疗前未接受过抗病毒、抗感染或其他药物治疗。排除标准:(1)合并严重内科疾病伴明显心、肝、肾脏器损伤;(2)腋下温度<37.5 ℃ ;(3)对大柴胡汤成分过敏;(4)依从性差,不能配合医护人员完成治疗。根据随机数字表法分A、B、C三组,每组30例。A组中男14例,女16例;年龄1~12岁,平均(5.42±1.10)岁;体温37.6 ℃~40.2 ℃,平均(38.45±0.50)℃;病程2.5~48 h,平均(23.5±7.41)h。B组中男12例,女18例;年龄1~12岁,平均(5.81±1.22)岁;体温 37.5 ℃~40.1 ℃,平均(39.1±0.23)℃;病程2.2~44 h,平均(22.1±5.21)h。C组中男16例,女14例;年龄1~12岁,平均(6.32±1.02)岁;体温37.5 ℃~40.0 ℃,平均(39.1±0.18)℃;病程 2.3~45 h,平均(22.3±5.82)h。三组一般资料比较差异无统计学意义(P>0.05),有可比性。本研究通过本院伦理委员会批准;患儿及其监护人自愿签署研究知情同意书。
1.2 方法
三组均给予小儿氨酚黄那敏颗粒(白云山东泰商丘药业有限公司,国药准字H41024528,规格:5 g/袋)口服,0.5~1 袋 /次,3 次 /d,持续服用 3 d。
A组采用加味大柴胡汤灌肠治疗,加味大柴胡汤药物组成:柴胡 10 g,黄芩 6 g,半夏 6 g,枳实6 g,大黄 6 g(后下),羚羊角骨 6 g(先煎),苍术5 g,蝉蜕 5 g,薄荷 5 g(后下),莱菔子 6 g。用法:将加味大柴胡汤制作成灌肠剂,用特制空塑料管包装,容量为30 ml/支,每支含生药约30 g。直肠给药保留灌肠,3岁以内1支/次,3~7岁2支/次,7岁以上3支/次,3次/d,3 d为1个疗程,持续1个疗程。
B组采用耳尖放血治疗治疗,操作方法:轻轻地用拇指食指揉按、提捏患儿整个耳廓,待其稍充血后,将耳屏对折,取耳廓最高点处(耳尖),用常规75%酒精棉球消毒皮肤,取三棱针或1寸毫针速点刺耳尖,挤出绿豆大出血4~6滴,用无菌棉球在局部按压止血。双耳各操作1次。1次/d,3次为1个疗程,持续1个疗程。
C组采用加味大柴胡汤灌肠结合耳尖放血治疗,给予加味大柴胡汤直肠给药保留灌肠,用法与剂量同A组,同时进行耳尖放血治疗,具体操作方法同B组。
1.3 观察指标及评价标准
(1)临床症状:参照《中医儿科学》将主症(发热、咽喉红肿)按无、轻、中、重度分级,每级对应0~3分,总分6分;次症(咳嗽咳痰、鼻塞、流涕、口渴、烦躁)按无、轻、中、重度分级,每级对应0~3分,总分15分;主症加次症总分共21分[6]。分别于治疗前后对患儿临床症状进行评价,记录治疗前后主症、次症积分及总分,分数越低,疗效越好。(2)临床症状恢复情况:记录三组退热起效时间(从服药或耳尖放血开始体温下降0.5 ℃~1 ℃所需的时间)、解热时间(从入组开始至体温<37.2 ℃所需的时间)、完全退热时间(体温持续维持在37 ℃以下且不再回升所需的时间)。(3)疗效标准参照文献[7]制定,①痊愈:治疗24~48 h内体温恢复正常(腋温低于37.2 ℃,不再回升),临床症状消失,中医症候积分值减少≥95%;②显效:治疗24~48 h体温体温恢复正常,临床症状大部分消失,中医症候积分值减少75%~94%;③有效:治疗49~72 h体温恢复正常,临床症状减轻,中医症候积分值减少30%~74%;④无效:治疗72 h体温超过37.2 ℃,临床症状无改善,中医症候积分值减少<30%。总有效率=(痊愈+显效+有效)例数/总例数×100%。
1.4 统计学处理
本研究数据采用SPSS 26.0统计学软件分析,临床症状和退热时间等计量资料以(±s)表示,采用单因素方差分析,两两比较采用SNK-q检验;疗效等计数资料以率(%)表示,采用χ2检验或秩和检验;P<0.05为差异有统计学意义。
2 结果
2.1 三组疗效比较
三组的治疗总有效率比较,差异无统计学意义(P>0.05);三组疗效等级比较,差异有统计学意义(P<0.05),其中C组痊愈率显著高于A、B组(P<0.05),见表 1。

表1 三组疗效比较[例(%)]
2.2 三组临床症状比较
治疗前三组的主症、次症及总分比较,差异无统计学意义(P>0.05);治疗后三组上述积分均显著下降,且C组显著低于A、B组(P<0.05),见表2。
表2 三组临床症状比较[分,(±s)]

表2 三组临床症状比较[分,(±s)]
*与本组治疗前比较,P<0.05;#与A组治疗后比较,P<0.05;△与B组治疗后比较,P<0.05。
组别 主症 次症 总分治疗前 治疗后 治疗前 治疗后 治疗前 治疗后A 组(n=30) 4.24±1.05 2.32±0.32* 10.01±2.32 4.51±1.55* 14.57±3.76 6.75±1.18*B 组(n=30) 4.36±1.13 2.28±0.23* 10.15±2.21 4.42±1.47* 14.68±3.42 6.60±1.23*C 组(n=30) 4.21±1.17 2.13±0.17*#△ 10.03±2.04 3.57±1.32*#△ 14.54±3.07 5.75±1.20*#△F值 0.151 4.902 0.036 3.840 0.013 25.700 P值 0.860 0.010 0.965 0.025 0.986 0.000
2.3 三组症状恢复情况比较
三组退热起效时间、解热时间、完全退热时间比较,差异有统计学意义(P<0.05);且C组上述时间早于A、B组(P<0.05),但A、B组比较差异无统计学意义(P>0.05),见表3。
表3 三组症状恢复情况比较[h,(±s)]
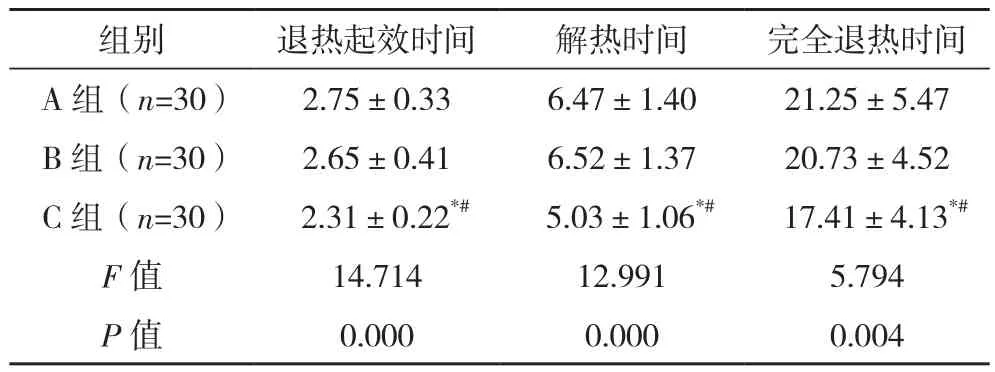
表3 三组症状恢复情况比较[h,(±s)]
*与A组比较,P<0.05;#与B组比较,P<0.05。
组别 退热起效时间 解热时间 完全退热时间A 组(n=30) 2.75±0.33 6.47±1.40 21.25±5.47 B 组(n=30) 2.65±0.41 6.52±1.37 20.73±4.52 C 组(n=30) 2.31±0.22*# 5.03±1.06*# 17.41±4.13*#F值 14.714 12.991 5.794 P值 0.000 0.000 0.004
2.4 三组不良反应比较
三组治疗期间均未见不良反应发生,均顺利完成治疗疗程。
3 讨论
小儿外感发热在西医学中认为是由于机体受到流感病毒、呼吸道合胞病毒等感染而引起的炎症反应,常规治疗多采用物理降温和使用消炎、抗病毒等药物进行对症处理,但这些药物易导致患儿出现恶心、呕吐、过敏性皮疹等不良反应,加重患儿身体不适[8]。同时抗生素的大量使用,可能使患儿出现耐药性,导致治疗效果显著降低,患儿的病情不断反复,体温会反复升高,严重时可能导致惊厥的发生[9]。中医学认为,小儿脏腑娇嫩,外卫不固,易受外邪入侵;肺为娇脏,外合皮毛,所以外邪侵袭,无论从皮毛侵入,还是从口鼻而进,必使肺系受累,故风邪入侵为小儿外感发热的主要原因,有风寒、风热之分[10]。因此,治疗外感发热的需以疏风解表、清热解毒为主。
本研究使用加味大柴胡汤灌肠结合耳尖放血治疗,结果显示三组总有效率分别为86.67%、83.33%、96.67%,提示单一加味大柴胡汤灌肠或耳尖放血或二者联用治疗小儿外感发热均可获得满意疗效。分析其原因,其中大柴胡汤为表里双解剂,出自《伤寒论》,功擅和解少阳、内泻热结,可抑制其热势,防止病症复发;加味大柴胡汤主要由柴胡、黄芩、半夏、枳实、大黄、蝉蜕、莱菔子等中药组成,方中重用柴胡为主药,性苦、辛、寒,最善于疏解热邪,且柴胡中的柴胡皂苷、挥发油等成分具有明显抗炎、解热的作用。黄芩为辅药,可清热解毒、祛除外邪、发挥退热利尿的作用。大黄、枳实亦为辅药,可行气消痞、内泄阳明热结。蝉蜕疏风散热、利咽开音;莱菔子降气化痰。半夏和胃降逆、燥湿化痰。联合使用使清热解毒、疏风散热的效果更为显著[11]。采用灌肠疗法使药物经肠黏膜而迅速吸收,与口服给药相比,直肠给药奏效时间更快。直肠给药既可避免药物对胃黏膜的刺激,又可免除口服给药因胃酸和肝脏的作用对药效的影响,从而提高了药效和生物利用度,且灌肠可引起刺激性排便,能使肠内毒素及代谢产物迅速排出体外,起到通便泄毒的作用,并能有效地缓解临床症状。中药灌肠治疗小儿外感发热符合中药治病低毒速效的临床要求,此法简便易行有效,尤适用于儿童。而耳尖放血通过用拇指食指揉按、提捏患儿整个耳廓,待其稍充血后,将耳屏对折,针刺耳廓最高点处(耳尖),挤出适量血液,可将体内热邪排出,使高热退去后不再反复。《灵枢·问》云:“耳者,宗脉之所聚也”。说明人体血脉运行与人体各穴位密切相关,同时中医学有“泻热出血”理论,为耳尖放血治疗外感发热提供理论依据[12]。这与邱春萍[13]的报道结论相似,均提示耳尖放血治疗外感发热可取得满意效果。
本研究还显示,三组总有效率比较,差异无统计学意义(P>0.05),但C组临床痊愈率显著高于A、B组,提示两种治疗方案联合应用获益更佳,联合应用可优化疗效等级,提升临床痊愈率。且本研究中三组治疗后发热、咽喉红肿等主症及咳嗽咳痰、鼻塞、流涕、口渴、烦躁等次症积分较治疗前均显著下降(P<0.05),C组上述中医症候积分显著低于A、B组(P<0.05),且C组退热起效时间、解热时间、完全退热时间较A组、B组早(P<0.05),但A组、B组临床症状及退热情况比较差异无统计学意义(P>0.05),由此可见加味大柴胡汤灌肠联合耳尖放血较治疗小儿外感发热获益更显著。分析与两种治疗方案联合应用可发挥协同作用有关,因此C组临床痊愈率更好,症状改善更显著,患儿退热时间更短。同时,本研究还显示三组治疗期间未见不良反应发生,提示治疗方案的安全性有保障。
综上所述,治疗小儿外感发热时采用加味大柴胡汤灌肠联合耳尖放血治疗,可平稳、安全、有效地退热,有效地缓解临床症状,有较高的临床应用价值。

